糖尿病肾病患者甲状腺激素水平分析及小剂量甲状腺素治疗观察
2013-11-08杨小钢浙江省桐庐县中医院桐庐311500
杨小钢 浙江省桐庐县中医院 桐庐311500
朱阿楠 浙江省余姚市中医院
在各种非甲状腺性全身性疾病中,时常会出现血T3 降低,T4 降低或正常,反T3(rT3)升高,TSH 则正常,一般称之为正常甲状腺功能病态综合征,并将T3 低下,T4、TSH 正常状态称为低T3 综合征。低T3综合征见于慢性肝病、急性或慢性感染、肾脏疾病、心脏和肺部疾病、肿瘤、外科手术后和创伤;也见于一些消耗性疾病,如未控制的糖尿病、大剂量糖皮质激素治疗、进食中热卡太少、饥饿患者和出生时的新生儿。为了解糖尿病肾病(diabetic kidney disease,DKD)与低T3 综合征的关系,笔者对DKD 合并低T3综合征患者应用小剂量左旋甲状腺素(L-TH)补充治疗,报道如下。
1 临床资料
选取2006年1月—2010年3月余姚市中医医院和桐庐县中医医院内科DKD 患者118例,微量白蛋白尿(MAU)(20~200mg/L)71例,大量白蛋白尿(>200mg/L)47例。DKD合并低T3综合征52例,男20例,女32例,年龄56~78岁。52例随机分一般治疗组24例,左旋甲状腺素组28例。同时随机选取40例MAU正常的2型糖尿病患者为对照组。入选者既往均无甲状腺疾病史,也未使用影响甲状腺功能的药物及有关治疗,排除有明确心血管疾病、恶性肿瘤、妊娠或其他影响甲状腺功能变化的患者。糖尿病患者诊断均符合1999年WHO诊断和分型标准,DKD患者除外其他原因引起的肾脏损害,并排除尿路感染。
2 治疗方法
一般治疗组采用正规降血糖、降血脂、抗血小板聚集配合血管紧张素转换酶抑制剂(ACEI)治疗,左旋甲状腺素组在此基础上加用L-TH 25~50μg/d,清晨顿服。检测两组治疗前、治疗后2个月的甲状腺功能(FT3、FT4、TSH)和BUN、Scr、MAU、ALB。
3 结果
3.1 DKD 组与对照组血浆FT4、FT3 及TSH 水平比较 与对照组比较,DKD组FT3水平降低,差异有统计学意义(P<0.05)。微量白蛋白尿者与大量白蛋白尿者FT3水平均有降低,与对照组比较,差异有统计学意义(P<0.05)。血浆FT4、TSH 水平与对照组比较,差异无统计学意义(P>0.05),见表1。
表1 DKD组与对照组FT3、FT4及TSH值比较()
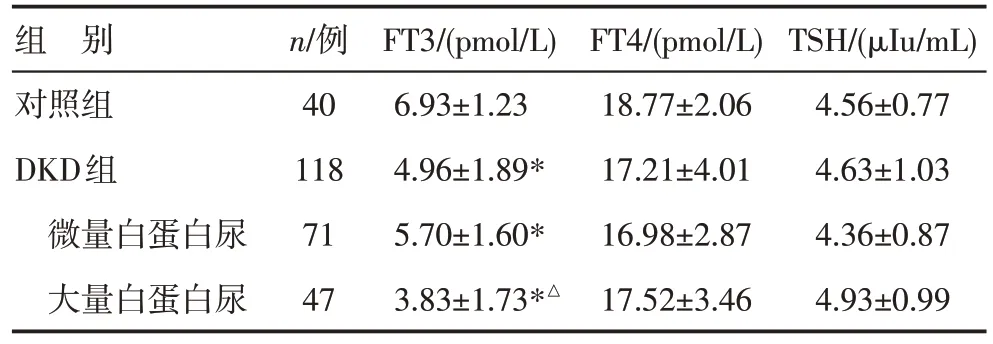
表1 DKD组与对照组FT3、FT4及TSH值比较()
注:与对照组比较,*P<0.05;与微量白蛋白尿组比较,△P<0.05
3.2 DKD组血浆FT3与BUN、Scr、MAU、ALB水平相关性分析 血浆FT3 与BUN、Scr、MAU 呈负相关关系,见图1~3;FT3 与ALB 水平呈正相关关系,见图4。
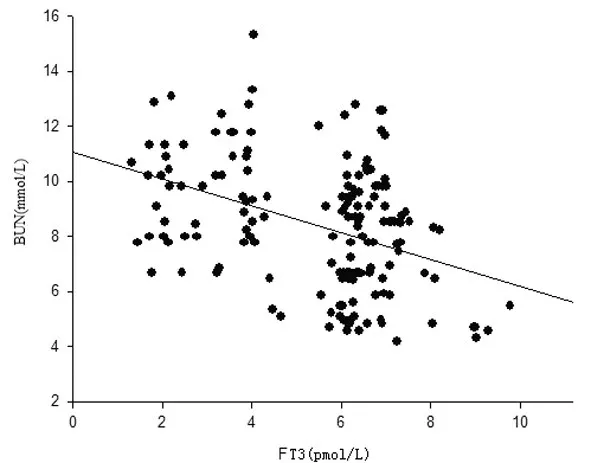
图1 血浆游离T3水平与BUN水平相关分析(r=-0.404,P<0.05)
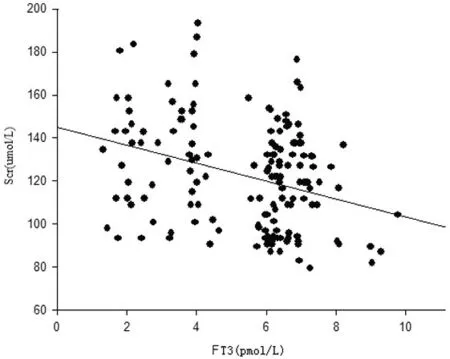
图2 血浆游离T3水平与Scr水平相关分析(r=-0.323,P<0.05)
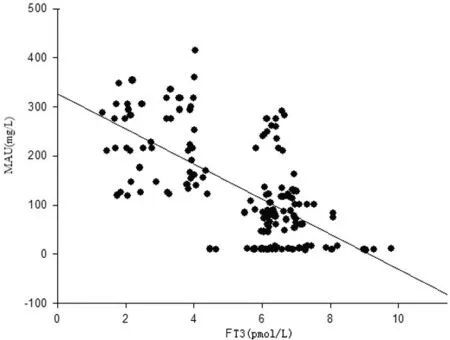
图3 血浆游离T3水平与MAU水平相关分析(r=-0.657,P<0.05)
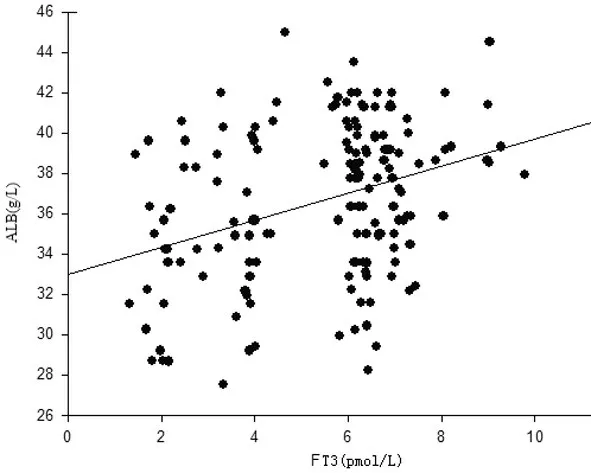
图4 血浆游离T3水平与ALB水平相关分析(r=0.350,P<0.05)
3.3 左旋甲状腺素组与一般治疗组疗效比较 52例DKD 合并低T3 综合征患者治疗后FT3 均有改善(P<0.05),左旋甲状腺素组较一般治疗组好转更为显著(P<0.05),治疗前后FT4、TSH变化不明显(P>0.05),见表2。
表2 DKD组治疗前后甲状腺功能比较()
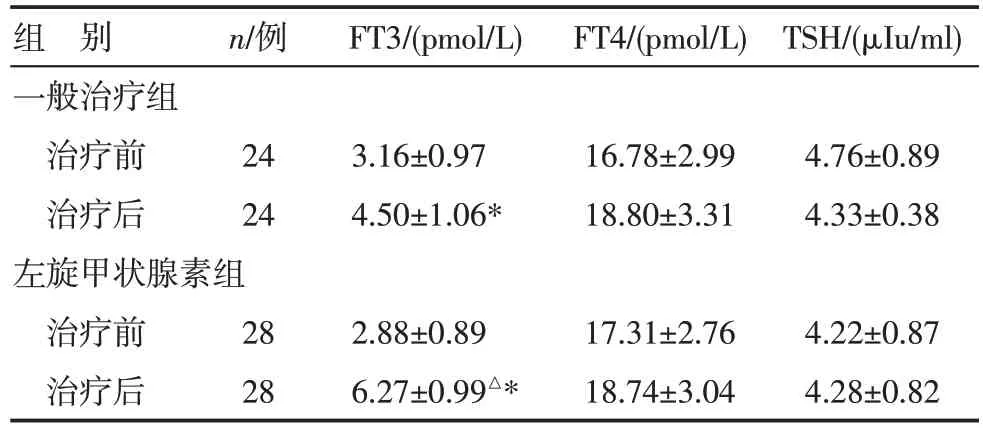
表2 DKD组治疗前后甲状腺功能比较()
注:与治疗前比较,*P<0.05;与一般治疗组比较,△P<0.05
52例DKD 合并低T3 综合征患者治疗后BUN、Scr 均有改善(P<0.05),但ALB 改善不明显(P>0.05)。左旋甲状腺素组治疗后患者尿微量白蛋白(MAU)减少(P<0.05),一般治疗组治疗后MAU 改变不明显(P>0.05);两组治疗后MAU比较差异有统计学意义(P<0.05),见表3。
表3 两组治疗前后BUN、Scr、MAU、ALB比较()
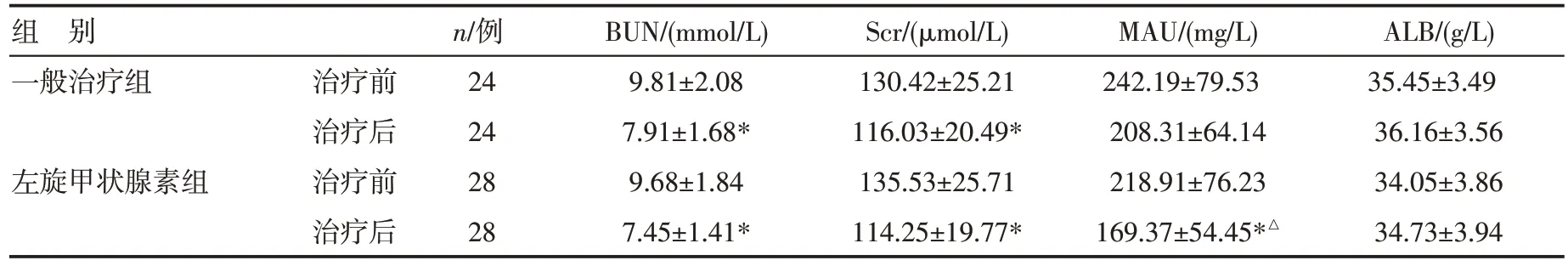
表3 两组治疗前后BUN、Scr、MAU、ALB比较()
注:与治疗前比较,*P<0.05;与一般治疗组比较,△P<0.05
4 讨论
低T3 综合征的发生机制有:①Kohrle[2]认为,低T3综合征发生与疾病状态时T3、T4外周存储下降以及T3和T4的转化异常有关。5'-脱碘酶活性的下降在循环中T3浓度降低过程中起主要作用;转运T4和T3至含有5'-脱碘酶的组织(例如肝脏)途径的损伤也是低T3 综合征发生的一个重要的原因[3]。②李娟[4]、Debaveye 等[5]研究发现下丘脑-脑垂体功能不全,导致TSH、T3异常分泌。但在严重疾病情况下,TSH水平不仅低下且丧失脉冲式释放的节律性。③细胞因子白细胞介素-2、白细胞介素-6、TNF-α等细胞因子释放[6],通过多种途径作用于下丘脑—垂体—甲状腺轴,从而影响甲状腺激素的合成、分泌、代谢和反馈等作用,成为全身性疾病发生低T3综合征的主要发病机制之一[7]。
DKD患者由于胰岛素绝对或相对不足导致高血糖等代谢紊乱影响甲状腺激素的代谢,以及并发感染、血浆白蛋白降低,甲状腺结合球蛋白合成减少,一些甲状腺激素抑制物进入血循环等因素,直接或间接影下丘脑—垂体—甲状腺轴系统功能,并使周围组织的5'—脱碘酶的活性受到抑制,进而使T4经外环脱碘产生FT3下降。本组资料中,2型糖尿病发展为糖尿病肾脏疾病,FT3水平呈逐渐下降趋势(P<0.05),并且大量蛋白尿组FT3 明显低于微量蛋白尿组。因此,FT3 水平可以作为一个判断DKD 疾病进程的指标。
有关肾脏疾病伴低T3 综合征是否需要甲状腺素的治疗,目前尚无统一意见。有认为低T3综合征时糖皮质激素受体减少,表现为激素耐药,补充甲状腺激素可增加其对糖皮质激素的结合力。本研究显示,左旋甲状腺素干预组的FT3水平明显增高,尿蛋白水平下降,肾功能好转,口服小剂量左旋甲状腺激素治疗的患者对甲状腺素耐受性好,未出现明显的副作用;因此认为小剂量左旋甲状腺激素治疗有助于DKD的缓解。其机制可能为甲状腺素在肝、肾、肌肉中浓集,甲状腺素的酚基主要在肾脏和巯基结合,应用L-TH后提高了甲状腺素浓度,促进了蛋白质和酚基合成,甲状腺素进入细胞内可能保持游离状态,或与低亲和力的胞浆受体,或与高亲和力的核酸及线粒体结合[8],改善细胞代谢,使肾血循环改善,从而使肾基底膜得以恢复,肾功能改善,DKD 病情缓解。所以,DKD伴低T3综合征患者在常规治疗基础上给予小剂量左甲状腺素片有助于缓解病情。但对于左旋甲状腺素片补充治疗DKD的远期疗效、耐受性及其最佳剂量和疗程等还有待于进一步探讨。
[1]王蕾,高锋,罗坤年.2型糖尿病患者晨尿微量白蛋白检测的可靠性[J].上海医学检验杂志,2001,16(6):361-362.
[2]Kohrle J.Thyroid hormone transporters in health and disease:advances in thyroid hormone deiodination[J].Best Praet Res Clin Endocrinol Metab,2007,21(2):173-191.
[3]Kuiper GG,Kester MH,Peeters RP,et al.Biochemical mechanisms of thyroid homone deiodination[J].Thymid,2005,15:787-798.
[4]李娟,郭永臣,王皓娟.慢性充血性心衰患者下丘脑—垂体—甲状腺轴的变化[J].心血管康复医学杂志,2003,10(12):402-404.
[5]Debaveye Y,Ellger B,Mebis L,et al.Tissue deiodinaseactivity during prolonged critical illness:effects of exogcnous thyrotropin-releasing hormone and its combination with growth hormone-releasing peptide-2[J].Endocrinology,2005,146(12):5 604-5 611.
[6]Lee WY,Kang MI,Oh KW,et al.Relationship between circulating eytokine levels and thyroid function following bone marrow transplantation[J].Bone Marrow Transplant,2004,33(1):93-98.
[7]Adler SM,Wartofsky L.The nonthyroidal illness syndrome[J].Endocrinol Metab Clin North Am,2007,36(3):657-672.
[8]池生盛.内分泌学与基础[M].北京:科学出版社,1992:154-159.
