高危型HPV/TCT检测在宫颈CINⅠ随访中的应用分析
2013-09-21余涯燕
余涯燕
社会、科学在不断发展,然而当今人类生活的环境却越来越恶劣,导致了各种疑难杂症威胁着人们的生命,尤其是女性的宫颈上皮内瘤变,此病是包含宫颈不典型增生与宫颈原位癌等一系列与宫颈浸润癌紧密联系的癌前期病变的总括。鉴于此,对于能够有效检测及诊断宫颈上皮内瘤变已迫在眉睫,上饶市立医院分别对HR-HPV检测和TCT检测对于宫颈上皮内瘤变的检测与诊断进行分析[1],期望寻找到检测宫颈上皮内瘤变的最佳方法。现具体报道如下。
1 资料与方法
1.1 一般资料 在2010年1月-2013年1月期间,上饶市立医院妇科救治的宫颈上皮内瘤变患者中,随机抽样选取188例作为研究对象,本组试验的患者年龄为22~64岁,平均(38.6±6.5)岁,所有患者均有过性生活经历且无子宫切除的女性,也同时患有不同程度的白带增多、白带出血以及宫颈充血等。
1.2 检测方法 HR-HPV检测:对本组的188例患者单独进行HR-HPV检测,运用第二代杂交捕获实验的方式,通过免疫学和化学发光技术让基因信号放大的微孔板对标本中的病毒进行HR-HPV的检测(共计13种)[2]。TCT检测由专业医师使用颈管刷对患者宫颈脱落的细胞进行采集,然后再把刷子放置在存有细胞液瓶子中去,瓶中的细胞液样本通过相关的系统处理以后,制作成直径20mm左右的液基薄层细胞涂片,通过专业的病理医师进行阅片诊断,最后再使用TBS(2004)分级系统进行细胞学检测。值得注意的是,最好再把余留的细胞液制作成一个备用的液基薄层细胞图片,使用冰丙酮对其进行20ming左右的定型,在常温下脱干,存放在3℃的冰柜以备后用。
1.3 统计学方法 采用SPSS16.0统计软件进行数据分析,计数资料用χ2检验进行统计,P<0.05为差异有统计学意义。
2 结果
2.1 TCT结果与病理学诊断结果的对比 188例患者中炎症占78.19%,ASC-US及以上病变细胞学阳性率21.88%,CINⅠ病变阳性率17.55%,二者相比,差异没有统计学意义(χ2=0.05,P>0.05)。详情见表1。
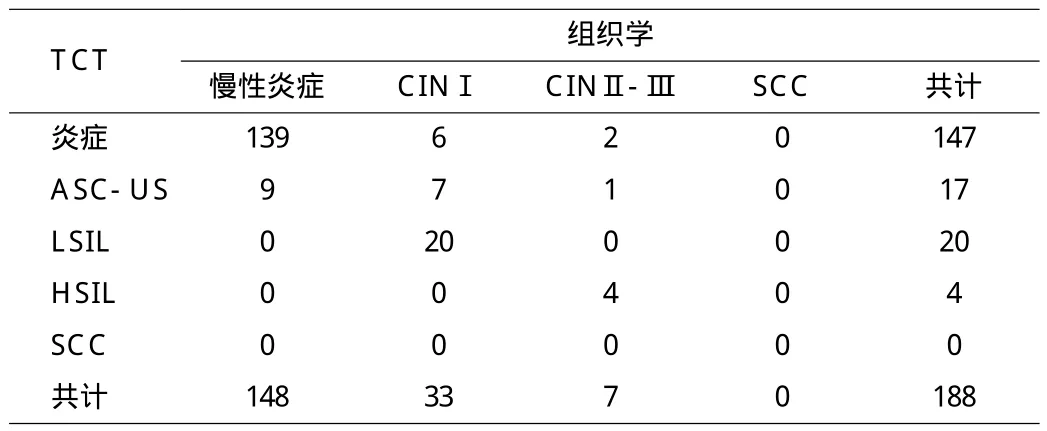
表1 TCT结果与病理学诊断结果的对比(n)
2.2 HR-HPV DNA检测结果 HR-HPV阳性率17.02%,包括慢性炎症阳性率为7.43%(11/148),CINⅠ及以上阳性率为52.5%,二者相比差异有统计学意义(χ2=45.64,P<0.05)。详情见表2。

表2 HR-HPV DNA检测结果(n)
3 讨论
子宫颈上皮非典型增生(Cervical intraepithelial neoplasias,CIN)[3],属癌前病变,子宫颈上皮细胞呈现程度不等的异型性,表现为细胞大小形态不一,细胞核增大浓染,核浆比例增大,核分裂象增多,细胞极性紊乱,病变由基底层逐渐向表层发展[4],依其病变程度不同分为三级,即轻度(CINⅠ,一般按照宫颈炎来进行医治,每年至少进行两次以上的复查和刮片检查)、中度(CINⅡ,一般使用电凝、激光灯进行医治)、重度(CINⅢ,行根治子宫全切术或宫颈锥形切除术)[5]。人乳头瘤病毒(human papilloma virus,HPV)是定向感染
人体皮肤及黏膜复层鳞状上皮细胞的一类乳头瘤病毒。根据其感染后是否致癌可分为低危型和高危型,低危型常引起外生殖器湿疣,高危型与子宫颈癌上皮内高度病变及恶性变的发生相关[6]。HR-HPV阳性女性发展为(CIN)或浸润性癌的风险比HPV阴性女性高100倍,然而CINⅠ和CINⅡ发展成子宫颈癌的风险性分别为9%和22%[7]。
TCT检查是利用液基薄层细胞检测系统来对宫颈细胞进行细胞学分类的诊断检测,此术无创伤且检出率高,而被广泛运用,而对于HR-HPV检测,具有操作便捷、科学可靠、灵敏度高等诸多优势。但是对于其中部分患者(如ASCUS与LSIL患者),由于病理组织学检测的结果广,若全部进行阴道镜、活检等或给患者带来极大的负担,若继续留待观察或许会耽误最佳治疗时机,以及增加患者的精神压力,所以这就存在一定的争议。高危型HPV病毒可从感染到癌变的全过程中均能检出[8],但是单一使用HR-HPV或者TCT检测,虽有一定的诊断效果和价值,但是都不尽如人意,所以现阶段,对于HR-HPV/TCT联合检测是被大家所较为认同的一种理想方式,可有效提高其检出率和效益型[9]。
由表1可知,本组试验的188例患者中,炎症的有147例(占总数的78.19%),以ASC-US及以上的病变看做细胞学阳性(阳性率为41/188=21.88%),通常情况下组织学上都是以CINⅠ为病变的阳性标准(阳性率为33/188=17.55%)。二者相比(χ2=0.05),差异无统计学意义(P>0.05)。再由表2可知,本组试验的188例患者中,HR-HPV感染的阳性率为17.02%(32/188),包括慢性炎症阳性率为7.43%(11/148),CINⅠ及以上阳性率为 52.5%(21/40),二者相比(χ2=45.64),差异有统计学意义(P<0.05)。本资料显示,对于TCT和高危HPV检测均阴性者,其阴性预测值达100%,与赵方辉等研究结果一致[10]。另有研究表明宫颈癌大多数原发灶组织也均为HPV阳性并且两者亚型大多相同,这一结果也支持宫颈癌肿瘤脱落细胞学说[11]。所以,HR-HPV检测是诊治CIN病情状况的主要指标之一,在其整个治疗中或后期随访过程中,若与TCT检测恰当的联合运用可显著提高诊断的有效率、降低漏诊率、节约检测成本、且还能够明显将对患者的随访次数。所以,HR-HPV/TCT检测能够作为ASCUS患者的分流手段、降低漏诊率,并且也是治疗宫颈癌的优秀防治方法之一,在宫颈CINⅠ随访中的具有十分重要的意义,值得被推广。
[1]廖金兰.高危型HPV检测在判断CIN疗效及随访监测中的临床意义[J].河北医学,2010,16(4):394-397.
[2]贺红英,才秋敏,赵长艳,等.高危型HPV检测在宫颈病变中的意义[J].中国热带医学,2013,13(2):211-213.
[3]徐凤娟,黄珊珊,程雪菊.高危型HPV和TCT检测在宫颈高度上皮内病变行LEEP治疗后随访中的价值[J].中国妇幼保健,2012,27(36):5584-5587.
[4]李旺群.高危型HPV/TCT检测在宫颈疾病筛查中的临床价值[J].临床急诊杂志,2012,13(4):254-255.
[5]熊小泉,周强,丁海明,等.TCT、HPV-DNA联合检测在宫颈病变诊断中的应用[J].四川医学,2009,30(11):1083-1085.
[6]张东红,林美珊.人乳头瘤病毒在国人宫颈病变中感染及型别分布特征的Meta分析[J].CGP Chinese General Prance,2010,13(4C):1287-1290.
[7]李俐,黄文斌,黄悦,等.子宫颈病变中HPV L1蛋白和p16的表达[J].临床与实验病理学杂志,2009,25(6):576-579.
[8]王泽曼,陈玉,郑建鹏,等.液基细胞学技术联合高危HPVDNA检测对宫颈癌前病变的诊断效度[J].中国病理生理杂志,2011,27(12):2414-2416.
[9]冯玲,杨湖珍.TCT、HPV-DNA分型及阴道镜在宫颈癌筛查中的应用[J].当代医学,2013,19(25):19-20.
[10]赵方辉,章文华,潘秦镜,等.宫颈癌多种筛查方案的研究[J].中华肿瘤杂志,2010,32(6):420-424.
[11]杨滨,娄晓明,姜囡,等.子宫颈癌患者血清中HPV检测的临床意义[J].广东医学,2011,32(8):1002-1003.
