全胃切除空肠P袢代胃术治疗胃底贲门癌的临床分析
2013-09-11贾宝新
贾宝新
全胃切除空肠P袢代胃术治疗胃底贲门癌的临床分析
贾宝新
目的 探讨全胃切除空肠P袢代胃术治疗胃底贲门癌临床效果。方法 选取本院2009年1月~2013年6月140例胃底贲门癌患者, 按照自愿原则分为研究组和对照组, 研究组予以全胃切除空肠P袢代胃术治疗, 对照组则应用Roux-en-Y吻合术进行治疗, 分析对比两组患者死亡率、5年生存率和并发症发生率。结果 两组患者死亡率差异无统计学意义(P>0.05), 研究组5年生存率显著高于对照组,差异有统计学意义(P<0.05), 并发症发生率低于对照组, 差异存在统计学意义(P<0.05)。结论 全胃切除空肠P袢代胃术对治疗胃底贲门癌效果明显, 并发症少, 值得临床应用。
胃切除;胃癌;空肠P袢代胃术
胃癌在临床中是一种较为常见恶性肿瘤疾病, 具有较高发病率, 且此疾病存在较高致死率, 临床死亡率为恶性肿瘤病死者23.2%。研究资料显示, 发现胃癌症状时患者往往处于进展期, 经治疗往往无法达到明显效果, 尤其胃底贲门癌尤其其解剖组织学处于特殊位置, 导致患者无法达到理想预后。临床在主要应用外科手术治疗胃底贲门癌, 本文选取140例胃底贲门癌患者, 分析全胃切除空肠P袢代胃术治疗效果, 现报告如下。
1 资料与方法
1.1 一般资料 选取本院2009年1月~2013年6月140例胃底贲门癌患者, 按照自愿原则分为研究组和对照组, 每组70例, 所有患者均符合胃底贲门癌诊断标准。其中男82例,女58例;年龄35~75岁, 平均年龄(56.3±8.4)岁。56例患者肿瘤直径≤3.0 cm, 84例肿瘤直径>3 cm。病理分型: ,44例管状腺癌, 72例乳头状腺癌, 12例低分化腺癌, 8例黏液腺癌, 4例印戒细胞癌。TNM分期:4例Ⅰ期, 50例Ⅱ期, 12例Ⅲ期, 4例Ⅳ期。两组患者在性别、年龄、肿瘤直径、病理分型、TNM分期等基础资料方面无明显差异性, 可以对比。
1.2 方法 对照组患者应用标准Roux-en-Y吻合术式进行治疗。研究组则予以空肠P袢代胃吻合术式治疗, 主要方法为, 经腹入路, 对胃部予以根治性切除患者42例, 非根治性切除患者12例。胃部切除手术完成后, 在Treitz韧带下15~20 cm位置将空肠及系膜予以切断, 空肠远端与其下方30 cm位置空肠应用端侧吻合, 产生P袢。空肠P袢顶部及食管残端应用“Y型”端侧吻合, 食管-空肠吻合口延到与输入空肠袢相距45 cm位置[1]。手术完成后按照常规方法进行处理。
术后对全部患者随访1~5年, 对比分析两组患者死亡率、5年生存率、并发症发生率。
1.3 统计学方法 所有数据均应用SPSS18.0软件统计处理,数据资料以t检验, 组间比较以χ2检验, P<0.05表示差异存在统计学意义。
2 结果
研究组2例患者因呼吸衰竭而死亡, 死亡率2.9%, 5年生存率54.3%, 手术后2例因吻合口瘘引发胸腔感染, 2例出现膈下脓肿, 2例有肠梗阻, 并发症发生率8.6%。对照组2例因呼吸衰竭而死亡, 死亡率2.9%;5年生存率34.3%, 术后2例吻合口瘘, 2例胸腔感染, 4例膈下脓肿, 4例胃排空障碍, 8例反流性食管炎, 并发症发生率28.6%。两组患者死亡率差异无统计学意义(P>0.05), 研究组5年生存率高于对照组, 差异存在统计学意义(P<0.05), 并发症发生率低于对照组患者, 差异有统计学意义(P<0.05), 如表1所示。
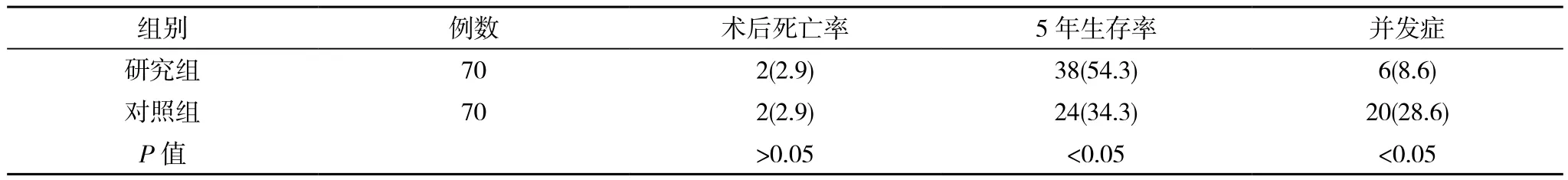
表1 两组患者死亡率、生存率与并发症几率对比[n( %)]
3 讨论
胃癌治疗过程中, 主要应用外科手术方法, 在临床中属于效果较为良好的治愈胃癌途径。伴随临床医疗诊断水平提高, 早期胃癌诊断率持续上升, 其治疗能够也有了一定进步。全胃切除术对于胃底贲门癌治疗具有较为理想效果, 临床矫正较高, 但是其并发症也较多, 对患者预后效果具有严重影响。所以手术实施过程中, 肠道功能重建具有重要作用。全胃切除空肠P袢代胃术, 对肠胃管道是否恢复到正常蠕动具有明显促进作用, 有利于食物进行充分吸收与消化, 且此手术方法能够连接消化系统顺蠕动生理需求与提高食物排空,确保两组能够更好进行契合, 维持其功能, 降低术后并发症几率。
空肠P袢Roux-en-Y吻合消化道重建技术优点明显, 空肠P袢代胃具有较大容积, 解剖学中与胃部生理特性具有相符性;抗反流效果较为明显;吻合口均应用端侧吻合, 确保吻合口位置血液循环具有流畅性, 吻合口无张力, 能够避免吻合瘘等并发症出现;此手术方法操作较为简便, 操作医师较易掌握, 在一定程度上降低了手术所需时间[2]。
胃底贲门癌患者在选取合理手术方法时发现, 除了早期胃底贲门癌情况, 肿瘤局限且未侵出浆膜面者, 切除时小弯侧保留>5 cm、大弯侧则保留>10 cm, 胃底贲门癌者均应用全胃切除术进行治疗。在胃切除手术完成后较常见并发症有反流性食管炎, 实施近侧胃大部切除术后患者极易出现反流性食管炎疾病, 具有较高发生率, 使得患者无法达到理想治疗效果, 且会患者生存质量造成严重不利影响。全胃切除空肠P袢代胃术在应用过程汇总, 会将全胃予以切除, 在尽最大程度将贲门周围淋巴结完全清离, 在一定程度上防止了肿瘤出现残留, 便于实现肿瘤根治。空肠血管丰富, 直径与食管存在相符性, 手术后出现吻合口狭窄、吻合口瘘几率较小。P型肠袢具有储存、混合、延迟食物排空效果, 能够提高术后食物容量, 防止营养不良, 降低免疫力缺陷出现几率, 进一步提高其生存质量[3]。
总之, 全胃切除空肠P袢代胃术对胃底贲门癌治疗过程中, 效果明显, 并发症减少, 具有较高临床应用价值。
[1] 刘全新.全胃切除空肠 P 袢代胃术和近侧胃大部切除术治疗胃底贲门癌的对比.当代医学, 2011,17(22):73.
[2] 潘开云.全胃切除空肠P袢代胃术66 例报告.中国肿瘤外科杂志, 2011,3(2):121-122.
[3] 黄昌明.全胃切除术治疗胃底贲门癌的远期疗效.中华普通外科杂志, 2009,41(10):729-732.
459000 河南省济源市卫校附属医院
