产后盆底康复时间选择对尿失禁及盆底肌的影响研究
2013-09-06吴瑞芳光晓燕肖爱民张巍颖王子超
李 环,吴瑞芳,光晓燕,祁 锋,肖爱民,马 喆,胡 艳,陈 瑜,张巍颖,刘 星,王子超
女性盆底功能障碍性疾病 (female pelvic floor dysfunction,FPFD)是一组由于盆底肌肉松弛、损伤,盆腔支持结构缺陷或退化所导致盆底功能障碍造成的疾病的总称[1]。临床常见的有尿失禁 (urinary incontinence,UI)、盆腔脏器脱垂 (pelvic organ prolapse,POP)、性功能障碍 (female sexual dysfunction,FSD)、粪失禁 (fecal incontinence,FI)等。其中以尿失禁和盆腔脏器脱垂最为常见。目前,FPFD已成为影响女性生活质量的五大疾病之一,其病因很多,但流行病学调查显示妊娠和分娩是其主要且独立的危险因素[2]。虽然在产后早期,盆腔脏器脱垂的症状不明显,产妇无不适反应,但如不加以康复训练,10~15年后,患者就会由于疾患严重影响生活质量而痛苦不堪。由于产后早期 (产后42 d~3个月)是人体机能相对最薄弱的时期,但同时也是康复的最佳时期[3-4],在亚洲国家及国内的一些医院,均采用产后42 d开始的训练方法[5-6];而在欧美国家,采用的有产后2个月、产后3个月开始的训练方法[7]。根据我国产妇的实际情况,究竟产后何时开始康复训练既能获得最佳的康复效果又能避免副作用的发生,尚罕见相关临床随机对照研究的数据。本研究通过对不同时间段开始进行盆底康复训练的产妇的跟踪随访和对照研究,阐述了引起盆底功能障碍的发病机制和低频电刺激联合生物反馈的治疗原理,评价不同时间段开始康复训练对女性产后盆底肌力的改善及对盆底功能障碍的近期疗效,为我国女性产后盆底康复训练的最佳时机的选择提供理论依据和科学指导。
1 对象与方法
1.1 研究对象 选取2010年8月—2011年7月在北京大学深圳医院盆底康复室行产后盆底康复训练的产妇88例作为训练组,另选取同期产后6~8周在产科门诊复查的产妇60例作为对照组。入选标准为盆底手测肌力≤3级伴或不伴有盆腔脏器脱垂和尿失禁,病例中发现,所有盆腔脏器脱垂和尿失禁病例均为轻度。所选病例无妊娠合并症或分娩并发症,无异常产褥,体内无电传导器械。将训练组依据开始进行低频电刺激联合生物反馈康复训练的时间,分为A组 (产后6周<开始训练时间≤产后8周)、B组 (产后8周<开始训练时间≤产后10周)、C组 (产后10周<开始训练时间≤产后13周)。
1.2 研究方法
1.2.1 一般资料调查 填写调查问卷,内容包括产妇的分娩年龄、孕前体质指数、孕期增重、分娩方式、产次、流产次数、新生儿体质量、既往特殊病史等。目的是为减少各种相关因素对各组康复训练效果的影响。
1.2.2 尿失禁临床症状分析 通过询问病史及妇科检查了解患者有无压力性尿失禁 (stress urinary incontinence,SUI)症状,并根据严重程度做出临床分度,轻度:患者咳嗽、打喷嚏、大笑时即有尿液不自主的流出 (至少每周发作2次);中度:患者负重、跑步等日常活动时有尿液不自主的流出;重度:患者站立或休息时也有尿液不自主的流出[8-9];以及急迫性尿失禁 (urge urinary incontinence,UUI):伴有强烈尿意或尿急的不自主性尿液自尿道外口漏出和尿不尽感。本研究中,通过病史及妇科检查发现所有产妇均为轻度尿失禁。
1.2.3 盆底肌肌力的电生理检测 FPFD发病过程中,盆底肌肌力的电生理特性改变能反映盆底肌肉损伤的程度。操作方法:将肌电位探头 (广州杉山公司)置于患者阴道内,另一端连接在PHENIX神经肌肉训练仪上 (原产法国),分别检测患者Ⅰ类和Ⅱ类肌纤维的肌力变化。(1)盆底肌肉Ⅰ类肌纤维肌力:在10 s内达最大肌力的40%以上高度持续0 s,肌力为0级;持续1 s,肌力为Ⅰ级;持续2 s,肌力为Ⅱ级;持续3 s,肌力为Ⅲ级;持续4 s,肌力为Ⅳ级;持续5 s及以上,肌力为Ⅴ级。(2)盆底肌肉Ⅱ类肌纤维肌力:10 s内当患者快速收缩放松达到最大肌力的70%~90%的高度0次,肌力为0级;1次,肌力为Ⅰ级;2次,肌力为Ⅱ级;3次,肌力为Ⅲ级;4次,肌力为Ⅳ级;5次及以上,肌力为Ⅴ级。
1.3 盆底康复训练方法
1.3.1 训练组 采用法国PHENIX系列神经肌肉刺激训练仪进行盆底肌训练。具体步骤为:(1)给予频率为8~32 Hz、脉宽为320~740 μs的电刺激和生物反馈,训练患者学会Ⅰ类肌纤维收缩以及学会分开会阴与腹部的收缩;(2)给予频率为20~80 Hz、脉宽为20~320 μs的电刺激和生物反馈,训练患者学习Ⅱ类肌纤维收缩,锻炼Ⅱ类肌纤维肌力;(3)给予Ⅰ类与Ⅱ类肌纤维生物反馈训练模块,患者跟着模块训练,加强患者的Ⅰ类和Ⅱ类肌纤维肌力;(4)给予各种场景的生物反馈训练模块,训练患者在各种场景时,盆底肌肉处于收缩状态;(5)给予A3反射的生物反馈训练模块,患者模拟咳嗽时,收缩盆底肌肉,训练患者在咳嗽时收缩盆底肌肉;(6)给予会阴-腹部协调收缩的生物反馈训练模块,让患者跟着模块训练,训练患者避免为了憋尿而憋住呼吸。每次训练30 min,每周2~3次,共10~15次。盆底肌肉训练期间及结束后,嘱产妇继续使用家庭康复器进行盆底肌肉收缩训练。
1.3.2 对照组 只进行一般的产后健康教育,讲解妊娠、分娩对盆底肌功能的影响,嘱其定期来院复查,并行问卷调查和盆底肌力评估。
1.4 统计学方法 采用SPSS 19.0软件录入和分析数据。计量资料以 (±s)表示,两组间比较采用t检验,多组间比较采用单因素方差分析,组间两两比较采用q检验;计数资料采用χ2检验。以P<0.05为差异有统计学意义。
2 结果
2.1 训练组与对照组的一般情况比较 训练组有105例产妇参加本项研究,17例未完成疗程,有效病例88例,其中A组25例,B组41例,C组22例;对照组60例产妇中不同时期完成检测的人数分别为:产后>6、≤8周60例,产后>8、≤10周51例,产后>10、≤13周44例,产后6个月40例。两组的分娩年龄、孕前体质指数、孕期增重、分娩方式、产次、流产次数、新生儿体质量比较,差异均无统计学意义 (P>0.05,见表1)。
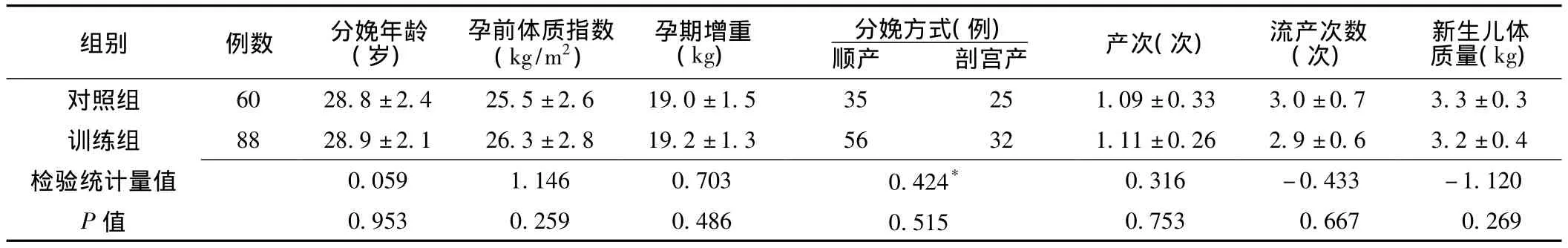
表1 两组一般情况的比较Table 1 Comparison of general situation between two groups
2.2 对照组不同时期尿失禁阳性率、盆底肌力的比较 对照组产后不同时期的尿失禁阳性率、Ⅰ类和Ⅱ类肌纤维的肌力比较,差异均无统计学意义 (P>0.05,见表2)。
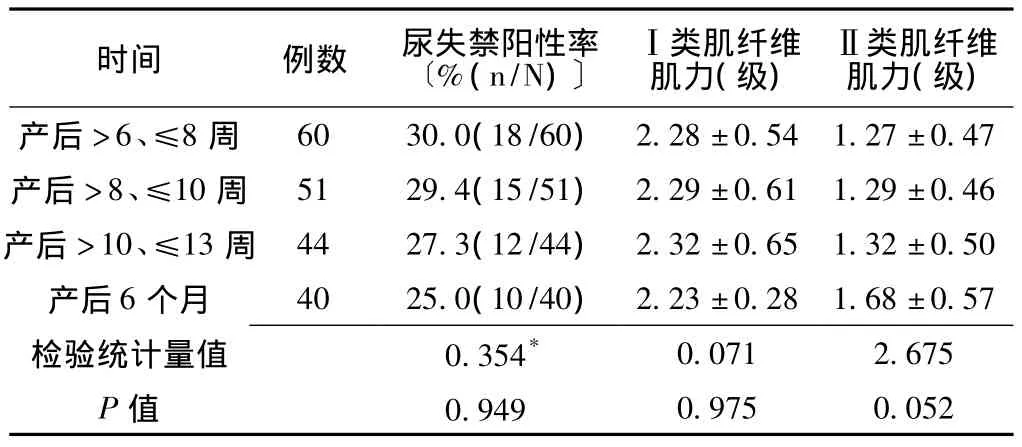
表2 对照组不同时期尿失禁阳性率、盆底肌力的比较Table 2 Comparison of the positive rate of urinary incontinence and pelvic floor muscle strength in different periods of control group
2.3 训练组与对照组尿失禁阳性率、盆底肌力的比较 在训练组康复治疗前,两组的尿失禁阳性率、Ⅰ类和Ⅱ类肌纤维的肌力比较,差异均无统计学意义 (P>0.05);在产后6个月时,两组的尿失禁阳性率、Ⅰ类和Ⅱ类肌纤维的肌力比较,差异均有统计学意义 (P<0.05,见表3)。

表3 两组尿失禁阳性率、盆底肌力的比较Table 3 Comparison of positive rate of urinary incontinence and pelvic floor muscle strength between two groups
2.4 训练组不同时期尿失禁阳性率、盆底肌力的比较
2.4.1 A组不同时期尿失禁阳性率、盆底肌力的比较 A组训练前、训练完成时、产后6个月的尿失禁阳性率、Ⅰ类和Ⅱ类肌纤维的肌力比较,差异均有统计学意义 (P<0.05)。组间两两比较显示,训练前与训练完成时、产后6个月的尿失禁阳性率、Ⅰ类和Ⅱ类肌纤维的肌力比较,差异均有统计学意义(P<0.05);训练完成时与产后6个月的尿失禁阳性率、Ⅰ类和Ⅱ类肌纤维的肌力比较,差异均无统计学意义 (P>0.05,见表4)。
2.4.2 B组不同时期尿失禁阳性率、盆底肌力的比较 B组训练前、训练完成时、产后6个月的尿失禁阳性率、Ⅰ类和Ⅱ类肌纤维的肌力比较,差异均有统计学意义 (P<0.05)。组间两两比较显示,训练前与训练完成时、产后6个月的尿失禁阳性率、Ⅰ类和Ⅱ类肌纤维的肌力比较,差异均有统计学意义(P<0.05);训练完成时与产后6个月的尿失禁阳性率、Ⅰ类和Ⅱ类肌纤维的肌力比较,差异均无统计学意义 (P>0.05,见表5)。
2.4.3 C组不同时期尿失禁阳性率、盆底肌力的比较 C组训练前、训练完成时、产后6个月的尿失禁阳性率、Ⅰ类和Ⅱ类肌纤维的肌力比较,差异均有统计学意义 (P<0.05)。组间两两比较显示,训练前与训练完成时、产后6个月的尿失禁阳性率、Ⅰ类和Ⅱ类肌纤维的肌力比较,差异均有统计学意义(P<0.05);训练完成时与产后6个月的尿失禁阳性率、Ⅰ类和Ⅱ类肌纤维的肌力比较,差异均无统计学意义 (P>0.05,见表6)。
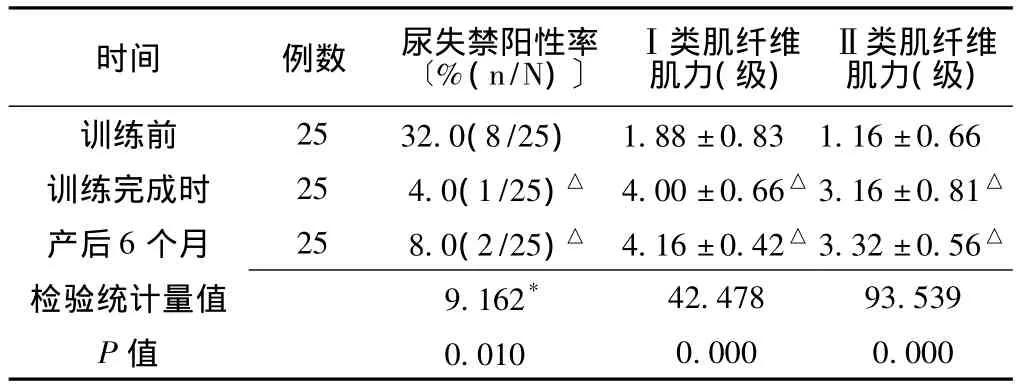
表4 A组不同时期尿失禁阳性率、盆底肌力的比较Table 4 Comparison of the positive rate of urinary incontinence and pelvic floor muscle strength in different periods of Group A

表5 B组不同时期尿失禁阳性率、盆底肌力的比较Table 5 Comparison of the positive rate of urinary incontinence and pelvic floor muscle strength in different periods of Group B
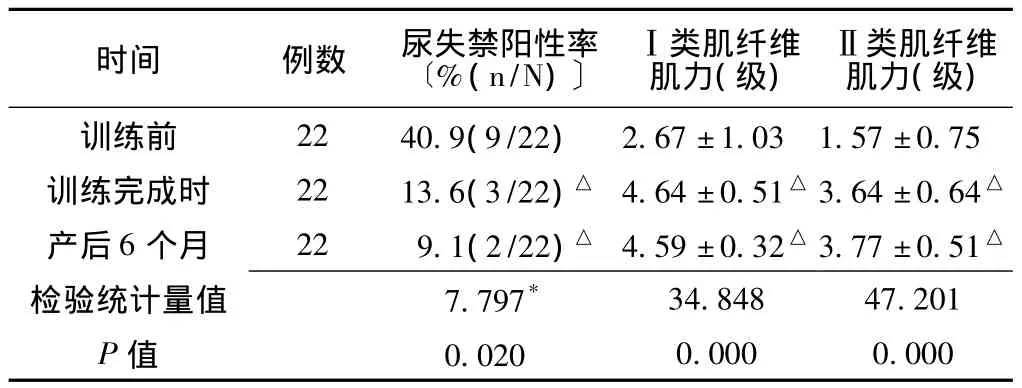
表6 C组不同时期尿失禁阳性率、盆底肌力的比较Table 6 Comparison of the positive rate of urinary incontinence and pelvic floor muscle strength in different periods of Group C
注:与训练前比较,△P<0.05;*为χ2值,余检验统计量值为F值
2.5 各训练组训练完成时、产后6个月时尿失禁阳性率、盆底肌力的比较
2.5.1 各训练组训练完成时尿失禁阳性率、盆底肌力的比较
A、B、C组训练完成时尿失禁阳性率、Ⅰ类和Ⅱ类肌纤维的肌力比较,差异均无统计学意义 (P>0.05,见表7)。
2.5.2 各训练组产后6个月时尿失禁阳性率、盆底肌力的比较 A、B、C组产后6个月时尿失禁阳性率、Ⅰ类和Ⅱ类肌纤维的肌力比较,差异均无统计学意义 (P>0.05,见表8)。
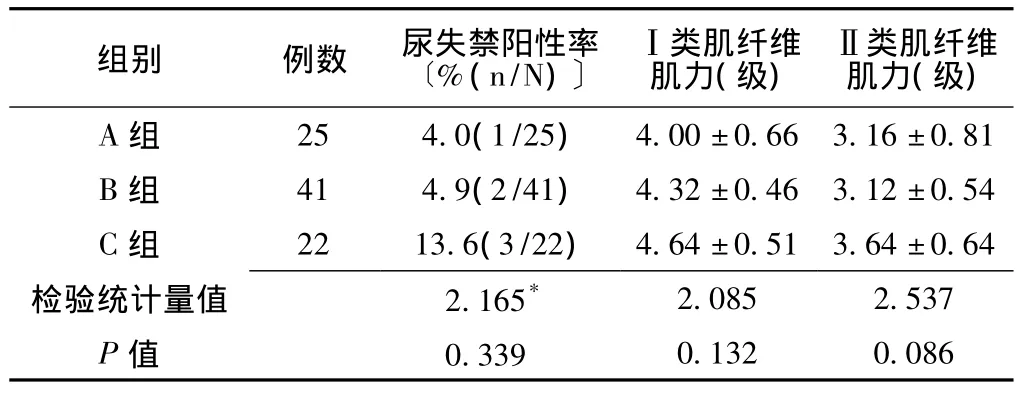
表7 各训练组训练完成时尿失禁阳性率、盆底肌力的比较Table 7 Comparison of the positive rate of urinary incontinence and pelvic floor muscle strength in different experimental group in the training completed

表8 各训练组产后6个月时尿失禁阳性率、盆底肌力的比较Table 8 Comparison of the positive rate of urinary incontinence and pelvic floor muscle strength in different experimental group in the 6 months postpartum
3 讨论
3.1 正常盆底结构、功能和支持理论 女性盆底的结构从垂直方向上分为三腔室:前盆腔包括阴道前壁、膀胱、尿道;中盆腔包括阴道顶部、子宫;后盆腔包括阴道后壁和直肠,承托这些组织器官的是由盆底肌群、筋膜、韧带组成的盆底支持系统,尤其是最坚韧的内层,即肛提肌,为盆底肌群的主体,该肌群受骶前神经S2-S4支配,其基础张力将阴道、尿道和直肠压向耻骨,关闭盆膈裂孔,使盆腔器官保持竖直。
盆底肌由Ⅰ类肌纤维和Ⅱ类肌纤维构成:Ⅰ类肌纤维为慢收缩纤维,维持持续张力,其特点为强直收缩、长且持久、不易疲劳,是盆底肌的主要组成成分;Ⅱ类肌纤维为快收缩纤维,维持反射及自主收缩,其特点为阶段性收缩、快速短暂、易疲劳。盆底肌Ⅰ类肌力下降的临床表现为阴道松弛、反复泌尿系感染、子宫等器官脱垂、体位性持续漏尿等;盆底肌Ⅱ类肌力下降表现为肌肉不会收缩,易引起咳嗽、大笑、运动等有身体动作时的漏尿。
3.2 妊娠、分娩引起FPFD的发病机制 国内外大量的流行病学研究表明,FPFD确定的相关发病因素包括年龄、肥胖、绝经、妊娠及经阴道分娩次数、盆腔手术、尿路感染等[10-11],而在这些因素中又以妊娠及分娩关系最为密切。
妊娠对盆底结构功能的影响包括:(1)盆底肌的松弛:妊娠时,腰部向前突出,腹部向前下突出,使重力轴线前移,腹腔和盆腔脏器的重心指向盆底肌,并随着妊娠子宫体积和重量的逐渐增加,越来越大的压力直接施加于盆底的支持组织,致盆底肌和韧带松弛;(2)盆底功能障碍:妊娠期胎盘分泌的激素可增加盆底韧带胶原溶解和阴道膜的膨胀性,另宫颈环受到的合力增大,导致韧带松弛,盆腔器官下移;尿道闭合压下降,发生压力性尿失禁[12-13]。
分娩对盆底结构功能的影响包括:(1)盆底肌损伤:当胎儿通过软产道时可造成对肛提肌、会阴和肛门括约肌的直接损伤,故易造成尿失禁、器官脱垂和粪失禁的发生;(2)盆底神经损伤:胎头下降过程中长时间压迫支配盆底支持组织的神经,导致盆底神经失用和盆底肌群及尿道括约肌的失神经损害,严重者在分娩过程中发生盆底肌撕裂也可造成盆底神经的直接损伤,同样导致盆底肌失神经控制,进而影响控尿控便及盆腔脏器脱垂;(3)盆底功能障碍:分娩时阴道扩张和盆底肌撕裂伤,就可造成尿失禁、盆腔脏器脱垂、女性性功能障碍等盆底功能障碍的发生,如不加以预防和治疗,10~15年后,就会导致FPFD的发生,从而给患者带来难以言状的痛苦[14]。
3.3 低频电刺激及生物反馈的作用机制 低频电刺激是指放置于阴道内的电极通过不同频率的电流刺激盆底的肌群和支配神经。其作用机制为:(1)刺激阴部神经的传入神经纤维,激动阴部神经及下腹下神经的传出神经纤维,引起尿道周围平滑肌与骨骼肌的被动收缩,以及盆底肌肉的被动收缩[15];(2)电刺激能提高神经肌肉兴奋性,唤醒部分因受压而功能暂停的神经细胞,促进神经细胞功能恢复,预防肌肉萎缩[16];(3)模拟人体排尿的A3反射,刺激盆底肌肉,能反射性抑制膀胱逼尿肌收缩;(4)刺激膀胱表面神经和肌肉,兴奋交感通路并抑制副交感通路,抑制膀胱收缩能力,增加膀胱容量,加强膀胱储尿能力[17]。上世纪60年代,法国专家首次提出了低频电刺激能有效治疗女性盆底功能障碍的理论研究并很快应用于临床实践,经过近60年,全世界盆底康复的资料表明盆底电刺激训练治疗FPFD是有效的[18]。我国自2000年引进该先进技术后,经多家医院的应用,证明训练治疗效果是显著的[19]。
生物反馈指通过提供反馈信息,指导患者进行正确的盆底肌训练的各种方法。借助现代生物反馈仪,通过腹部或会阴部电极,用肌电位来测量尿道、阴道和直肠的肌电反馈,信号通过计算机放大,肌肉的活动显示在显示器上,患者能够接受到即时的视觉或听觉等反馈信息,使患者根据反馈信号识别特定肌群,调整盆底肌活动,以达到进行正确的、自主的盆底肌肉训练,并形成条件反射[20],从而提高对损伤的盆底肌训练和修复的效果,使患者恢复阴道紧缩、提高盆底肌力、预防及治疗FPFD。可以说,生物反馈是电刺激训练治疗盆底肌后的有效维持,对长期保持盆底肌力、预防及治疗FPFD有良好作用。
本研究结果显示,对照组在产后不同时期的尿失禁阳性率、Ⅰ类和Ⅱ类肌纤维肌力无差异,说明产后不同时期尿失禁没有改善,盆底肌力没有好转,产妇的盆底功能自我恢复能力有限,干涉性康复训练是必要的。对照组与训练组在康复治疗前,尿失禁阳性率、Ⅰ类和Ⅱ类肌纤维肌力无差异;在产后6个月时,训练组的尿失禁阳性率低于对照组,Ⅰ类和Ⅱ类肌纤维肌力高于对照组,说明低频电刺激联合生物反馈训练可以降低尿失禁阳性率,并增强盆底肌力。
3.4 产后不同时间开始盆底康复训练对尿失禁和盆底肌的影响 在亚洲国家,均采用产后42 d开始的训练方法[21];而在欧美国家,采用的是产后2个月或3个月开始的训练方法[4]。我国妇女有自身的特点,找到适合我国妇女产后康复的最佳时机,对规范化诊治尤其重要。
3.4.1 产后6周<开始训练时间≤产后8周 优点在于:产后早期 (产后42 d~3个月)是人体机能相对最薄弱的时期,同时也是康复的最佳时期,产妇产后42 d一般需回医院复查,同时行盆底肌力检测,产妇如在该期间开始训练,可在产假内基本完成疗程,且早期的训练可使盆底肌力更早恢复。缺点在于:产妇产褥期刚结束,身心尚处于疲惫状态,对接受康复训练思想上准备不足;且产妇此刻有外阴阴道充血,训练可能产生副作用,即可能使训练时阴道疼痛、阴道炎、阴道出血、尿频、尿急、乳汁减少等机会增加。本研究结果显示,A组在训练完成时和产后6个月时,与训练前比较,尿失禁阳性率降低,盆底Ⅰ类和Ⅱ类肌纤维的肌力增高,表明在产后>6、≤8周进行电刺激联合生物反馈训练能有效改善产妇产后早期盆底肌力和尿失禁。
3.4.2 产后8周<开始训练时间≤产后10周 优点在于:产妇有更充裕的时间调整身心状态,可以以充足的精力参与盆底康复训练,且外阴阴道充血较前好转,训练后副作用明显减少;一般产妇在4个月产假中可训练8~10次,即可完成整个疗程的1/2~2/3。缺点在于:仍有1/3~1/2的疗程需在产妇恢复工作后完成,致使部分职业女性不能坚持剩余的疗程。本研究结果显示,B组在训练完成时和产后6个月时,与训练前比较,尿失禁阳性率降低,盆底Ⅰ类和Ⅱ类肌纤维的肌力增高,表明产妇产后>8、≤10周开始盆底康复训练,疗效同样是肯定的。
3.4.3 产后10周<开始训练时间≤产后13周 优点在于:产妇训练后不易出现由于阴道充血摩擦导致的副作用,且对产后3个月如自身盆底肌力恢复良好的产妇避免了不必要的康复训练,为部分产妇的家庭节约了不必要的开支。缺点在于:大部分疗程需在产妇工作期间完成,可造成部分职业女性由于工作繁忙难以接受该项训练。本研究结果显示,C组训练完成时和产后6个月尿失禁阳性率较训练前降低,Ⅰ类和Ⅱ类肌纤维的肌力均较训练前增高,说明产妇从产后3个月开始盆底康复训练同样有效。本研究结果还显示,A组、B组、C组训练完成时和产后6个月比较,尿失禁阳性率、Ⅰ类和Ⅱ类肌纤维肌力均无差异,说明不同时间段开始康复训练,效果无差异。
综上所述,本研究结果表明,产妇的盆底功能自我恢复能力有限;产后早期应用低频电刺激联合生物反馈进行盆底康复
训练,在预防盆底功能障碍中安全、有效;产后不同时间段开始康复训练均可以有效改善产后妇女的盆底功能,不同时间段开始康复训练的效果无差异。因此,在临床工作中,盆底康复医师对于不同产妇可以建议合适的开始康复训练时间。
1 乐杰.妇产科学[M].北京:人民卫生出版社,2008:341.
2 Strinic T,Bukovic D,Roje D,et al.Epidemiology of pelvic floor disorders between urban and rural female inhabitants[J].Coll Antropol,2007,31(2):483-487.
3 Vøllestad NK,Stuge B.Prognostic factors for recovery from postpartum pelvic girdle pain[J].Eur Spine J,2009,18(5):718-726.
4 祁锋,李环,张巍颖,等.产后盆底康复治疗最佳时机研究现状[J].罕少疾病杂志,2011,18(2):46-49.
5 Lee IS,Choi ES.Pelvic floor muscle exercise by biofeedback and electrical stimulation to reinforce the pelvic floor muscle after normal delivery[J].Taehan Kanho Hakhoe Chi,2006,36(8):1374-1380.
6 王雅贤,刘颖琳,陈少青,等.产后盆底肌肉训练对改善盆底功能的作用分析[J].中国实用妇科与产科杂志,2008,24(8):593.
7 Meyer S,Hohlfeld P,Achtari C,et al.Pelvic floor education after vaginal delivery[J].Obstet Gynecol,2001,97(5 Pt1):673-677.
8 胡艳梅.盆底康复治疗压力性尿失禁效果观察[J].实用心脑肺血管病杂志,2011,19(3):497.
9 LI huan,WU Rui-fang,LI Rui-zheng,et al.Clinical analysis of 135 cases with stress urinary incontinence[J].Chin J Clinicians:E-lectronic Edition,2011,5(21):101-106.
10 张晓薇,曲坚.不同分娩方式对产后早期盆底功能的影响[J].中国实用妇科与产科杂志,2008,24(8):590-592.
11 李环,吴瑞芳,李瑞珍,等.盆底重建手术31例临床分析[J].国际妇产科学杂志:妇产科分册,2009,36(4):333-335.
12 折瑞莲,魏晓萍,汪杨,等.分娩方式对产后早期盆底功能的影响[J].河北医药,2011,33(12):1803.
13 李环,吴瑞芳.分娩方式对早期产后盆底功能影响临床观察[J].中国实用妇科与产科杂志,2012,6(28):8-10.
14 Sultan A,Kamm M,Hudson C,et al.Anal sphincter disruption during vaginal delivery[J].N Engl J Med,2004,329(26):1905-1911.
15 Mark D.Walters,Mickey M.karram(著).王建六 (主译).妇科泌尿学与盆底重建外科[M].北京:人民卫生出版社,2008:25.
16 张珂,贺晶.产后盆底功能重建的研究进展[J].国际妇产科学杂志,2011,38(1):24-28.
17 朱镛连.神经康复学[M].北京:人民军医出版社,2001:151-153.
18 McClurg D,Ashe RG,Lowe-Strong AS.Neuromuscular electrical stimulation and the treatment of lower urinary tract dysfunction in multiple sclerosisa double-blind,placebo controlled,randomised clinical trial[J].Neurourol Urodyn,2008,27(3):231-237.
19 刘玉冰,谭鹰.电刺激联合生物反馈预防产后盆底功能障碍100例临床分析[J].海南医学,2009,20(5):210.
20 张晓红,王建六,崔恒,等.生物反馈盆底肌肉训练治疗女性压力性尿失禁[J].中国妇产科临床杂志,2004,5(1):12-14.
21 谢海鲲,段英伟.中老年女性压力性尿失禁盆底肌肉 (体操)锻炼的干预效果评价[J].中国全科医学,2012,15(7):2340.
