急性暴发性病毒性心肌炎二例诊治教训与经验
2013-09-06孟祥飞徐吉荣吴晶晶何振山王炳银
孟祥飞,徐吉荣,吴晶晶,何振山,刘 峰,王炳银
暴发性心肌炎 (fulminant myocarditis,FM)指由于局灶性或弥漫性心肌间质炎性渗出,心肌纤维水肿、变性、坏死。在发病24 h内病情急剧进展恶化、出现心源性休克、急性左心衰竭 (肺水肿)、急性充血性心力衰竭、严重心律紊乱、阿斯综合征,若不及时合理救治急性期病死率可达 10% ~20%[1-2]。近年来有关FM报道逐渐增多,早期诊断及时合理救治是FM抢救成功的关键,极具挑战性。近年的进展涉及适时选用机械辅助支持和肾上腺皮质激素治疗[3-4]。现将我们最近救治2例FM的教训和体会与大家分享,供同行参考。
1 病例简介
病例1:患者,女,29岁,因“发热胸闷气促,伴有头晕不适3 d”,于2012-08-11经急诊入我科。患者入院前两天于门诊考虑“上呼吸道感染”给予抗病毒及对症输液治疗。入院当日上午08∶30左右患者在输液室开始输液,12∶00许出现胸闷气促不适加重 (3 h余共输注液体500 ml左右)。当时测量血压85/55 mm Hg(1 mm Hg=0.133 kPa),心电图检查提示I、avL导联Q波形成,I、avL导联、V2-V4导联ST段弓背向下抬高0.1~0.5 mV。即刻收住我院冠心病监护病房 (CCU),既往无重要疾病史。入院查体:血压79/42 mm Hg,脉搏120次/min,神志清楚,呼吸急促,两肺呼吸音粗,未闻及明显干湿性啰音。叩诊心浊音界扩大,心率120次/min,心律齐,心音低,未闻及明显杂音,双下肢无明显水肿。急查肌钙蛋白I,11.10 μg/L(参考值<0.16 μg/L);B型脑钠肽前体,21 492 ng/L(参考值0~125 ng/L);入院诊断: (1)急性重症心肌炎、心源性休克;(2)低钾血症、低钠血症; (3)急性上呼吸道感染。
诊治经过:患者入院后给予抗病毒、补钾、补钠,多巴胺静脉泵入将血压维持在95/65 mm Hg左右;同时给予甲强龙80 mg静脉推注。16∶30左右患者小便时出现一过性意识模糊,并有烦躁不安,血压降至75/45 mm Hg。17∶20出现室性心动过速,给予200 J同步电复律,可达龙150 mg静脉推注,后以2 mg/min持续泵入。17∶45出现室颤,胸外按压,电除颤重复两次,不能恢复窦律,经抢救无效,患者临床死亡。死亡后尸检显示:双侧胸腔内少量积液;心包腔内黄色积液60 ml,并有絮状物。(1)心脏:心脏体积较大质软,重334 g(参考值240~260 g),心外膜见散在出血点,心内膜及心肌纤维间大量炎性细胞浸润 (以淋巴细胞/单核细胞为主),炎症呈弥漫性分布,心肌细胞变性,局灶性溶解 (见图1)。 (2)肺:右肺612 g,左肺585 g,质软,切面未见液体溢出,肺泡扩张,肺泡腔内充填水肿液,肺泡间隔变窄,间质血管淤血。(3)脑:全脑重1 255 g,表面淤血,未见出血及坏死灶;基质水肿,脑神经细胞变性,间质血管淤血。病理诊断:心肌炎(病毒性),心包积液;肺淤血,肺水肿;脑水肿。
病例2:患者,女,22岁,因“发热2 d,胸闷心慌1 d”于2013-04-06经急诊入我科。患者入院前两天受凉后出现发热,体温38.4℃,伴有乏力、纳差,无畏寒寒战。当地诊所给予“泰诺抗病毒颗粒”口服后体温下降,入院当日晨起后开始出现心慌、胸闷、气短、呼吸费力,活动后尤为明显,深呼吸后感轻微胸痛,当晚至我院急诊测血压85/55 mm Hg,心电图示Ⅲ度房室传导阻滞,加速性心室自主节律,QRS波电交替,心室率116次/min(见图2a)。血肌酸激酶同工酶 (CK-MB)161 U/L(参考值0.0~16.0 U/L),肌钙蛋白 I>32.00 μg/L,血常规、电解质正常。病程中患者无咳嗽咳痰,无咽痛,无肌肉关节酸痛,无腹痛腹泻,无黑蒙晕厥。既往身体健康,无类似发作病史。入院查体:体温36.5℃,脉搏 116次/min,呼吸 18次/min,血压 100/64 mm Hg,神志清,发育正常,营养中等,全身皮肤及黏膜无发绀、黄染、苍白,全身浅表淋巴结未触及,双侧扁桃体I度肿大,咽部轻度充血。颈软,双侧颈静脉无充盈怒张,两肺呼吸音清,未闻及干湿性啰音,心前区无隆起,心尖搏动位于第5肋间左锁骨中线,心率:116次/min,律齐,可及第三心音奔马律,心音低顿,各瓣膜听诊区未及杂音,未及心包摩擦音。腹软,无压痛及反跳痛,肝脾肋下未及,双下肢无水肿。入院诊断:急性重症病毒性心肌炎,心律失常:Ⅲ度房室传导阻滞,加速性室性自主节律,QRS波电交替,心功能Ⅲ级;上呼吸道感染。
诊治经过:入院后给予特级护理,吸氧,心电监护, “果糖二磷酸钠、辅酶Q10、曲美他嗪”营养心肌、“利巴韦林”抗病毒、大剂量“维生素C”清除氧自由基、 “甲强龙”80 mg,2次/d静脉滴注及对症支持治疗。心电监护提示间歇性出现Ⅰ度、Ⅱ度、Ⅲ度房室传导阻滞,加速性室性自主节律,QRS波电交替,除avR导联外其余导联均出现ST段弓背向上抬高,T波倒置,胸前V1~V6导联QRS波呈rS型 (见图2b)。入院后33 h患者出现意识丧失、抽搐,心电监护示Ⅲ度房室传导阻滞,心室停搏,持续15 s后自动恢复窦性心律,意识转清,血压85/68 mm Hg,心率98次/min。尿量进行性减少,血肌酐107.1 μmol/L(参考值62.0 ~106.0 μmol/L)、血谷氨酸氨基转移酶154.02 U/L(参考值9~52 U/L),心脏超声:左房内径 (LA)22 mm,左室舒张末期内径 (LVd)40 mm,右室内径 (RV)19mm,射血分数 (EF)31%,室壁运动减弱,左心室收缩功能减低 (见图3a)。即植入临时起搏器和主动脉内气囊反搏 (IABP)辅助循环。24 h后,心肌酶CK-MB逐渐下降至25 U/L(参考值 0.0~16.0 U/L),脑钠肽(BNP) 10 191 ng/L(参考值 0~125 ng/L),心电图提示窦性心律,Ⅰ度房室传导阻滞、完全性右束支传导阻滞,全导联QRS波低电压,ST段逐渐回落,T波倒置 (见图2c)。血压逐渐升高至100/60 mm Hg,超声检查提示胸腔、腹腔大量积液。术后第3天,患者心功能改善,循环稳定,血氧饱和度100%,停用“甲强龙”、清蛋白、免疫球蛋白,拔除临时起搏器导管及IABP导管,术后第5天转出ICU,胸闷、气促情况逐渐好转,术后第8天复查血常规、C反应蛋白(CRP)恢复正常,心脏超声:LA 22 mm,LVd 40 mm,RV 19 mm,EF 60%(见图3b)。心电图:窦性心律,全导联低电压,胸前导联T波倒置,R波逐渐增高 (见图2d)。术后第25天患者病情进一步好转,无胸闷、心悸、气促,无咳嗽、咳痰,血压110/75 mm Hg,心率80次/min,律齐,心音正常,未闻及奔马律及心脏杂音,两肺呼吸音清,未闻及啰音,肝脾未及,下肢无水肿。复查肝肾功能、心肌酶均恢复正常,肌钙蛋白 I 0.25 μg/L,BNP 4 255 ng/L,复查胸片、心脏超声正常,心电图:窦性心律,全导联低电压,胸前导联 T波倒置 (见图2e)。住院30 d,好转出院,出院后20 d门诊随访,40 d后电话随访,患者情况良好。
2 讨论
2.1 FM诊断与死亡率 Lieberman等[5]根据心肌组织学改变和临床表现,将心肌炎分为暴发型、急性型、慢性活动型和慢性持续型4种类型。其中FM基本特点包括:(1)起病均为非特异性流感样症状;(2)病情迅速恶化,短时间内出现严重的血流动力学改变,临床表现为重度心功能不全和 (或)心源性休克等;(3)心肌活检示广泛的急性炎性细胞浸润和多发的心肌坏死灶;(4)1个月内完全恢复正常或死亡;(5)免疫抑制治疗只能减轻症状不能改变病程。本报告2例患者基本符合这些特点,均很快发生心源性休克和恶性心律失常,一旦救治成功则很快完全恢复,远期预后良好。病例1获得心脏病理解剖和病理组织学检查证实。目前有关FM的大规模临床试验尚很少,一些观察提示FM较常见,日本Saji等[6]2012年一组研究报告FM发病率为37.9% (64/169),大部分均由病毒引起。FM的死亡率观察报告差别较大,上海一组报告为5%[4],日本资料显示为 48.4% (31/64)[6]。FM 常以心外症状为首发表现,发展迅速,短时间内发展至重度心功能不全/心源性休克,尽早确诊、及时妥善治疗至关重要。

图1 心肌病理切片镜检Figure 1 Myocardium pathological sections microscopic examination

图2 心电图Figure 2 Electrocardiogram
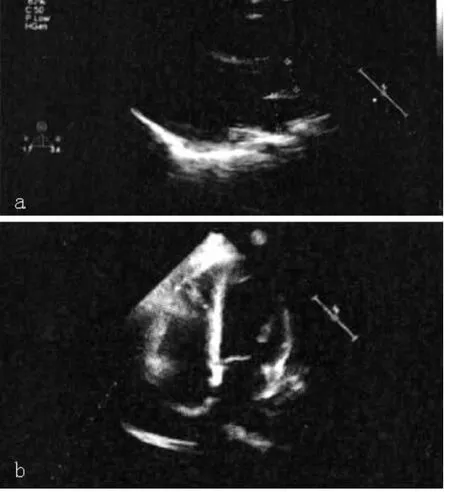
图3 超声心动图Figure 3 Echocardiogram
2.2 IABP应用 在FM心源性休克阶段,器械辅助支持治疗包括IABP、经皮心肺支持系统 (PCPS)、体外膜肺氧和(ECMO)和心室辅助装置 (VAD)等。IABP临床最为常用,可提高冠状动脉血流量,使损伤濒临坏死的心肌得以修整时间渡过危急期,从而改善心功能,使休克得以逆转,其疗效获得肯定。本病例1由于病情恶化急速,加之我们犹疑,未能及时果断使用IABP,患者最终室颤死亡,留下缺憾。而在病例2,我们及时使用IABP加临时起搏,使患者心功能不全和心源性休克及时纠正,损伤心肌获得喘息/修整机会,危机很快缓解,患者终于完全康复出院。国内外临床使用器械辅助支持治疗FM已趋常规化,2004年美国心脏病学学院/美国心脏学会 (AHA/ACC)将IABP推荐为急性心肌梗死 (AMI)并发心源性休克患者的I类适应证。日本Saji等[6]报告救治存活者几乎全都应用了器械辅助支持治疗。故我们认为急性重症心肌炎患者一旦出现心功能不全和 (或)心源性休克征象时应及时应用器械辅助支持治疗,对患者救治意义重大。
2.3 FM糖皮质激素应用 目前临床上对糖皮质激素在心肌炎中应用尚存有争议:糖皮质激素会抑制干扰素的合成,促进病毒复制、繁殖;而另一方面,激素可抑制抗原抗体反应,减少毒素作用,增加心肌细胞溶酶体膜稳定性,减少心肌局灶渗出,改善传导,改善心室功能。目前认为病毒性心肌炎对心肌损害的机制主要为:病毒直接侵犯心肌和自身免疫反应或变态反应。在心肌炎急性期,由病毒直接侵犯心肌占主要作用。大量心肌细胞在病毒的直接侵犯下坏死、凋亡,间质水肿,大量炎性细胞浸润。笔者体会,对于FM患者在急性期尽早使用糖皮质激素可起到保护心肌,减轻心肌损伤,改善心脏传导作用。本文2例,我们均较及时应用了糖皮质激素。例2应用糖皮质激素加IABP后心功能改善,血压稳定,心脏传导改善,继而逐步康复。近年的趋势是多数学者和临床工作者认为FM早期应该应用糖皮质激素。如上海中山医院Wang等[4]报告40例FM患者90%应用了糖皮质激素;日本Saji等[6]报告所有患者均应用了。2013年的动物研究提示应尽早应用糖皮质激素治疗病毒性FM,改善心功能,提高存活率,其机制与直接作用于心肌细胞有关[3]。综上所述,我们认为应该强调FM患者在急性期尽早使用糖皮质激素,同时尽早应用器械辅助支持治疗。
1 Shauer A,Gotsman I,Keren A,et al.Acute viral myocarditis:Current concepts in diagnosis and treatment[J].Isr Med Assoc J,2013,15(3):180-185.
2 George CL,Ameduri RK,Reed RC,et al.Long-term use of ventricular assist device as a bridge to recovery in acute fulminant myocarditis[J].Ann Thorac Surg,2013,95(3):e59-60.
3 Nakamura H,Kunitsugu I,Fukuda K,et al.Diverse stage-dependent effects of glucocorticoids in a murine model of viral myocarditis[J].J Cardiol,2013,61(3):237 -242.
4 Wang Q,Pan W,Shen L,et al.Clinical features and prognosis in Chinese patients with acute fulminant myocarditis[J].Acta Cardiol,2012,67(5):571-576.
5 Lieberman EB,Hutchins GM,Herskowitz A,et al.Clinicopathologic description of myocarditis[J].J Am Coll Cardiol,1991,18(7):1617-1626.
6 Saji T,Matsuura H,Hasegawa K,et al.Comparison of the clinical presentation,treatment,and outcome of fulminant and acute myocarditis in children[J].Circ J,2012,76(5):1222-1228.
