CT模拟两种穿刺入路行经皮骶椎成形术相关参数分析
2013-08-21何成建吴春根顾一峰田庆华李明华程永德
何成建,吴春根,顾一峰,田庆华,李明华,程永德
近年来,骶尾骨肿瘤及骨折的发病率逐年升高,经皮骶椎成形术的应用也逐渐增多[1]。在行经皮骶椎成形术时,由于骶椎解剖复杂且无胸腰椎的解剖特征,加之骶椎正位被腹腔脏器及肠内积气干扰,侧位被骨盆结构所遮挡、骶椎周围脏器复杂且易被损伤,手术难度较大。本研究采用多层螺旋CT测量模拟外侧入路及椎弓根间入路各类解剖学参数,获得骶椎相关影像解剖学基础数据,从而为实际手术操作提供重要的解剖学依据,有效减少经皮骶椎成形术中椎弓根、椎体骨皮质被穿破、骨水泥渗漏等并发症,提高经皮骶椎成形术的手术成功率及临床疗效。
1 材料与方法
1.1 一般资料
随机选择因骨盆疾病行骨盆CT平扫但骶骨正常的成年患者200例,其中男105例,女95例,年龄18~85岁,平均45岁。采用16排螺旋CT机(Siemens,德国)行骨盆螺旋平扫,然后行椎体多方位薄层重建(层厚、层距1 mm),并在后处理工作站上模拟经皮骶椎成形术。
1.2 方法
1.2.1 外侧入路 共600节椎体,测量S1~S3两侧左右进针距离(D)、两侧旁开中心距离(L)、椎弓根左右径(W)、椎体高度(H)等影像解剖学数据。骶骨并没有像腰椎一样典型的椎弓根,为研究方便,我们定义骶骨横突与椎体间的过渡区为椎弓根,同时由于骶椎椎弓根上下径相对椎体高度缩小的程度并不像胸腰椎那样明显,且在CT三维重建时很难准确测量,所以本文仅测量左右进针距离、两侧旁开中心距离、椎弓根左右径、椎体高度等,而没有跟王路昌等[2-3]报道一样测量椎弓根高度。
1.2.2 椎弓根间入路 测量穿刺点至骶椎S1上缘延长线与后背皮肤正中线焦点距离(L)、进针深度(D)及角度(α)等影像解剖学数据。
1.3 统计分析
采用SPSS19.0统计软件包进行统计分析。统计学数据以平均值±标准差表示,并设定P﹤0.05为差异有统计学意义。外侧入路时,骶椎S1~S3左右进针距离、两侧旁开中心距离、椎弓根左右径等影像解剖学数据分别经配对样本t检验,计算差异是否有统计学意义。
2 结果
外侧入路见图1,椎弓根间入路见图2。
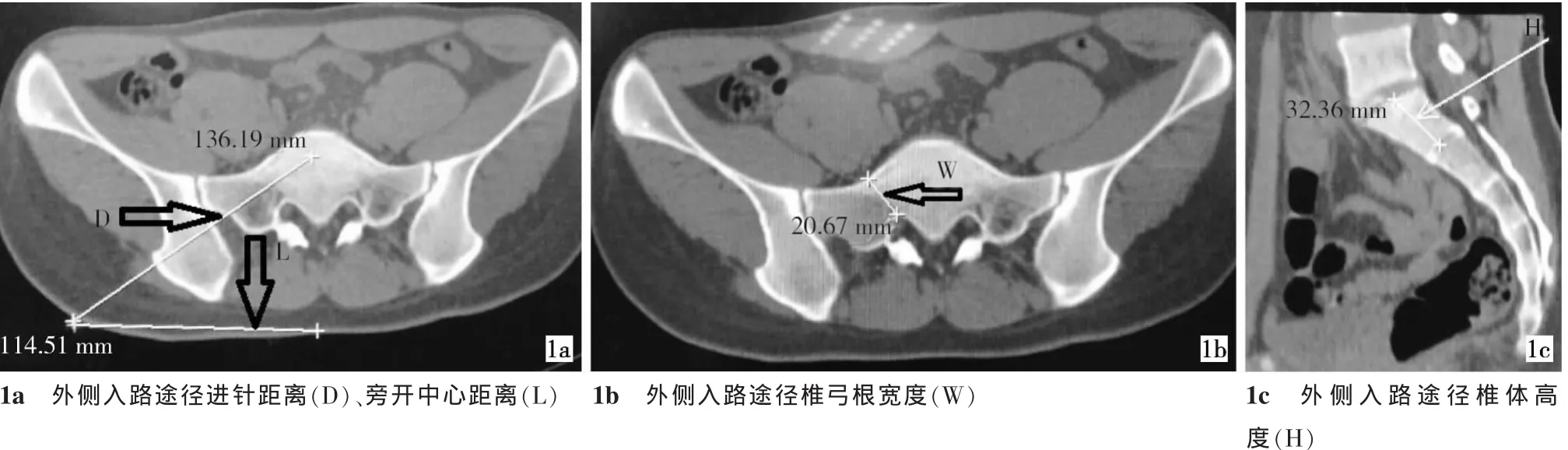
图1 外侧入路途径行骶椎成形术入路参数示意
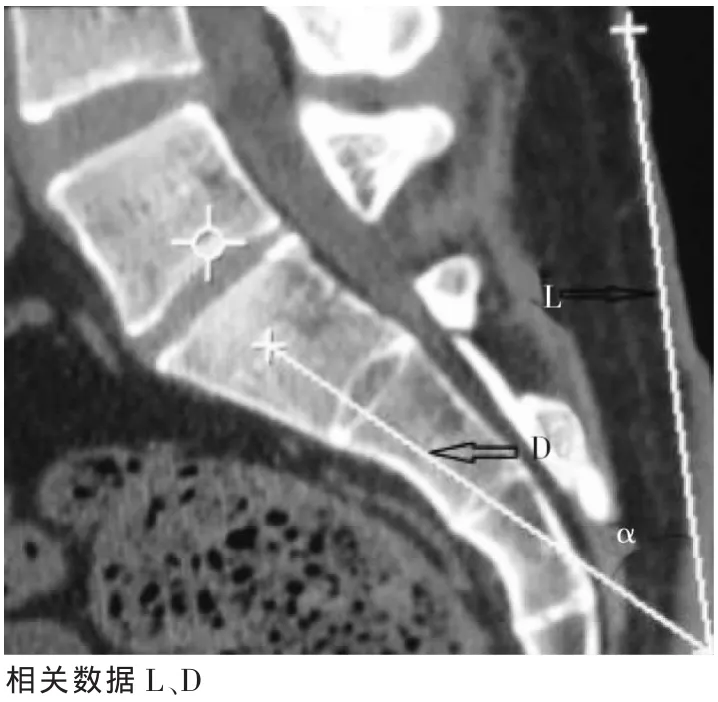
图2 椎弓根间入路行骶椎成形术参数示意
2.1 外侧入路途径各项测量结果
骶椎左右进针距离,左右旁开中心距离、两侧椎弓根左右径差异均无统计学意义(P﹥0.05);S1~S3左右进针距离、旁开中心距离以及椎弓根宽度都是依次减小,椎体高度结果是S2最大,S3最小,见表1。
2.2 椎弓根间入路各项测量结果
图2所示D为椎弓根间入路进针深度平均为(106.84±15.32)mm;穿刺点至骶椎上缘延长线与后背皮肤正中线焦点距离L为(116.25±13.96)mm;进针角度α 为(44.38±5.90)°。
3 讨论
经皮椎体成形术(PVP)是在影像增强装置监视下,经皮穿刺向椎体内注射骨水泥,治疗脊柱肿瘤及压缩性骨折的一种新技术。Galibert等[4]根据外科手术注射骨水泥经验,首先应用该技术治疗颈椎海绵状血管瘤并取得了良好的镇痛效果,现在已广泛用于治疗颈、胸、腰椎骨质疏松性压缩骨折、椎体转移瘤、椎体血管瘤、椎体骨髓瘤等,疗效肯定。而经皮骶椎成形术即由PVP衍生而来。
表1 200例骶椎椎弓根测量结果(±s),mm

表1 200例骶椎椎弓根测量结果(±s),mm
位置D1(右侧进针距离)D2(左侧进针距离)L1(右侧旁开中心距离)L2(左侧旁开中心距离)W1(右侧椎弓根宽度)W2(左侧椎弓根宽度)H(椎体高度)S1129.64±15.20130.40±15.24109.20±14.23111.72±15.1819.33±3.1218.95±3.3626.03±2.66 S2115.10±15.28116.14±15.78104.82±15.66107.80±15.6214.80±3.3714.69±3.2627.07±3.26 S396.80±18.1896.78±17.5691.37±18.5692.65±18.429.64±2.319.50±2.3623.05±3.12
由于骶骨处并无腰椎的典型解剖特征,影像学上该部位病变常被遗漏或忽视,但临床上常表现为骶尾部难治性疼痛。目前,广泛切除是大多数骶骨肿瘤首选的治疗方法。因其能缓解局部症状,延长患者生存期。但由于骶骨毗邻结构复杂,被大量重要的血管神经所包绕,故广泛性切除往往伴随一定的手术病死率和较高的并发症发生率[5]。而对于骶骨骨折的患者,临床上通常采取卧床制动、止痛等对症保守治疗。经皮骶椎成形术是目前认为治疗骶尾骨肿瘤及骨折比较可行的一种方法,可很好缓解患者疼痛和控制病情[6]。
经皮骶骨成形术的常用手术入路有以下3种:① 外侧入路,又称经骶髂关节入路[7],此入路要求患者俯卧位。穿刺针从髂骨外侧进针,经骶髂关节、骶骨翼、骶孔区可到达骶椎椎体,所以通过一个穿刺针道就能治疗位于骶骨翼、骶孔区以及骶椎椎体的病变。但穿刺针经过骶髂关节,所以有损伤骶髂关节、导致术后骶髂关节疼痛的风险。②椎弓根间入路,又称经皮骶骨正中斜上入路,由Firat等[8]在2011年首次提出,只用于治疗位于S1、S2椎体的病变。此入路要求患者俯卧位,穿刺针在后正中线上S3、S4椎体水平经骶骨后侧皮质穿入骶管,当穿透骶管前壁(椎体后缘)时针头偏向头侧,直到针头到达S1椎体的前中1/3交界处停止,此时穿刺针应平行于S1椎体前缘。注入适量骨水泥后,将针头退至S2椎体中央,再将骨水泥注入S2椎体中。椎弓根间入路不经过骶孔区及骶髂关节,避免了对骶孔内骶神经及骶髂关节的损伤。但此入路须经过骶管及硬膜外腔,有损伤骶管内骶神经及增加硬膜外腔感染的风险。③后入路包括经长轴入路和经短轴入路两个入路(图3),一般用于治疗位于骶骨翼的病变[9]。此入路要求患者俯卧位,穿刺针沿骶骨长轴或短轴经骶骨翼后侧皮质穿入,穿刺时应避免穿刺针进入骶孔、骶管以及骶髂关节,更应注意不要穿透骶骨前侧皮质。
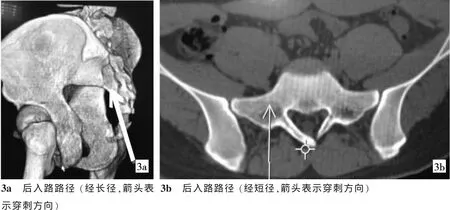
图3 后入路长轴、短轴入路示意
PVP根据术前X线平片、CT、MRI检查明确病变部位及累及范围,以确定入路方式,并选择穿刺点,确定进针角度及深度。在经皮骶椎成形术时,由于骶椎解剖特殊,所以骶椎椎体穿刺与胸、腰椎穿刺不同。且腹腔脏器和骨盆结构的掩盖重叠,正位有腹腔气体干扰,侧位被骨盆所遮挡,因此X线平片很难发现骨骼破坏[10]。常规骶椎正侧位X线平片方法常无法发现较小的病变,一些较大的病灶也不能判断病变具体情况,从而对术前评估不佳。MRI以其良好的软组织对比度显示病灶灵敏,可发现CT表现正常的骨髓信号的改变,但MRI空间分辨率较差,不易三维重建,显示病变周围的解剖结构欠佳。CT既可以显示骶骨的三维解剖结构,也可发现骶椎不完全骨折的小裂缝,对于其他骶椎病变(如:转移瘤、淋巴瘤等)可以显示骨质破坏区及周围结构情况,特别是在DSA下进行手术时,CT术前评估显得更加直观重要。
骶骨横断面上两侧髂骨翼呈扇形,对于骶翼的病变采取直接穿刺到病变部位,即后入路途径;而对于骶骨中心的病变通常需要经外侧入路或椎弓根间入路到达病灶。本文仅考虑骶骨中心部位的病变,分析CT模拟外侧入路和椎弓根间入路行骶椎椎体成形术相关参数。由于S3以下的椎体较小,模拟外侧入路时仅采用螺旋CT测量S1~S3两侧左右进针距离、两侧旁开中心距离、椎弓根左右径、椎体高度等数据,用以指导外侧入路时经皮骶椎成形术治疗骶骨病变手术的进针路径、角度、方向、深度等;模拟椎弓根间入路时采用螺旋CT测量穿刺点至骶椎S1上缘延长线与后背皮肤正中线焦点的距离、进针深度及角度,用以指导经皮骶椎成形术中穿刺点的选择及穿刺深度及角度的规划提供基础影像解剖学数据等。通过CT模拟外侧入路及椎弓根间入路分析,为实际手术操作提供重要的解剖学依据,有效减少经皮骶椎成形术中椎弓根、椎体骨皮质被穿破、骨水泥渗漏等并发症,提高经皮骶椎成形术的临床疗效,对于判断是否能手术、手术成功率、并发症发生的可能性可以作大概评估[2-3]。
通过在CT后处理工作站上测量骶椎椎体各个重要参数,并模拟手术路径,训练初学者,虚拟的三维骶椎重建图像有助于增强术者的空间感及角度感,对手术的成功具有一定实践意义。经皮骶椎成形术时,患者取俯卧位,在DSA机透视下,手术医师要使穿刺针经皮达到最佳进入位置,最后到达指定病变椎体,对初学者有一定困难。采用多层螺旋CT测量模拟外侧入路及椎弓根间入路各类解剖学参数,获得骶椎椎弓根相关影像解剖学基础数据,从而指导手术入路。为实际手术操作提供重要的解剖学依据。
[1]Kortman K,Ortiz O,Miller T,et al.Multicenter study to assess the efficacy and safety of sacroplasty in patients with osteoporotic sacral insufficiency fractures or pathologic sacral lesions [J].J Neurointerv Surg,2012: [Epub ahead of print].
[2]王路昌,吴春根,顾一峰,等.CT模拟胸椎经皮椎体成形术相关测量参数分析 [J].临床放射学杂志,2011,30:1826-1829.
[3]王路昌,吴春根,顾一峰,等.CT模拟腰椎经皮椎体成形术相关测量参数分析 [J].介入放射学杂志,2011,20:625-627.
[4]Galibert P,Deramond H,Rosat P,et al.Preliminary note on the treatment of vertebral angioma by percutaneous acrylic vertebroplasty[J].Neurochirurgie,1987,33: 166-168.
[5]李守强,徐微尘,李 妹,等.术前动脉栓塞在骶骨肿瘤治疗中的价值[J].中国矫形外科杂志,2004,12: 977-979.
[6]Zhang J,Wu CG,Gu YF,et al.Percutaneous sacroplasty for sacral metastatic tumors under fluoroscopic guidance only [J].Korean J Radiol,2008,9: 572-576.
[7]张 继,吴春根,程永德.经皮骶椎成形术[J].介入放射学杂志,2008,17:142-144.
[8]Firat AK,Gümüs B,Kaya E,et al.Interpedicular approach in percutaneous sacroplasty for treatment of sacral vertebral body pathologic fractures [J].Cardiovasc Intervent Radiol,2011,34(Suppl 2): 282-287.
[9]Gupta AC,Yoo AJ,Stone J,et al.Percutaneous sacroplasty[J].J Neurointerv Surg,2012,4: 385-389.
[10]White JH,Hague C,Nicolaou S,et al.Imaging of sacral fractures[J].Clin Radiol,2003,58: 914-921.
