儿童过敏性紫癜肾炎62例中医辨证特点分析
2013-08-15桂贞
桂贞
江苏省大丰市中医院 224100
过敏性紫癜肾炎是由过敏性紫癜引起的肾脏损害,多发于儿童,中医认为过敏性紫癜属于“紫癜”、“肌衄”等范畴[1],过敏性紫癜肾炎属中医“尿血”、“水肿”等范畴。为探讨儿童过敏性紫癜肾炎的中医辨证特点,指导临床辨证施治,本文收集我院2010年2月-2012年12月治疗62例过敏性紫癜肾炎患儿,进行回顾性分析,现报道如下。
资料与方法
一般资料:收集我院2010年2月-2012年12月治疗62例过敏性紫癜肾炎患儿,其中男38例,占61.3%,女24例,占38.7%,男女之比为1.58:1,年龄3-14岁,平均年龄6.8岁。
中医辨证分型[2]:根据本院专科建设优化中医诊疗方案制定,分为血热妄行型、阴虚火旺型、脾虚湿盛型、下焦湿热型、气虚血瘀型、湿热瘀阻型。
中医辨证治疗:①湿热瘀阻型:本组有9例。治法:清热利湿,活血化瘀。常用药物:益母草、茜草、薏苡仁、黄柏等水煎服,日1剂,疗程3-6个月。②血热妄行型:本组有11例。治法:清热解毒,凉血止血。方药:常用徐长卿、地肤子、黄芩、川芎、丹参、赤芍、丹皮、生地、水牛角等。加减:兼有湿热者加萹蓄、石苇、车前子、蒲公英;若舌质紫暗,皮疹颜色暗淡,应重用活血化瘀,加用鸡血藤、三七、水蛭等;水煎服,日1剂,疗程3-6个月。③阴虚火旺型:本组有12例。治法:滋阴降火,凉血化瘀。方药:茜根散加大补阴丸。常用旱莲草、紫草、川芎、丹参、麦冬、玄参、生地、知母、黄柏、鳖甲、龟版、熟地。加减:血尿明显加白花蛇舌草、茅根、大小蓟、藕节、炒蒲黄等。蛋白尿明显加益母草、覆盆子、芡实、金樱子等;水煎服,日1剂,疗程6个月-1年。④脾虚湿盛型:本组有11例。治法:清热利湿,健脾益气。常用太子参、黄芪、茯苓、徐长卿、地肤子、川芎、丹参、赤芍、生地等。加减:屡发咽喉肿痛者,加用牛蒡子、板蓝根等;关节肿痛者加桑枝、牛膝、二花藤、秦艽等;皮疹以下半身或密集于脚踝部,加用薏苡仁、牛膝等;皮疹若以上半身居多、片状、伴有荨麻疹,多属风邪为患,加用荆芥穗、蝉蜕等;腹痛者加白芍、香橼皮、佛手等;水煎服,日1剂,疗程3-6个月。⑤下焦湿热型:本组有8例。治法:清热利湿,凉血止血。常用药物:土茯苓、石苇、白茅根、小蓟等。水煎服,日1剂,疗程3-6个月。⑥气虚血瘀型:本组有11例。治法:益气活血化瘀。方药:消斑愈肾汤。常用红花、桃仁、生地、川芎、丹参、玄参、黄柏、知母、太子参、黄芪等。加减:蛋白尿明显加益母草、覆盆子、芡实、金樱子等。加用补气血药,如阿胶、黄精、鸡血藤、当归等;若皮疹色淡,反复出现,伴面色晄白,加用白蒺藜、五味子、防风、黄芪等;日1剂,疗程6个月-1年。
结 果
各型辩证施治临床效果:本组62例患者经过治疗,治愈24例,治愈率为38.7%,好转35例,好转率为56.5%,未愈3例,总有效率为95.2%,各型治疗情况,见表1。
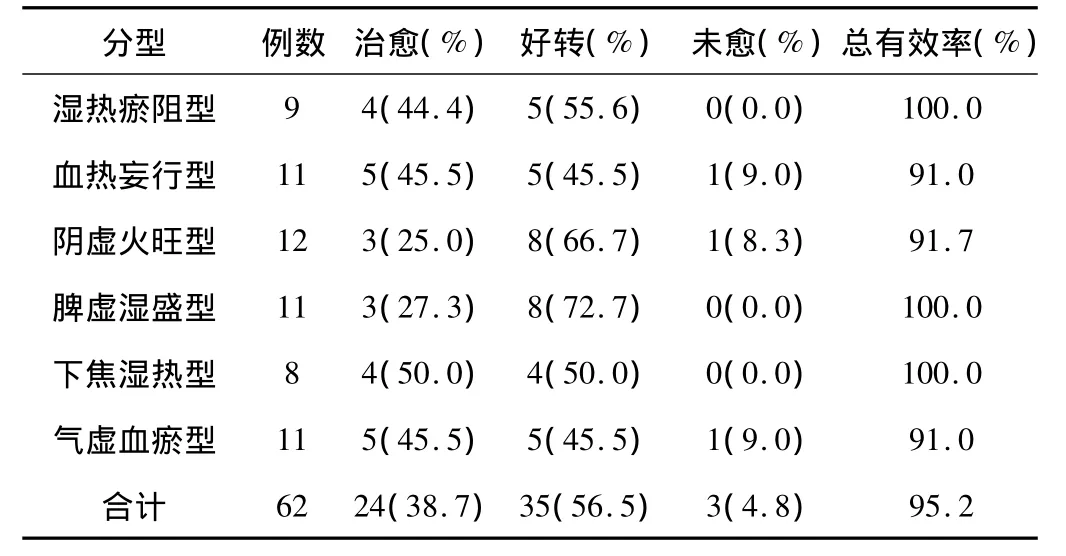
表1 各型辩证施治临床效果
讨 论
儿童过敏性紫癜肾炎患儿多由于受风热湿毒之邪,或进食鱼、虾等发物,致风热湿毒入营动血,脉络损伤,血不循经,溢出脉络,渗于皮肤,内迫胃肠,甚至于肾络。病初风热之邪内侵,伤及营血而发斑,热毒内盛,损伤肾络,致尿血;感受湿热之邪,邪气盛于下焦,膀胱脉络受损,亦见尿血。故本病初期以风热、毒热或湿热蕴结、迫血妄行为病机关键,病理性质以实证为主。病变中期,病情可由实转虚或出现虚实夹杂证。脾虚失健则内湿生,湿郁日久则易转热成瘀;脾虚不能摄血,血运行无力,血瘀阻络,又至气虚血瘀;或耗伤气阴,出现气阴不足或阴虚火旺之证。病至后期,反复尿血或长期蛋白丢失,或失治误治,往往阴损及阳,形成脾肾两虚之候。脾失健运,升清降浊无权;肾乏气化,分清泌浊失司,湿邪内生,加之湿阻气机,气滞血瘀,导致病情复杂,湿热瘀相互搏结。从本研究病例证型演变趋势中易可看出,湿、热、虚、瘀为本病的主要病机,在整个病情发展过程中,湿、热、虚、瘀四者既可单独存在,又可转化或兼夹为病;而湿、热、瘀、虚也是导致疾病复发和病程迁延的主要因素。
无论是患儿初始证型还是疾病演变过程中均可见舌质暗红或暗淡,说明瘀血是本病的重要病机之一。瘀血贯穿于本病的全过程。针对紫癜肾炎病机特点,清热除湿化瘀为治疗的重要法则。
本组资料根据中医辨证分型,分为血热妄行型、阴虚火旺型、脾虚湿盛型、下焦湿热型、气虚血瘀型、湿热瘀阻型,根据不同的分型进行辩证施治,其中治愈24例,治愈率为38.7%,好转35例,好转率为56.5%,未愈3例,总有效率为95.2%。由此可见,中医辨证施治治疗儿童过敏性紫癜肾炎疗效显著,值得推广。
1 孙德珍,常永丽.骁悉配合复方丹参滴丸治疗过敏性紫癜肾炎[J].中华中西医杂志,2004,16(5):1551.
2 杨应兄.戴恩来教授治疗小儿紫癜性肾炎经验[J].中医儿科杂志,2007,3(2):57.
