显微镜辅助与传统开窗手术治疗腰椎间盘突出症的临床对比研究
2013-08-14茅泳涛
茅泳涛,严 军
(苏州大学附属第二医院骨科,江苏苏州 215004)
腰椎间盘突出症的微创治疗方法主要有内窥镜辅助下椎间盘切除以及显微椎间盘切除术(microsurgical lumbar discectomy,MSLD),前者需要特殊器械,术野较小,且为二维平面,立体感差,手术并发症较多[1],而且手术医生学习曲线较长。而MSLD手术1977年由Caspar首次报道以来,已逐渐成为椎间盘切除术的金标准[2-3]。本院2010年开展Quandrant拉钩辅助MSLD手术,取得了一定的经验。为此,本研究开展了本项临床病例观察研究,对MSLD与传统后路开窗手术治疗效果进行对比分析,以期为临床相关病例的术式选择提供科学依据。
1 资料与方法
1.1 一般资料 2010年1月至2010年12月在本院骨科住院接受手术治疗的腰间盘突出症患者60例,随机将病例分为两组:A组30例,其中男16例,女14例,年龄25~52岁,平均38岁;病程5~20个月,平均8个月;其中L4~5突出19例,L5~S1突出11例,采用Quandrant辅助MSLD手术治疗。B组30例,其中男18例,女12例,年龄29~51岁,平均39岁;病程3~18个月,平均病程7个月;L4~5突出22例,L5~S1突出8例,采用传统后路开窗手术治疗。病例选择标准为,腰椎间盘突出症诊断明确,经3个月以上严格保守治疗无效,MR检查提示单节段椎间盘突出压迫神经根,并排除腰椎间盘突出症术后复发或存在椎管狭窄以及腰椎不稳或滑脱。
1.2 方法
1.2.1 手术方法 A组:全麻后患者俯卧,腹部悬空。X线透视下定位目标椎间隙后,以患侧棘突旁纵行切开皮肤,切口长约2~3cm,置入导针,逐级应用扩张管撑开,最后采用Quadrant牵引器进一步扩大暴露椎板间隙、上位椎板下缘及小关节突。咬除部分骨质,止血,显露硬脊膜,探查神经根,显露椎间盘,切开后纵韧带及纤维环,摘除髓核。生理盐水冲洗,彻底止血关闭切口。B组:麻醉方式及体位同A组。X线透视下确定目标椎间隙后,自棘突后侧中央纵行切开皮肤4~5 cm,逐层切开,剥离患侧肌肉并应用椎板拉钩牵开,显露椎间隙及上下椎板。咬骨钳咬除上位椎板下缘及下位椎板上缘,止血,暴露硬脊膜,探查神经根。切开后纵韧带及纤维环,摘除突出的髓核。生理盐水冲洗,彻底止血,关闭切口。
1.2.2 术后处理 术后常规应用抗菌药物72h。术后第1天即鼓励患者行直腿抬高锻炼,术后第3天在腰围保护下床活动。
1.2.3 评价指标 术后记录两组的平均手术时间,手术切口长度,术中出血量,术后住院天数等数据。在末次随访时,采用腰痛疾患疗效评定标准及改良Macnab标准对患者腰椎功能恢复情况及临床疗效进行评估。
1.3 统计学处理 采用SPSS10.0软件进行统计分析,计量资料以表示,组间比较采用独立样本t检验,计数资料以率表示,采用χ2检验,以P<0.05为差异有统计学意义。
2 结 果
2.1 手术相关指标 60例患者均获得12个月的临床随访。在切口长度及术中出血量方面,组间差异有统计学意义(P<0.05),A组显著优于B组。在手术时间方面,A组显著长于B组,组间差异有统计学意义(P<0.05)。在术后住院天数方面无统计学意义(P>0.05)。
表1 两组手术相关数据对比结果(,n=30)
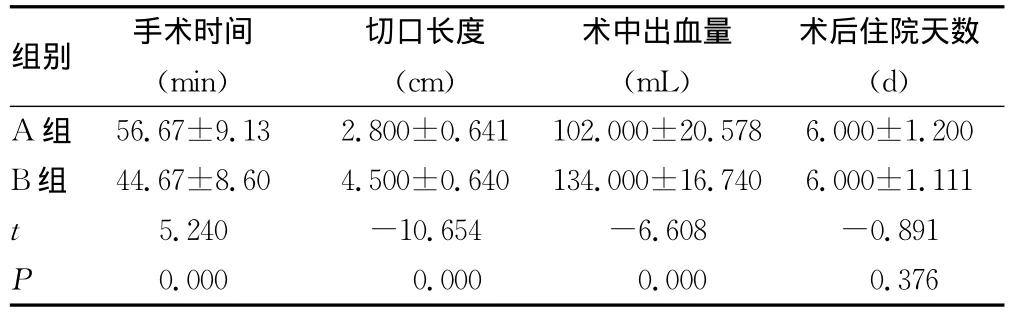
表1 两组手术相关数据对比结果(,n=30)
组别 手术时间(min)切口长度(cm)术中出血量(mL)术后住院天数(d)0±1.200 B组 44.67±8.604.500±0.640134.000±16.7406.000±1.111 t 5.240 -10.654 -6.608 -0.891 P A组 56.67±9.132.800±0.641102.000±20.5786.000.000 0.000 0.000 0.376
2.2 临床疗效评价 在末次随访时,A组与B组的腰痛疾患疗效评定标准结果分别为(26.5±3.2)分和(25.8±2.9)分,组间差异无统计学意义(t=0.888,P=0.378)。根据改良 Macnab标准,A组获优20例,良6例,可4例,差0例,优良率为86.7%;B组获优19例,良6例,可5例,差0例,优良率83.3%,优良率组间比较差异无统计学意义(χ2=0.131,P=0.718)。B组术中发生硬膜囊撕裂1例,采用可吸收线修补,术后患者恢复良好,未见相关并发症出现。
3 讨 论
腰椎间盘切除手术的治疗目的在于摘除突出或脱出的病变椎间盘组织,以解除其对神经根的压迫。传统的开窗式椎间盘摘除手术需采用椎板间隙入路,剥离椎旁肌肉组织,咬除部分椎板及黄韧带,并需要牵拉神经根以便显露突出的椎间盘组织,容易导致硬膜外静脉丛出血,另外,其扩大开窗及椎板减压等操作可能对脊柱的后柱结构造成破坏,严重者可引起医源性椎间不稳定[4-5]。
Caspar和Yasargil于1977年报道了显微镜辅助下的腰椎间盘摘除术[2],之后在欧美被广泛开展。MSLD的目的在于通过微创化操作减少对手术周围骨及软组织的创伤,显微镜下操作可使术野扩大,进而使手术操作更仔细、精确,其微创显露也有利于患者术后的尽快恢复。
在本研究中,微创显微镜辅助手术组在手术切口长度及术中出血量等方面显著优于传统开窗手术组,基本实现了微创手术的目的,手术时间略长于开窗手术组,但平均时间差在10 min左右,原因在于存在显微镜装配,以及护理配合等问题
在手术路径显露方面,彭新生等[6]报道认为,微创显微镜下腰椎间盘切除术,采用直径22mm的手术通道可满足正常操作需求。本研究中采用Quadrant牵开系统维持显露,完成显微镜下手术,可以随意设置工作通道的大小和位置,相对于传统的腰椎间盘手术而言,切口长度短,术中出血量少。
在术后1年随访时,两组患者均取得满意的临床疗效,在腰痛疾患疗效评定结果及Macnab评价优良率方面,组间差异无统计学意义,表明微创显微镜下手术可取得传统开窗椎间盘摘除术的临床效果。A组术中的平均出血量显著少于B组(P<0.05),其原因在于显微镜下操作可通过放大术野进行神经根的牵拉保护,手术更为轻柔、细致,有利于硬膜外静脉的清晰辨认,进而便于准确地电凝止血,最终更好地保护对神经根和硬膜囊。
髓核摘除术的微创化方法很多,但多需要较长的学习曲线[7-11],而 MSLD虽需要术者具备一定的微创操作经验[8],但学习曲线短,总体来说,该术式创伤小,更有利于术后恢复,值得推广。
[1]Ryang YM,Oertel MF,Mayfrank L,et al.Standard open microdiscectomy versus minimal access trocar microdiscectomy:results of a prospective randomized study[J].Neurosurgery,2008,62(1):174-181.
[2]Maroon JC.Current concepts in minimally invasive discec-tomy[J].Neurosurgery,2002,51(5Suppl):137-145.
[3]Bennis S,Scarone P,Lepeintre JF,et al.Transtubular versus microsurgical approach for single lumbar disc herniation:aprospective study[J].Eur J Orthop Surg Traumatol,2009,19(8):535-540.
[4]Fessler RG,O′Toole JE,Eichholz KM,et al.The development of minimally invasive spine surgery[J].Neurosurg Clin N Am,2006,17(4):401-409.
[5]陈福扬,谭军,朱冬承,等.腰椎间盘突出症髓核摘除术后远期疗效报告[J].中国脊柱脊髓杂志,2003,13(8):502-504.
[6]彭新生,陈立言,李佛保.微创显微腰椎间盘切除术的初步疗效评价[J].中华显微外科杂志,2008,31(2):101-103.
[7]舍炜,陈根元,侯卫华,等.显微内窥镜下腰椎间盘摘除和传统开放手术治疗腰椎间盘突出症的 Meta分析[J].中国组织工程研究与临床康复,2010,14(48):9090-9094.
[8]McLoughlin GS,Fourney DR.The learning curve of minimally-invasive lumbar microdiscectomy[J].Can J Neurol Sci,2008,35(1):75-78.
[9]Lau D,Han SJ,Lee JG,et al.Minimally invasive compared to open microdiscectomy for lumbar disc herniation[J].J Clin Neurosci,2011,18(1):81-84.
[10]Veresciagina K,Spakauskas B,Ambrozaitis KV.Clinical outcomes of patients with lumbar disc herniation,selected for one-level open-discectomy and microdiscectomy [J].Eur Spine J,2010,19(9):1450-1458.
[11]Lee DY,Shim CS,Ahn Y,et al.Comparison of percutaneous endoscopic lumbar discectomy and open lumbar microdiscectomy for recurrent disc herniation[J].J Korean Neurosurg Soc,2009,46(6):515-521.
