老年肠内营养腹泻影响因素分析
2013-07-29路琴付万发
路琴 付万发
老年患者常因各种疾病不能进食,且老年重症患者往往合并多脏器疾病,处于应激状态,分解代谢增加,造成营养不良,需行肠内营养(EN)。EN 腹泻发生率从18% ~60%不等[1-3],限制了EN的应用。我们分析了我院老年患者EN腹泻影响因素,从而尽可能避免EN 相关腹泻的发生,保证老年患者及时合理的EN 支持,以提高患者的生存质量。
1 对象和方法
1.1 对象 本研究分2 组:病例组和对照组。所有对象均来自2008 年1 月至2011 年12 月北京老年医院的住院患者。根据腹泻的判断标准将行EN 支持后发生腹泻的老年患者为病例组;未发生腹泻的患者为对照组。病例组92 例,男78例,女14 例,年龄65 ~92 岁,平均(73.32±6.16)岁,对照组108 例,男96 例,女12 例,年龄63 ~86 岁,平均(73.35 ±7.43)岁。排除标准:现患有炎性肠道疾病、结肠癌、肠易激综合征等原有腹泻的消化系统疾病患者。
1.2 方法
1.2.1 EN 支持方法:为避免营养液组成、温度、速度、浓度等因素的影响,所有研究对象均选择应用整蛋白型肠内营养剂(能全力)、EN 输液泵泵入。通过鼻胃管途径持续滴注,使用恒温器控制温度,低浓度低速度开始。规范操作,避免营养液污染。
1.2.2 腹泻判断标准:根据Hart 腹泻计分法(表1),对24 h 内每次粪便评分值相加,得到当天的总分值,总分≥12 分即认为患者存在腹泻。

表1 Hart 腹泻计分法(分)
1.3 统计学方法 应用SPSS 13.0 统计软件进行数据处理,计数资料采用χ2检验,P <0.05 为差异有统计学意义。
2 结果
2.1 低蛋白血症 病例组低蛋白血症62 例,血清白蛋白平均为(28.6 ±5.3)g/L,对照组低蛋白血症45 例,血清白蛋白平均为(33.2±6.8)g/L,2 组低蛋白血症发生率比较差异有统计学意义(P <0.01)。
2.2 疾病相关危险因素 病例组合并糖尿病60 例,胆囊结石、胆囊炎48 例,其中31 例既往行手术切除,心功能不全69 例,肺部感染56 例,泌尿系感染38例,高血压、动脉硬化61 例,脑梗死66例;对照组合并糖尿病35 例,胆囊结石、胆囊炎25 例,心功能不全52 例,肺部感染35 例,泌尿系感染49 例,高血压、动脉硬化66 例,脑梗死47 例。其中病例组合并糖尿病、胆囊结石胆囊炎、肺部感染、心功能不全、脑梗死例数与对照组合并上述并发症的例数差异有统计学意义,见表1。2 组合并泌尿系感染、高血压发生率无统计学意义。2.3 药物相关因素
2.3.1 抗生素应用:病例组合并肺部、胆道及泌尿系感染患者均使用抗生素,美罗培南5 例,头孢菌素32 例,青霉素类18 例,喹诺酮类13 例;对照组合并感染患者使用抗生素情况,美罗培南1 例,头孢菌素12 例,青霉素类10 例,喹诺酮类5 例,病例组与对照组抗生素使用率有显著差异,见表2。
2.3.2 非抗生素药物:病例组合并应激性溃疡应用抑酸药52 例,消化不良、腹胀应用胃肠动力药61 例,对照组使用抑酸药37 例,胃肠动力药40 例。2 组抑酸药及胃肠动力药使用率比较有显著差异,见表2。
3 讨论
老年营养支持日益受到重视,随着EN 支持的广泛开展,EN 相关并发症亦增多,其中老年EN 腹泻发生率较高,其腹泻发生的常见原因为营养液高渗,输入速度快,量多,管饲温度及营养液污染,尚有一些疾病、药物等的复合因素影响腹泻的发生。研究认为老年病人EN相关腹泻的根本原因是肠黏膜萎缩和肠道菌群失调。本研究通过回顾性研究,分析营养液之外影响腹泻的因素,以避免EN 腹泻的发生。
3.1 研究表明低蛋白血症(血清白蛋白<25 g/L)可引起吸收不良性腹泻[4]。低蛋白血症引起血浆渗透压降低,导致
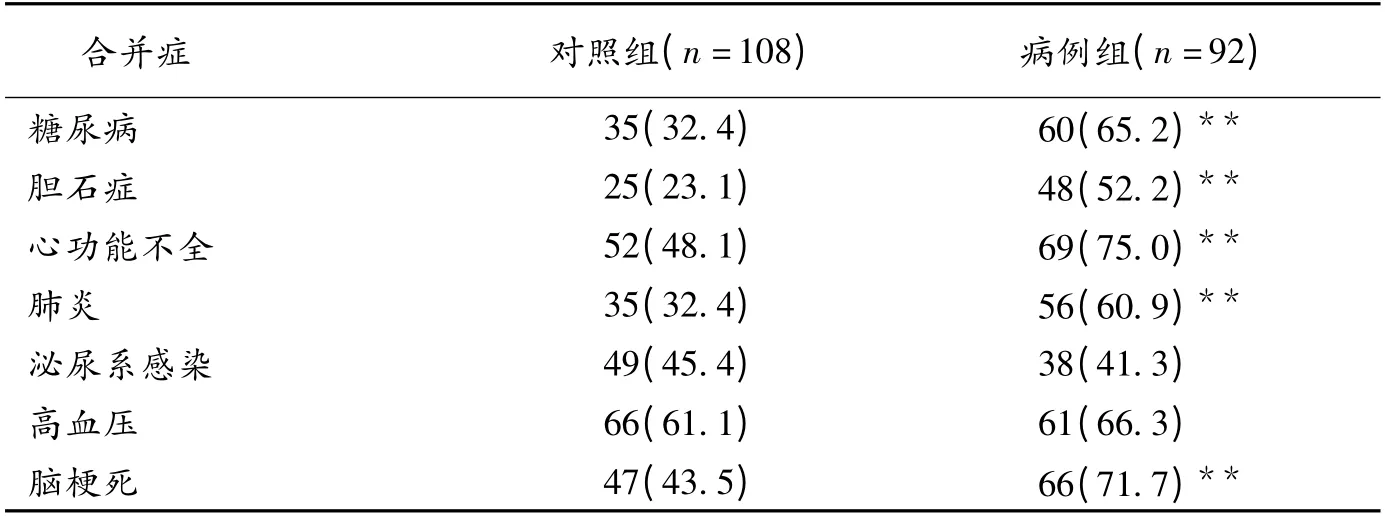
表2 2 组不同合并症发生率(n,%)

表2 2 组不同药物使用率(n,%)
小肠黏膜水肿,吸收障碍,加重EN 腹泻的发生。Brinson 等[5]的研究结果支持这一理论,他们试验用富含肽的营养配方而不是标准的EN 液配方降低了腹泻。Burns 等[6]认为当患者存在低蛋白血症时,低蛋白血症与不同营养物配方的渗透压协同作用,形成一种易发生腹泻的环境。本研究显示病例组低蛋白血症发生率较对照组明显增高,胃肠道水肿,肠绒毛吸收能力下降,导致EN 时吸收障碍性腹泻发生率增高。
3.2 疾病相关危险因素 Nguyen 等[7]研究显示,血糖>10 mmol/L 时EN 不耐受的概率显著增加。Lysy 等[8]研究了糖尿病腹泻的危险因素,结果表明8% ~22%1 型糖尿病患者发生腹泻,肠道的病理生理变化包括十二指肠肠壁的显著增厚、管腔变窄,造成营养物、水、电解质吸收不良而致腹泻;此外糖尿病患者肠道细菌过度生长、外分泌性胰腺功能不足等均加重腹泻的发生。因此老年糖尿病患者EN 的耐受性差,更易发生腹泻。本研究显示合并糖尿病的老年EN 患者腹泻发生率明显高于非糖尿病患者。
胆囊结石并胆囊炎患者易发生腹泻,与抗生素使用及胆囊切除术后肠道吸收障碍有关[9]。合并胆囊结石胆囊炎的老年患者,饮食差,肠黏膜细胞增殖下降、萎缩,绒毛萎缩,增加了EN 腹泻发生的风险。本研究亦显示合并胆囊结石的老年患者EN 腹泻发生率高。
本研究显示病例组老年心功能不全患者比例较对照组明显增高,分析原因可能为:(1)慢性心功能不全,胃肠道缺血,低灌注,肠黏膜屏障受损,细菌易位;(2)肠道淤血,水肿,吸收障碍;(3)进食差,营养不良,常合并低蛋白血症,吸收不良;上述因素均加重肠道对EN 的不耐受。
研究认为老年重症肺部感染行EN时易发生腹泻。本研究亦显示并发肺部感染的老年EN 患者腹泻发生率较无肺部感染者高,分析原因可能为:(1)广谱抗生素应用,肠道菌群失调;(2)高分解代谢,低蛋白血症,致吸收不良性腹泻;(3)感染应激致肠黏膜屏障破坏、肠道菌群失调、肠道血管通透性增加,促进合并肺部感染的老年患者EN 腹泻的发生。
研究报道脑损伤患者鼻饲EN 腹泻发生率高。本研究也显示合并脑梗死老年患者EN 腹泻发生率高,分析病因可能为:(1)老年脑梗死患者吞咽功能受累,长期不能进食,肠道黏膜层绒毛高度及细胞增殖下降,绒毛萎缩;(2)脑梗死胃肠黏膜屏障受损,细菌易位;(3)长期卧床,胃肠动力差,腹胀,胃肠动力药使用等多重机制造成老年脑梗死患者EN 时易发生腹泻。
3.3 药物相关因素 文献报道抗生素是EN 药物相关性腹泻常见原因之一[10]。陶应龙等[11]研究发现住院患者EN 时腹泻的发生与抗生素使用时间及联合使用抗生素显著相关,联合使用抗生素、使用抗生素的时间长,均是导致住院患者EN时腹泻的危险因素。能引起腹泻的常用抗生素有头孢类抗生素、氨苄青霉素、阿莫西林、克林霉素[12]。本次研究显示病例组抗生素使用率较对照组显著增高,分析原因可能为:(1)抗生素破坏肠道菌群,导致菌群失调性腹泻。黎介寿[13]研究报告指出抗生素破坏了肠内菌群的自然生态平衡,使耐药的难辨梭状芽孢杆菌、金黄色葡萄球菌及真菌大量繁殖,导致肠道菌群失调。(2)老年人肠道菌群减少、老化,肠道菌群的稳定性下降,合并使用广谱抗生素,继而引发内源性或外源性腹泻[14]。上述机制均导致肠道菌群失调,促进老年EN 时腹泻的发生。
研究显示非抗生素药物亦影响EN 相关腹泻。本研究病例组合并应激性溃疡应用抑酸药例数较对照组明显增高;合并消化不良,腹胀应用胃肠动力药例数亦较对照组显著增高。Nguyen 等[15]报道抗酸药和胃动力药引起EN 患者发生腹泻原因为应用H2受体阻断药和质子泵抑制药时,可使胃内pH 值升高,改变消化道环境,同时细菌繁殖,引起胃肠内细菌易位,发生肠源性感染。细菌的增殖、易位加重了EN时腹泻的发生。老年住院患者常合并腹胀,胃肠道蠕动能力差,管饲时常使用胃肠动力药,可致胃肠蠕动过快,水分吸收障碍加重EN 时腹泻的发生。
综上所述,多因素导致老年人肠黏膜细胞增殖下降、萎缩、绒毛萎缩及肠道黏膜屏障破坏,肠道菌群失调,使老年患者EN 时更易发生腹泻。此外老年患者病理生理情况复杂,常合并多种慢性疾病、同时联合使用多种药物,影响腹泻的因素多,有待进一步研究,以避免多因素的影响,使EN 在老年患者中合理使用。
[1] 王春华.肠内营养并发症的原因与预防[J]. 现代中西医结合杂志,2007,16(12):1666-1667.
[2] 王新宜,陈艳秋,宗敏,等. 管饲方法与临床病人耐受性和并发症的关系[J].肠外与肠内营养,2002,9(2):75-76.
[3] 宗敏,陈霞飞. 能全力在老年病人肠内营养支持中应用[J]. 肠外与肠内营养,2001,8(2):112-113.
[4] Bocbuss S. Troubleshooting your tube feedings[J]. Am J Nurs,1991,91(5):24-28.
[5] Brinson RR,Kolts BE. Hypoalbuminemia as an indicator of diarrheal incidence in critically ill patients[J]. Criti Care Med,1987,15(5):506-509.
[6] Burns PE,Jairath N. Diarrhea and patient receiving enteral feedings:a multifactorial problem[J]. J Wound Ostomy Contin Nurs,1994,21(6):257-263.
[7] Nguyen NQ,Ching K,Fraser RJ,et al. The relationship between blood glucose control and intolerance to enteral feeding during critical illness[J]. Intensive Care Med,2007,33(12):2085-2092.
[8] Lysy J,Israeli E,Goldin E. The prevalence of chronic diarrhea among diabetic patients[J]. Am J Gastroenterol,1999,94(8):2165-2170.
[9] DeMeo M,Kolli S,Keshavarzian A,et al. Beneficial effect of a bile acid resin binder in enteral feeding-induced diarrhea[J]. Am J Gastroenter,1998,93(6):967-971.
[10] Heimburger DC,Sockwell DG,Geels WJ. Diarrhea with enteral feeding:prospective reappraisal of putative causes[J]. Nutrition,1994,10(5):392-396.
[11] 陶应龙,姚俊英,范摇昊,等. 住院患者肠内营养期间腹泻相关因素分析[J]. 中华临床营养杂志,2009,17(4):197-200.
[12] Bartlett JG. Antibotic-associated diarrhear[J]. Clin Infect Dis,1992,15(4):573-581.
[13]黎介寿. 抗生素相关性肠炎——假膜性肠炎[J]. 腹部外科,2000,13(3):188-189.
[14]曹艳菊,屈昌民,袁群. 老年人抗生素相关性肠道菌群失调的防治[J]. 胃肠病学和肝病学杂志,2005,14(2):195-199.
[15]Nguyen NQ,Ching K,Fraser RJ,et al. Risk of elostridium dimeile diarrhoea in critically ill patients treated with erythomycin-based prokinetie therapy for feed intolerance[J]. Intensive Care Med,2008,34 (1):169-173.
