体外循环与非体外循环冠状动脉搭桥患者术后肺部感染及全身炎性反应的差异探讨
2013-07-07徐栋
徐 栋
(岳阳市一人民医院胸心外科,湖南 岳阳 413000)
体外循环与非体外循环冠状动脉搭桥患者术后肺部感染及全身炎性反应的差异探讨
徐 栋
(岳阳市一人民医院胸心外科,湖南 岳阳 413000)
目的探讨体外循环与非体外循环冠状动脉搭桥患者术后肺部感染及全身炎性反应的差异。方法选择2009年12月至2012年12月在我院行冠状动脉搭桥术患者40例,其中选取采用体外循环冠状动脉搭桥术(CABG)和非体外循环冠状动脉搭桥术(OPCABG),即A组和B组。检测T1(术前)、T2(手术结束时)、T3(术后24h)、T4(术后48h),不同时间点白细胞数量(WBC)、血浆肿瘤坏死因子-α(TNF-α)、白细胞介素-1β(IL-1β)、氧合指数(OI)。结果IL-1β、TNF-α、WBC、氧合指数在CABG组术后各检测点较术前升高明显,且持续时间较长,在48h不能恢复正常。而在OPCABG 组术后与术前相比升高幅度较CABG组低,回归正常水平时间短。结论体外循环下不停跳冠状动脉搭桥术与非体外循环冠状动脉搭桥术相比,体外循环可加重机体全身炎性反应程度,可加重术后肺部感染。
体外循环下不停跳冠状动脉搭桥术;非体外循环冠状动脉搭桥术;炎症;肺部感染
冠状动脉搭桥术(CABG)是治疗冠心病(CHD)的有效方法。传统CABG在体外循环(CPB)下进行,术后对患者的心、肺、肾有不同程度的影响。不同术式冠状动脉搭桥术对术后肺部感染以及全身炎性反应的影响有所不同。既往体外循环搭桥术的并发症多归结于术中机体炎性介质的释放。目前国内外观点不一,争论较多,本研究通过随机观察体外循环及非体外循环下冠状动脉搭桥术患者围术期WBC总数、TNF-α、IL-1β、氧合指数的不同,探讨不同术式冠状动脉搭桥术对全身炎性状态及肺部感染的影响。
1 资料与方法
1.1 病例选择
选择我院2009年12月至2012年12月接受CABG患者40例,年龄40~70岁,男27例,女13例,其中体外循环(CABG组)20例,非体外循环(OPCABG组)20例。冠状动脉粥样硬化性心脏病诊断标准参照《临床诊疗指南-心血管外科学分册》。排除标准:术前有肺部疾病、6个月内有明显吸烟史、左心功能较差(EF<30%),近期发生心肌梗死(<1月)、再次手术者、同时进行其他手术者(如瓣膜置换、室壁瘤切除等),术中转为体外循环者,术前存在发热、血清抗链球菌溶血素阳性等炎症表现者。两组年龄、性别无差异。

表2 两组IL-1β TNF-α WBC 氧合指数的比较(均数±标准差)
1.2 手术方式
40例患者分为两组。A组20例,采用体外循环下行CABG; B组20例,采用OPCABG。两组共完成前降支吻合38例,右冠状动脉20例,回旋支15例,对角支20例。平均每组搭桥分别为A组2.12支,B组2.20支,组间无差异。
1.2 方法
所有患者均进行4个时间点的血标本采集: 手术前、手术结束、术后24 h、术后48 h,检测同时间点白细胞数量(WBC)、血浆肿瘤坏死因子-α(TNF-α)、白细胞介素-1β(IL-1β)、氧合指数,炎症因子的检测采用ELISA方法
1.3 统计学方法
白细胞数量(WBC)、血浆肿瘤坏死因子-α(TNF-α)、白细胞介素-1β(IL-1β)、氧合指数采用组间独立样本t检验,同一组前后采用方差分析,P<0.05为有统计学差异,P<0.01有显著统计学差异。
2 结 果
2.1 两组临床数据比较
手术例数、男女比例、年龄、术前高血压、糖尿病发生均无统计学差异。搭桥支数无统计学差异,手术时间常温非体外循环组较短,有显著统计学差异,见表1。
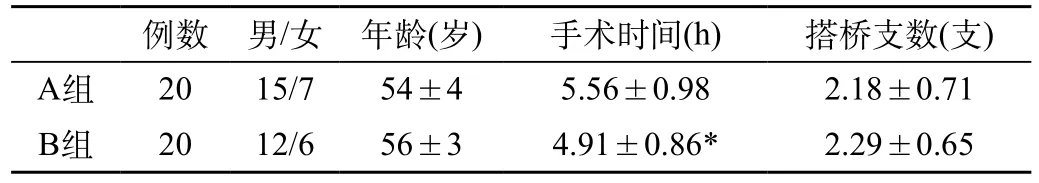
表1 患者临床资料比较(均数±标准差)
术后两组无死亡。IL-1β、TNF-α、WBC、氧合指数在CABG 组术后各检测点较术前升高明显,且持续时间较长,在48 h不能恢复正常。而在OPCABG组术后与术前相比升高幅度较CABG 组低,回归正常水平时间短,术后心功能恢复均理想。两组间比较差异有统计学意义(P<0.05)。见表2。
3 讨 论
近年来,接受CABG 者明显增加。体外循环下行CABG可同时治疗室壁瘤或同期行瓣膜置换术等,对心脏扩大者较为安全;尤其是对回旋支、对角支或右冠状动脉后降支有病变时,体外循环下其暴露更清晰安全,能保证吻合的顺利进行,因而国内外传统CABG 仍是治疗CHD 的主要术式,由于CABG材料表面的接触激活血液成分,体外循环可能加剧全身炎性反应、缺血再灌注和导致微栓形成等,该炎症反应以补体、单核细胞、中性粒细胞的激活为主,释放炎症介质主要包括TNF-α、IL- 1β、IL-6、IL- 8等为特征,WBC(特别是Neu 细胞)则是全身炎性反应的直接标志物,从多方面造成不同程度的肺损伤,加重术后肺部感染,导致患者死亡率增高,常温非体外循环就是减少手术创伤、避免体外循环的其中之一的方法。先前较多的研究表明,与传统的体外循环下冠状动脉搭桥手术比较,常温非体外循环能减轻炎症反应和心肌损伤[1,2]。
TNF-α是手术创伤后炎症反应的引发者之一,能促进其他炎症介质的释放。缺血性心力衰竭能引起TNF-α及其受体的基因表达增高[3],心肌缺血再灌注早期,心肌TLR4表达迅速上调,TLR4的激活可能通过促进TNF-α等炎性因子的产生分泌增多来介导心肌缺血再灌注损伤,IL-1β是TLR4炎症通路激活的主要表达细胞因子,本研究发现两种术后,TNF-α、wbc、IL-1β均有升高,但CABG升高相对更显著,随着时间的延长炎症介质水平逐渐升高,且48h未回复到正常水平,提示此术式较非体外循环术式会增加患者体内的炎症反应,同时患者的氧合指数较前也有所下降,与炎症因子呈平行关系,提示炎症因子的增加也引起了肺功能的下降及肺部感染,相关原因有文献报道[4-5]:CABG开始后,由于肺血流的减少,中性粒细胞被选择性地沉积于肺毛细血管内,同CABG通过激活补体旁路系统产生过敏毒素,激活中性粒细胞释放各种蛋白酶和氧自由基,造成肺组织和其他组织的细胞损伤,有研究表明,弹性蛋白酶和TNF-α在CABG早期均显著增高,病理表明肺组织有炎症细胞浸润、间质水肿,有出血或液体渗出,说明体外循环CABG对肺组织有一定损伤。B组避免了体外循环导致的补体反应、炎症反应及对全身各器官潜在的影响,均有助于肾、肺、脑等重要器官的保护[6]。
为避免这一情况,围术期须加强肺功能保护,如术前禁烟、尽可能缩短体外循环时间、应用抑肽酶,术后合理使用呼吸机,严格的肺部管理,从而减少肺部并发症的发生。
对于冠状动脉搭桥手术患者的影响程度存在争议,CABG和OPCABG冠状动脉搭桥各有其优缺点,目前国内外观点不一,争论较多。也有报道证实OPCABG与CABG冠状动脉搭桥两组术中术后的炎症介质IL-6和IL-8浓度无显著差异,他们认为患者的全身炎性反应更主要为手术本身创伤引发,与CABG 关系不大,这有待于心脏外科临床医师进一步研究和探索。
[1] A scione R,Lloyd CT,UnderwoodM J,et al.Inflammatory response after coronary revascu larization with or without cardioputmonary bypass[J].Ann Thorac Surg,2005,69(4):1198-1204.
[2] Matata BM,Sosnow skiAW,Galinanes M.Off-pump bypassgraft operation sign if icantly redu ces oxidat ive stress and inflamation[J].Ann Thorac Surg,2002,69(3):785-791.
[3] Meldrum DR.Tumor necrosis factor in the heart [J].Am J Physiol,1998,274(3 Pt 2):R577-595.
[4] Barancik M,ivanova M,ravingerova T,et al.The role of protein kinases in responses to chronic social stress in rat hearts[J]. Physiol Res,2009,68:114-116.
[5] Frering B,Philip I,Dehoux M,et al.Circulating cytokinesin patients undergoing normothermic car diopu-lmonary bypass[J]. J Thorac Cardiovasc Surg,2009,108(4):636-641.
[6] Holzheimer RG,Molly RG,Gorlach H,et al.IL- 6 and TNFArelease in association with neutrophil activation after cardiopulmonary bypass surgery[J].Infection,2006,22:37-42.
R541.4
B
1671-8194(2013)16-0278-03
