脑梗死患者急性期血压变化规律及护理
2013-06-05杨晓燕姚键刘国超
杨晓燕 姚键 刘国超
脑梗死是危害全球人类健康的第二大疾病,急性期发作是其致死的主要原因,临床常伴有血压的异常升高。临床研究表明,高血压是脑梗死的重要致病因素,同时又是其急性期致死的重要影响因子[1,2]。控制血压固然对改善患者微循环,稳定病情,降低死亡率有积极意义;然而对于其急性期的血压处理策略,尚存在较大争议[3]。本院对157例脑梗死患者急性期的血压变化规律及护理措施作了相关探讨,现报告如下。
1 资料与方法
1.1 一般资料 以广东省惠州市惠东县人民医院脑卒中登记库为基础,选取2011年1月至2012年3月惠东县人民医院神经科收治的急性期脑梗死未经血压干预患者157例。其中男101例,女56例,年龄30~75岁,平均(54.3±13.9)岁。纳入标准:①首次发病且发病24 h内入院。②经头颅CT或MR证实,且符合97年全国第四届脑血管病学术会议制定标准。排除标准:①发病时间不明确或入院时已发病24 h以上患者。②急性期经过降压治疗患者。③持续使用降压治疗患者。④首测收缩压≥220 mm Hg和(或)舒张压≥120 mm Hg,需要使用降压治疗患者。⑤短暂性脑缺血发作。⑥脑部肿瘤或癌症等其他疾病患者。
1.2 分型方法 ①病因分型:按照新TOAST标准,LVA(大动脉粥样硬化型)55例;CE(心源性栓塞型)44例;LACI 51例(小动脉硬化和腔隙性脑梗死型);SOD&SUD(其他原因及不明原因型)7例。②病变部位和范围分型:按照OSCP分型标准,TACI(完全前循环型梗死)30例;PACI(部分前循环型梗死)46例;LACI 51例(腔隙性梗死);POCI(后循环型梗死)30例。
1.3 血压测量方法 人工测量患者仰卧位右侧上肢肱动脉血压,记录收缩压及舒张压。前三天每4 h测量一次,后四天每8 h测量一次。入院时血压为入院后第一次测量到的血压。记录各亚型患者发病前及入院7 d内血压变化情况。
1.4 护理方法
1.4.1 生命体征护理 密切关注患者生命体征变化情况,建立血压和心电动态监测系统,对血压、脉搏、心率、体温、意识等生命体征指标做实时监测。
1.4.2 呼吸道护理 给予吸氧,并指导患者咳痰,每日为其清理呼吸道和口腔,保持患者呼吸道通畅。
1.4.3 心理护理 因脑梗死致残率较高,患者多产生消极情绪或负面心理。护理人员应积极与患者进行思想交流,针对其可能出现的自卑、抑郁、焦虑等情绪进行疏导和宽慰;同时,及时与患者家属沟通,动员其给予患者情感上的支撑。
1.4.4 健康宣教 将脑血栓的发病机制、常见诱因、危险信号、应对策略及早期干预的重要性等基本知识告知患者,并根据患者个体情况制定家庭护理策略;同时,印成图文并茂的宣传册,交予患者家属保管;力争使患者从日常点滴做起,养成良好习惯,做到积极防治原发病,去除诱因。
2 结果
2.1 首测血压 急性脑梗死入院后,首次测量血压增高者有141例(89.8%),其中108例(69%)有高血压史,101例(64.3%)有药物治疗史;且有药物治疗史患者的平均收缩压为(197±33)mm Hg,显著高于其他患者(168±21)mm Hg(P<0.05)。
2.2 总体规律 脑梗死急性期患者入院当天首测血压值为其最高值,之后7 d呈逐渐下降趋势,以前24 h最为明显,1周内可基本降至正常水平,见表1、图1。
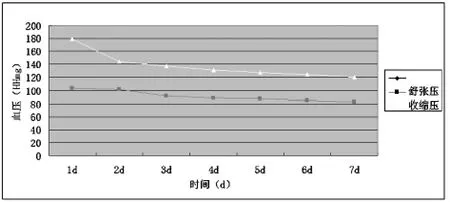
图1 患者入院7 d血压变化规律
2.3 分型差异 不同的TOAST及OCSP分型患者血压的分布区间不同,以收缩压表现最为明显;其中大动脉粥样硬化型及腔隙性梗死患者收缩压始终处于较高水平,且其均值显著高于其他TOAST分型(P<0.05);后循环型梗死患者收缩压始终处于较低水平,且其均值显著低于其他OCSP分型(P<0.05)。见表2、图2。

图2 各分型患者入院7 d血压变化规律
表1 患者入院7 d血压变化情况(mm Hg)()

表1 患者入院7 d血压变化情况(mm Hg)()
血压1 d 2 d 3 d 4 d 5 d 6 d 7 d收缩压 179±31 144±29 137±30 131±27 127±22 124±23 120±26舒张压103±21 101±20 92±17 89±19 88±17 85±22 83±19
表2 不同TOAST及OCSP分型患者收缩压入院7 d变化情况(mm Hg)()

表2 不同TOAST及OCSP分型患者收缩压入院7 d变化情况(mm Hg)()
标准 分型1 d 2 d 3 d 4 d 5 d 6 d 7 d TOAST LVA 188±36 174±33 167±29 152±26 144±21 132±19 127±17 CE 171±32 141±27 130±29 127±22 121±19 119±19 117±17 LACI 184±33 169±42 164±31 161±30 150±27 141±27 133±26 SOD&SUD 163±31 140±22 134±22 127±21 119±22 117±23 117±21 OCSP TACI 175±36 142±33 132±22 126±21 122±20 118±23 118±22 PACI 172±33 143±31 132±21 125±20 123±20 121±19 121±21 LACI 174±35 149±33 134±29 127±26 122±22 122±21 121±19 POCI 143±19 131±17 127±19 124±16 122±16 117±15 115±13
3 讨论
临床研究结果显示,高血压与脑梗死存在密切的联系。一方面,超过半数的脑梗死患者并发有高血压;另一方面,脑梗死的最直接原因-急性期发作普遍存在血压骤然升高现象。可见,高血压不仅仅是脑梗死的重要致病因素,同时又是其急性期致死的重要影响因子。分析其主要原因为:①长期高血压易损毛细血管,诱发微循环障碍和微血栓,从而引发或加重脑梗死患者缺血、缺氧性损伤。②长期高血压可刺激血管内壁平滑肌细胞异常增生,诱发炎性反应,增加血管易损性,从而诱发出血性梗死。
本组研究共纳入脑梗死急性期发作患者157例,其中血压增高者达89.8%,提示高血压为脑梗死急性期发作的普遍特征。另外,多数患者的血压在1周内可降至正常水平,提示急性期高血压可能为患者满足脑部梗死区域供血的自我调节机制,重在护理,仅血压值过高患者(超过220 mm Hg)需要降压治疗。此外,本研究结果显示,各分型患者收缩压变化存在较大差异性,尤以LVA、LACI、及POCI表现最为明显。提示急性期血压值因患者药物史、发病原因、发病部位及病灶范围等差异有所变动;在护理过程中应加强巡视,进行个体化处理[4]。除建立血压和心电动态监测系统,对血压、脉搏、心率、体温等生命体征指标做实时监测外,尚需护理人员留意患者意识、行为及生活状态等细微变化。如患者出现反应迟钝、眨眼障碍、意识模糊、膀胱潴水等症,均应考虑颅内压升高的可能性[5];因颅内压异常升高是其临床发生死亡事件的主要因素之一,对于此类患者,一方面应进行严密护理,另一方面应尤其注意观察其瞳孔变化,如出现双侧瞳孔散大,提示病情危重,需做抢救处理。
[1] 李慧莲.37例脑梗死患者急性期的观察及护理体会.中国医药指南,2012,10(32):300-302.
[2] 危薇,汪静秋,徐志彬.88例脑梗死急性期患者的TCD结果分析.海南医学,2012,23(8):102-103.
[3] 古豫.缺血性脑卒中急性期血压水平与预后的关系.中国中医药现代远程教育,2012,10(3):74-75.
[4] 刘德新.脑梗死急性期降压治疗与预后关系研究.亚太传统医药,2012,8(11):153-154.
[5] 黄建中.脑梗死急性期降压治疗与预后的关系分析.中国社区医师(医学专业),2012,14(35):170,176.
