抗生素在急诊下呼吸道感染的合理应用
2013-04-29顾承东
顾承东

【关键词】下呼吸道感染;社区获得性肺炎;吸入性肺炎;抗生素治疗
成人下呼吸道感染(lower respiratory tract infection,LRTI)是急诊科常见疾病,多为急性病程(病程≤21 d),常见症状为咳嗽,同时伴有至少一条LRTI症状如咳痰、呼吸困难、喘息、胸痛,并除外如鼻炎、支气管哮喘等其他原因的疾病。LRTI包含许多疾病,如急性支气管炎(AB)、肺炎、慢性阻塞性肺疾病急性加重(AECOPD)、支气管扩张急性加重(AEBX)等。基层医院不进行其他诊断性检查很难将这些疾病区分开来。本文将结合近期发布的国内外有关指南和专家共识,谈谈几种常见LRTI疾病的诊断和治疗,特别是抗生素的合理应用。
抗菌药物应用的3R原则
临床应用抗生素必须准确、恰当,滥用抗生素将导致细菌耐药及感染机会的增加。我们提倡抗菌药物应用遵循3R原则。
1 Right patient(正确的病人):正确诊断感染性疾病并明确疾病严重程度和影响预后的宿主因素。
2 Right Time(正确的时间):明确何时开始抗菌治疗(初始经验性治疗)、何时或何种情况下调整治疗用药或方案、何时结束抗菌治疗。
3 Right Antibiotic(正确的药物):主要参考依据有可能的病原体(流行、临床、实验室)、病情严重程度、本地区的耐药情况、药理(抗菌谱、MIC、PK/PD、穿透力、不良反应、耐药影响)、既往抗生素应用情况。
LRTI的诊断与鉴别诊断
1 急诊室对于吞咽困难的患者出现肺炎表现的时候需要警惕吸入性肺炎的发生,同时可进一步行线胸部X线检查。
2 年龄>65岁的患者如出现端坐呼吸、心尖搏动移位、心肌梗死病史、高血压或房颤则需要考虑左心衰竭。
3 低水平血清心钠肽(BNP<40 pg/ml,或NTpro-BNP<150 pg/ mg)提示左心衰竭可能性较小。
4 出现以下任何一种表现的患者需要考虑肺栓塞:深静脉血栓病史或肺栓塞病史、近四周内制动、肿瘤基础疾病。
5 对于持续咳嗽的患者如果出现至少两项以下症状则需要考虑慢性气道疾病:喘息(症状或者体征)、既往咳嗽或喘息就诊病史、呼吸困难、呼气延长、吸烟史、过敏症状,进一步则需要肺功能检查判定是否存在慢性气道疾病;对于老年吸烟患者出现咳嗽,需要考虑COPD。
6 患者出现以下症状之一时考虑肺炎,即新出现的肺部局灶体征、呼吸困难、呼吸频率增快、脉率>100次/min或发热>4 d,对于这些怀疑为肺炎的患者需要接受血清C反应蛋白(CRP)的测定。如出现症状>24 h而CRP<20 mg/L则肺炎的可能性极小;如CRP>100 mg/L,则肺炎可能性大。如果进行了CRP测定,仍不能确定是否为肺炎,则可行胸部X线检查明确诊断。社区医院不推荐进行病原学检测,如革兰染色和细菌培养,也不推荐进行生物学标记检测。
7 此外,接诊医生还需要评估LRTI患者出现并发症的风险,对于出现并发症几率高的患者需要仔细监测。年龄>65岁的患者,如果出现以下临床特征需要警惕:合并COPD、糖尿病或心力衰竭基础疾病、近一年住院史、口服糖皮质激素、近一个月抗生素应用史、周身不适、缺乏上呼吸道感染症状、神志淡漠、脉搏>100次/min、体温>38℃、呼吸频率>30次/min、血压<90/60 mm Hg并且社区医生诊断为肺炎;对于年龄<65岁的患者来说,具有基础糖尿病、哮喘疾病的肺炎患者可能是出现并发症的危险因素;对于所有年龄组的患者来说,恶性肿瘤、肝、肾疾病或影响免疫状态的其他严重基础疾病在社区医疗虽然相对少见,但是均会增加LRTI并发症的可能性。
常见LRTI疾病的治疗
AECOPD的诊治
AECOPD患者需接受抗生素治疗的指征则为(1)以下三种症状同时出现:呼吸困难加重、痰量增加、痰液变脓;(2)患者仅出现以上三种症状中的两种但包括痰液变脓这一症状;(3)严重的急性加重,需要有创或无创机械通气。而三种临床表现出现两种加重但无痰液变脓或者只有一种临床表现加重的AECOPD一般不建议应用抗生素。
AECOPD患者根据有无铜绿假单胞菌感染危险因素分成两组。如出现以下两项中的一项,应考虑铜绿假单胞菌感染可能:(1)近期住院史;(2)经常(>4次/年)或近期(近3个月内)抗生素应用史;(3)病情严重(FEV1<30%);(4)长期应用口服类固醇激素。
AECOPD患者的初始抗菌治疗建议如下。
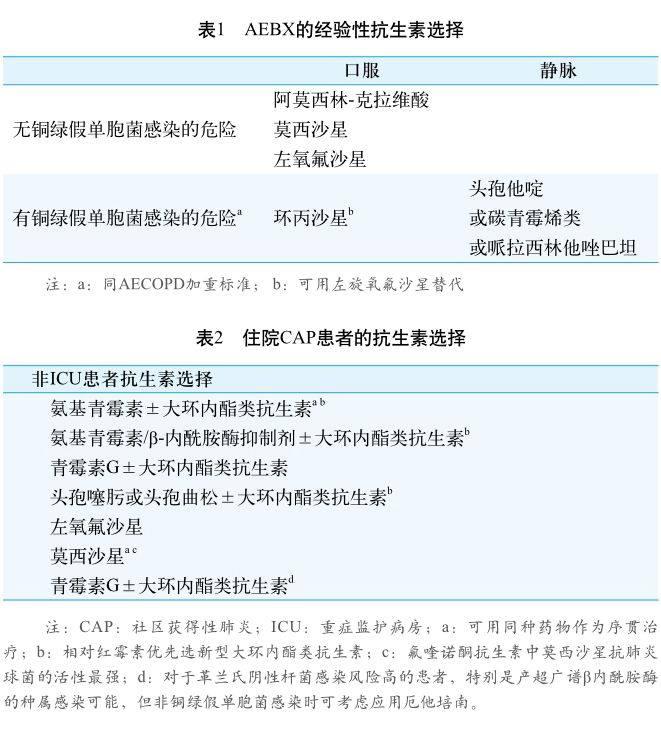
1 如患者无铜绿假单胞菌危险因素则有数种抗生素可供选择。选择主要依据急性加重的严重程度,当地耐药状况,费用和潜在的依从性。推荐使用阿莫西林克拉维酸,也可选用左氧氟沙星或莫西沙星。
2 对于有铜绿假单胞菌危险因素的患者,如能口服,则可选用环丙沙星或左旋氧氟沙星。需要静脉用药时,可选择环丙沙星或抗铜绿假单胞菌的β内酰胺类,同时可加用氨基糖苷类抗生素。
3 应根据患者病情严重程度和临床状况是否稳定选择口服或静脉用药。住院3天以上,如病情稳定可更改用药途径(静脉改为口服)。对治疗无反应的AECOPD患者进行评估,在仔细评估非感染因素引起的治疗失败后(如用药不足、肺栓塞、心力衰竭等),应积极寻找病原学原因。对于治疗失败的患者首先更换可覆盖铜绿假单胞菌、耐药的肺炎链球菌以及非发酵菌的抗生素,得到病原学结果后再调整抗生素的使用。
AEBX的诊治
对于AEBX患者的建议:(1)定期监测定植菌;(2)对于急性加重的患者应予抗生素治疗;(3)对于大部分患者尤其是需要住院的患者在抗生素治疗前应先留取痰标本进行培养;(4)应根据是否有潜在的假单胞菌感染风险选择经验性抗生素治疗(见铜绿假单胞菌感染的危险因素);(5)根据痰培养结果调整抗生素。AEBX患者的推荐抗生素见表1。
社区获得性肺炎(CAP)的诊治
社区获得性肺炎是急诊留观、急诊住院包括收入EICU患者的最主要组成之一。在不同的发病场所及不同宿主所发生的CAP,其病原学分布、临床表现、治疗效果及预后具有诸多差异,病原菌组成和耐药特性在不同的国家及地区也存在差异。急诊医生要在第一时间识别感染、判断病情、留送病原学标本、给出初始经验性治疗方案。
CAP患者是否住院需要客观风险评估工具来验证,CRB-65(注:分别代表意识障碍、呼吸频率、血压和年龄)是一个最简单实际的评定标准。满足CRB-65的一个或多个标准(除了仅满足年龄>65岁)的患者应考虑收住院。生物标志物(如CRP和降钙素)可对病情的严重程度进行评估,但不足以决定是否需要住院治疗。如果患者出现急性呼吸衰竭、严重败血症或感染性休克、影像学表现为大片实变以及严重并发症时应及时考虑转入重症监护病房。
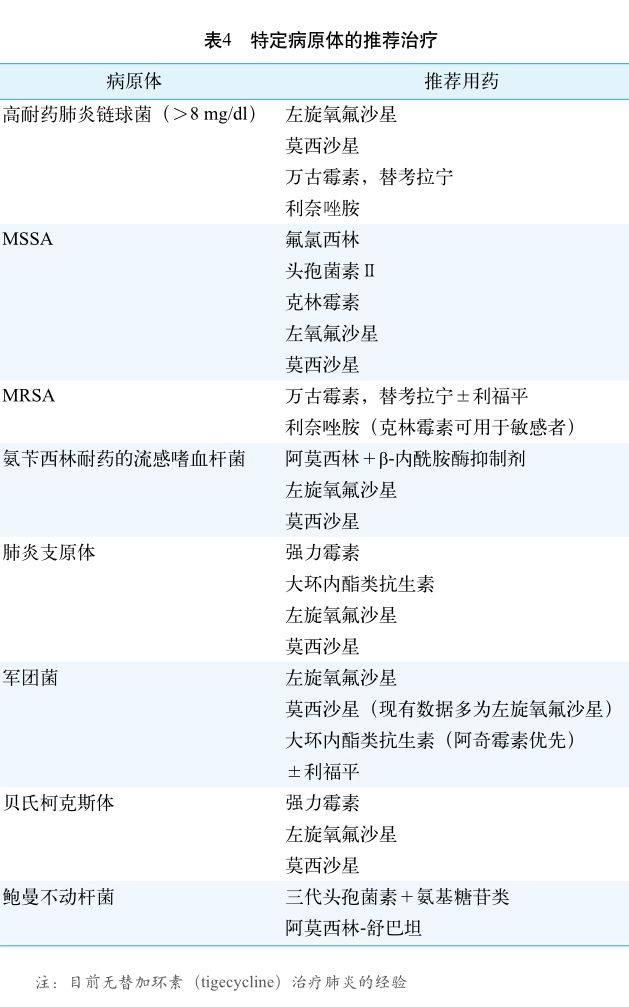
CAP患者初始治疗的经验性抗生素选择见表2。重症CAP患者的治疗选择(重症监护)见表3。特定病原体推荐治疗见表4。
吸入性肺炎
以下CAP患者中应考虑吸入性肺炎:(1)发现误吸;(2)发生误吸的危险因素,包括意识水平降低,机械或神经因素导致的吞咽困难。
经验性治疗吸入性肺炎的抗生素选择见表5。
疗程和给药方式的选择
1 对治疗有反应的患者其疗程不应超过8天。
2 生物标志物,尤其是降钙素原(PCT),可以用于指导缩短治疗时间。
3 门诊肺炎患者治疗首先选择口服药。一些住院患者也可选择口服治疗。
4 除了病重患者,所有住院患者均应考虑序贯治疗。
5 切换到口服治疗的最佳时间目前尚无确定标准,常规为患者主要临床症状缓解后更换为口服治疗。
6 更换口服药后大多数患者不需要继续留院观察。重症肺炎患者病情稳定后更换口服药物治疗同样安全。
7 评估无反应的患者:无反应性肺炎和缓慢缓解肺炎是需要鉴别的两种治疗失败的情况。入院最初72 h的无反应肺炎多因为抗生素耐药、少见的致病菌、宿主免疫缺陷或诊断错误。72 h后的无反应肺炎,通常是由于并发症的出现。无反应肺炎的评价取决于临床情况。对于病情不稳定的无反应肺炎患者,应对病情重新评估,并且开始另一种经验性抗生素治疗。病情稳定的患者则不急于更改治疗。对于缓慢缓解的肺炎应根据临床需要,患者状况及其危险因素进行重新评估。
总的来说,急诊科是急性下呼吸道感染诊治的第一道防线,尽管目前关于下呼吸道感染指南层出不穷,但医务人员应结合本地区疾病及病原体流行情况做出合理的诊治方案,要想使这道防线坚不可摧,提高急诊急救人员素质、提高医护人员感染控制意识是重中之重,这需要全体急诊医务工作者长期不懈的努力。

