海南类鼻疽的流行病学特点和临床特点调查研究
2013-04-19王旭明黄东良
吴 华,王旭明,黄东良
类鼻疽是由类鼻疽伯霍尔德杆菌(Burkholderia pseudomallei,BP)所致的热带、亚热带人兽共患传染病。国外报道,北澳大利亚和巴布亚新几内亚每年的发生率为19.6/10万和20.0/10万[1-2]。在类鼻疽研究较为全面的泰国,最新文献显示,感染BP导致的死亡率仍高达40%,仅次于艾滋病和结核感染,位居第三[3]。在国内,海南省是我国类鼻疽最主要的疫源地,目前也是我国BP分离率最高的地区[4]。本研究通过对95例BP感染者的病历资料进行调查,总结该病的流行病学特点和临床特点,为临床诊治类鼻疽提供依据。
1 对象与方法
1.1 调查对象 为2007年7月—2012年6月海南省人民医院经细菌培养确诊的类鼻疽患者95例。
1.2 方法 采用回顾性调查方法,从我院病案室收集95例类鼻疽患者的病历资料,调查该病的人群分布(如性别、职业、年龄)、地域分布、时间分布及有无易感因素等流行病学特点及临床表现、实验室检查结果和治疗情况等临床特点。
2 结果
2.1 流行病学特点
2.1.1 类鼻疽的人群分布 (1)性别:95例患者中男83例,占87%;女12例,占13%。(2)职业:农民66例,占69%;渔民4例,占4%;海事工作者2例,占2%,其他23例,占24%。(3)年龄:14~80岁,平均年龄50岁,其中<40岁20例(占21%),40~59岁54例(占57%),60~80岁21例(占22%)。
2.1.2 类鼻疽的地域分布 主要集中在环岛周边的12个地区,内陆山区未发现类鼻疽,各地市的病例分布见图1。
2.1.3 发病时间分布 各月份的发病例数见图2,其中第一季度(2~4月)发病13例,占14%,第二季度(5~7月)发病20例,占21%,第三季度(8~10月)发病40例,占42%,第四季度(11~1月)发病22例,占23%,4个季度的发病例数构成比比较,差异有统计学意义(χ2=16.705,P<0.05)。4个季度的发病例数构成比的两两比较结果见表1,第一季度、第二季度的发病例数所占比例与第三季度比较,差异均有统计学意义(P<0.01)。
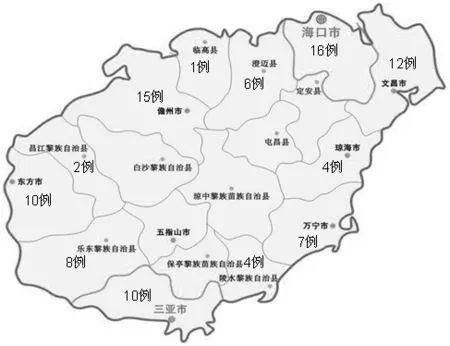
图1 类鼻疽在海南各地市的分布Figure 1 Distribution of meliodosis in Hainan province
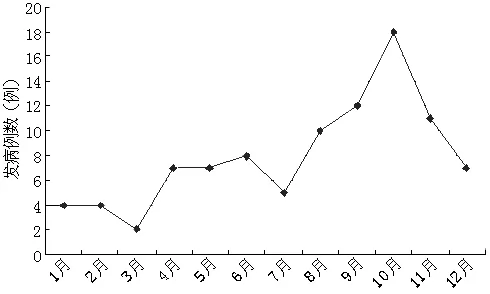
图2 类鼻疽发病例数的时间分布Figure 2 Distribution of meliodosis incidence in different time
Table1 The constituent ratio chi-square test results of four quarter of the number of cases

对比组χ2值P值第一季度vs 第二季度0 74>0 05第一季度vs 第三季度8 02<0 01第一季度vs 第四季度1 20>0 05第二季度vs 第三季度4 12<0 05第二季度vs 第四季度0 06>0 05第三季度vs 第四季度3 25>0 05
2.1.4 高危因素 95例患者中糖尿病60例(63%),低蛋白血症、营养不良者12例,乙型肝炎病毒或丙型肝炎病毒携带者8例,饮酒过多7例,癌症或肿瘤患者5例,结核5例,慢性肾功能衰竭者3例,细胞免疫功能低下者2例,风湿性心脏病、创伤各1例,仅7例(7%)未发现高危因素。
2.2 临床特点
2.2.1 标本来源 对每例患者首次分离出致病菌的标本来源进行统计,其中血液64例,脓性分泌物14例,痰液7例,尿液7例,胸腔积液3例。
2.2.2 临床表现 类鼻疽患者的临床表现多样,其中败血症70例(74%),肺部感染52例,肝脾肿大或脓肿18例,泌尿系感染13例,皮肤软组织感染12例,胸腔积液9例,关节炎5例,骨髓炎4例,感染性休克3例,多器官功能衰竭3例,腹腔感染3例,腹腔积液3例,胸膜炎2例,腹股沟脓肿2例,脑脓肿2例,睾丸、附睾炎2例,大腿脓肿2例,胆管感染1例,脑膜炎1例,颅内感染1例,腮腺、扁桃体、会厌谷脓肿各1例,冠周炎1例,前列腺脓肿1例。
2.2.3 实验室检查结果 95例类鼻疽患者C反应蛋白均升高,红细胞沉降率升高91例,白细胞总数或中性粒细胞升高74例,血红蛋白降低69例,转氨酶〔天门冬氨酸氨基转移酶和(或)丙氨酸氨基转移酶〕升高62例,胆红素升高(多表现为单纯直接胆红素升高)33例。
2.2.4 95株BP耐药率 按每例患者分离的第一株菌统计,95株BP的耐药情况见表2。
2.2.5 患者转归 95例类鼻疽患者中有65例治愈或好转,14例死于医院,16例因病情过重或经济原因出院,后经电话回访确认死亡。
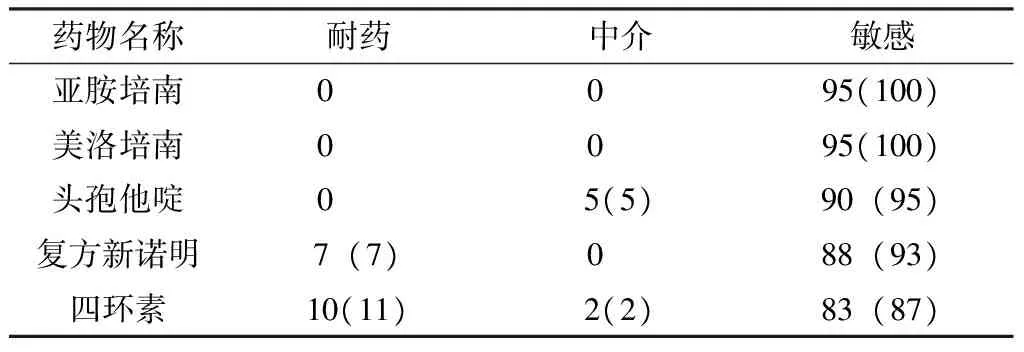
表2 95株BP对不同药物的耐药情况〔n(%)〕Table 2 Resistance rates of 95 BP to different antibiotics
3 讨论
3.1 类鼻疽的流行病学因素 (1)类鼻疽的地域分布:BP是人类类鼻疽的病原菌,多分布于南北纬20°之间的热带和亚热带,泰国和澳大利亚最为多见,也广泛分布于我国南方地区,如海南、广西、广东、福建等[5]。台湾学者通过逻辑回归确定,类鼻疽的发病率与土壤中BP的含量呈显著相关[6]。80年代曾有学者分析海南各地区BP的分布,发现仅沿海地区可检测出BP,而本研究也发现95例类鼻疽患者全部分布于沿海地区。(2)类鼻疽的发病时间分布:印度学者发现,类鼻疽的发病多集中于降雨量较多的季风季节[7]。海南省各个地区的降雨过程主要发生在8~10月[8],而95例类鼻疽患者有40例(42%)是在这3个月内发病,与此相似的是,印度的研究显示在季风季节(6~9月,4个月)发病者占68%[7]。(3)类鼻疽的职业分布:Cheng等[9]研究显示,泰国大部分类鼻疽患者是因农务而接触细菌的农民,本研究的95例患者中,由于职业原因常接触土壤或水,且缺乏保护措施的农民、渔业或海事工作人员共占76%(72/95),与泰国的职业特点也是一致的。(4)类鼻疽的易患因素:免疫功能损伤,如糖尿病、酗酒、肾脏疾病、恶性肿瘤、类固醇治疗、结核感染都是类鼻疽的高危因素[1],本研究中,具有上述几个高危因素的患者共占93%,仅糖尿病一项就占63%。总之,对于不明原因感染或发热的患者,应结合患者所属地区,发病时间、职业、有无基础疾病等因素考虑类鼻疽,以便及早送检,尽快明确诊断,提高治疗效果。
3.2 类鼻疽的临床特点 类鼻疽病情多样,有“似百样病”之称,主要表现为4种临床症状:急性败血型、亚急性型、慢性型及亚临床型,类鼻疽患者死亡的最主要原因是严重败血症及由此导致的器官功能衰竭[3]。本研究的95例类鼻疽患者中,64例患者首次分离出的致病菌来自血液,临床表现中也以急性败血症居多(74%),除败血症外,95例患者还表现有肝脾肿大、肺部感染、皮肤软组织感染、泌尿系感染、骨髓炎、关节炎等各种临床症状,因而易误诊。何远学等[10]报道,2000—2007年的25例类鼻疽患者几乎全部误诊,误诊可延误治疗时机,甚至可导致患者死亡。本研究中有14例患者在培养结果回报之前因未及时正确使用抗菌药物而死亡,可见病原学在诊治中的重要。另外,类鼻疽的实验室检查结果中反映感染的指标,如白细胞总数或中性粒细胞分数、C反应蛋白、红细胞沉降率等绝大部分有升高或加快;由于基础疾病或感染的慢性消耗性,也有73%(69/95)的患者血红蛋白有所降低,部分患者的肝肾功能指标也表现出临床意义。
3.3 BP对抗菌药物的敏感性 由于BP对多种药物,包括一代和二代头孢、青霉素、大环内酯类和氨基糖苷类具有天然耐药性,故类鼻疽的治疗有很大的局限性。基于已有的知识和临床经验,推荐的一线治疗方案是静脉注射头孢他啶或碳青霉烯(如美洛培南)至少10~14 d,然后口服复方新诺明(加或不加多西环素)治疗12~20周,对于不耐受一线治疗或其他原因不能选用一线药物的患者(如儿童和孕妇),则给予阿莫西林/棒酸[11]。本研究中有65例患者按照推荐的治疗方案静脉滴注亚胺培南或美洛培南后口服复方新诺明而治愈或好转。推荐这些药物的原因是BP对这些药物的耐药率均很低甚至为零,多篇文献显示BP对头孢他啶的耐药率很低[12-14],另有一项研究显示BP对碳青霉烯类,如亚胺培南、美洛培南的敏感率均为100%[15],甚至有学者报道尚未发现对这两种药物耐药的细菌[16]。对于预防或暴露后经验治疗,动物实验显示,复方新诺明是最有效的药物,多西环素也是有效的,但阿莫西林/棒酸的作用轻微[17]。另外,虽然阿莫西林/棒酸对类鼻疽有较高的敏感性[12,15],但有人认为,口服该药用于维持治疗时复发率高于其他药物(复方新诺明、多西环素和氯霉素)[18],还有人认为早期使用阿莫西林/棒酸可导致对β-内酰胺类及头孢他啶的敏感性减低[14],由这些研究推断这也许是阿莫西林/棒酸不作为一线治疗药物的原因。目前有关细菌对一线治疗的抗菌药耐药的机制研究尚不多,但对头孢他啶和阿莫西林/棒酸耐药与Ambler分类A群 β-内酰胺酶的点突变有关[19]。虽然很多研究显示氟喹诺酮类药物如环丙沙星、莫西沙星和加替沙星的临床效果并不理想,但理论上由于这类药物可渗入细胞内,对于BP这种胞内寄生菌感染的治疗还是有成功的例子[20]。另外还有学者发现,曲伐沙星和格帕沙星也可起到相当程度的保护作用[21]。
关于类鼻疽的治疗,除了抗菌药,近几年还发现细菌素对控制致病菌有潜在作用[22]。 Marshall等[23]发现了几株B.ubonensis产生的细菌素或细菌素样抑制物对所研究的BP有抑制活性,这为类鼻疽的治疗提供了新的方向。随着研究的深入,还发现集落刺激因子(G-CSF)[24]和干扰素(IFN-γ)[25]对BP也有抑制作用,因而可用免疫治疗联合抗菌药物治疗以提高治疗效果。
总之,BP在海南地区广泛存在,临床医生应提高对本病的警惕性和识别能力,并结合类鼻疽的流行季节、患者易感因素和病情,早期进行细菌培养以确诊,根据药敏试验尽早进行抗感染治疗。临床微生物医生也应主动宣传BP的病原学特征,以引起预防工作者的重视,并为临床提供可靠的病原学资料,指导临床正确用药。
1 Currie BJ,Jacups SP,Cheng AC,et al.Melioidosis epidemiology and risk factors from a prospective whole-population study in northern Australia[J].Trop Med Int Health,2004,9(11):1167-1174.
2 Warner JM,Pelowa DB,Currie BJ,et al.Melioidosis in a rural community of Western Province,Papua New Guinea[J].Trans R Soc Trop Med Hyg,2007,101(8):809-813.
3 Limmathurotsakul D,Wongratanacheewin S,Teerawattanasook N,et al.Increasing incidence of human melioidosis in northeast thailand[J].Am J Trop Med Hyg,2010,82(6):1113-1117.
4 全会标,傅世华,莫成锦.2型糖尿病合并类鼻疽伯克霍尔德菌败血症19例临床分析[J].中华内分泌代谢杂志,2008,24(1):66-67.
5 蒋忠军,宋阳,陆振豸.我国类鼻疽研究的历史与现状[J].热带医学,2002,2(2):176-180.
6 Chen YS,Lin HH,Mu JJ,et al.Distribution of melioidosis cases and viable Burkholderia pseudomallei in soil:evidence for emerging melioidosis in Taiwan[J].J Clin Microbiol,2010,48(4):1432-1434.
7 Saravu K,Mukhopadhyay C,Vishwanath S,et al.Meliodosis in southern India:epidemiological and clinical profile[J].Southeast Asian J Trop Med Public Health,2010,41(2):401-409.
8 张黎明,魏志远 漆智平.近30年海南不同地区降雨量和蒸发量分布特征研究[J].中国农学通报,2006,22(4):403-407.
9 Cheng AC,Currie BJ.Melioidosis:epidemiology,pathophysiology,and management[J].Clin Microbiol Rev,2005,18(2):383-416.
10 何远学,贾杰.类鼻疽伯克霍尔德菌败血症25例临床分析[J].中国现代医学杂志,2008,18(7):956-958.
11 Peacock SJ,Schweizer HP,Dance DA,et al.Management of accidental laboratory exposure to burkholderia pseudomallei and B.mallei[J].Emerg Infect Dis,2008,14(7):e2.
12 Wuthiekanun V,Peacock SJ.Management of melioidosis[J].Expert Rev Anti Infect Ther,2006,4(3):445-455.
13 Tan AL,Tan ML.Melioidosis:antibiogram of cases in Singapore 1987-2007[J].Trans R Soc Trop Med Hyg,2008,102(Suppl 1):S101-S102.
14 Sam IC,See KH,Puthucheary SD.Variations in ceftazidime and amoxicillin-clavulanate susceptibilities within a clonal infection of Burkholderia pseudomallei[J].J Clin Microbiol,2009,47(5):1556-1558.
15 Sam IC,See KH,Puthucheary SD.Susceptibility of Burkholderia pseudomallei to tigecyclineand other antimicrobials[J].Diagn Microbiol Infect Dis,2010,67(3):308-309.
16 Thibault FM,Hernandez E,Vidal DR,et al.Antibiotic susceptibility of 65 isolates of Burkholderia pseudomallei and Burkholderia mallei to 35 antimicrobial agents[J].J Antimicrob Chemother,2004,54(6):1134-1138.
17 Sivalingam SP,Sim SH,Jasper LC,et al.Pre- and post-exposure prophylaxis of experimental Burkholderia pseudomallei infection with doxycycline,amoxicillin/ clavulanic acid and cotrimoxazole[J].J Antimicrob Chemother,2008,61(3):674-678.
18 Rajchanuvong A,Chaowagul W,Suputtamongkol Y,et al.A prospective comparison of co-amoxiclav and the combination of chloramphenicol,doxycycline and co-trimoxazole for the oral maintenance treatment of melioidosis[J].Trans R Soc Trop Med Hyg,1995,89(5):546-549.
19 Tribuddharat C,Moore RA,Baker P,et al.Burkholderia pseudomallei class A β-lactamase mutations that confer selective resistance against ceftazidime or clavulanic acid inhibition[J].Antimicrob Agents Chemother,2003,47(7):2082-2087.
20 Inglis TJ,Golledge CL,Clair A,et al.Case report:recovery from persistent septicemic melioidosis[J].Am J Trop Med Hyg,2001,65(1):76-82.
21 Kenny DJ,Sefton AM,Brooks TJ,et al.Evaluation of azithromycin,trovafloxacin and grepafloxacin as prophylaxis for experimental murine melioidosis[J].Int J Antimicrob Agents,2010,36(1)87-89.
22 Hammami I,Rhouma A,Jaouadi B,et al.Optimization and biochemical characterization of a bacteriocin from a newly isolated Bacillus subtilis strain 14B for biocontrol of Agrobacterium spp.strains[J].Lett Appl Microbiol,2009,48(2):253-260.
23 Marshall K,Shakya S,Greenhill AR,et al.Antibiosis of Burkholdria Ubonenis againist Burkholderia pseudomallei,the causive agent for meliodosis[J].Southern Asian J Trop Med Public Health,2010,41(4):904-912.
24 Cheng AC,Stephens DP,Anstey NM,et al.Adjunctive granulocyte colony-stimulating factor for treatment of septic shock due to melioidosis[J].Clin Infect Dis,2004,38(1):32-37.
25 Propst KL,Troyer RM,Kellihan LM,et al.Immunotherapy markedly increases the effectiveness of antimicrobial therapy for treatment of Burkholderia pseudomallei infection[J].Antimicrob Agents Chemother,2010,54(5):1785-1792.
