磁共振排粪造影对盆底功能障碍的诊断价值
2013-04-13霍勇军王本军
丁 克,崔 勇,李 静,霍勇军,王本军
(1.山东中医药大学附属医院,山东 济南250011;2.山东大学第二医院,山东 济南250033)
盆底功能障碍是临床常见病,是一系列功能性疾病的总称,大致包括直肠前突、直肠黏膜脱垂、盆底疝、骶直分离、耻骨直肠肌痉挛等,常并发盆底下降及盆腔器官膨出[1]。多见于中老年经产妇,表现为盆部疼痛、下坠感、性功能障碍、尿失禁、排便不尽感,以及器官脱垂。完整的临床资料,包括详细询问病史及体格检查对盆底功能障碍的诊断具有重要意义,在很多情况下可以据此作出正确诊断。但盆底是一个复杂的整体,各个部分之间相互影响,因此盆底病变常常缺乏特异性;并且不同疾病的治疗方法迥异,需要对盆底进行系统地评价。与临床常用的其他评价方法相比,MRI排粪造影以其多方面的优势逐渐在本病的评价中占据主导地位。本文旨在探讨MRI排粪造影在盆底功能障碍中的诊断价值。
1 资料与方法
1.1 一般资料 自2009年7月~2012年3月通过临床检查拟诊盆底功能障碍、行MRI排粪造影检查的患者56例,其中男14例,女42例;年龄25~74岁,平均57.1岁。所有患者均有排便困难、肛门阻塞及下坠感、临厕时间延长等非特异性症状,其中52例有使用药物或灌肠协助排便史,16例具有手助排便史。
纳入及排除标准:所有患者Wexner便秘量化评分均≥12分[2];汉密尔顿焦虑量表(HA MA)均为0分,排除精神异常;行结肠镜检查排除器质性病变;行肛管直肠测压检查排除直肠肛门抑制反射消失患者。
1.2 仪器与方法 使用 GE Signa 1.5 T 闭合式MR扫描仪进行扫描,8通道心脏线圈。患者取仰卧位,向其做好解释工作,减轻其紧张情绪,同时训练其在仰卧位时用力排便,以较好地配合检查。左侧卧位经肛门注入约150 ml超声用耦合剂,充盈直肠及肛管;对已婚女性同时向阴道内注入约10 ml使其得以显示。然后令患者平卧,双腿屈曲并略分开,膝下垫小枕,使其尽量舒适。静息状态下,采集轴位、冠状及矢状位FRFSE T2WI图像,扫描参数为TR 3 400 ms,TE 126 ms,反转角90°,层厚5 mm,间隔1 mm,矩阵320×526,FOV 26 c m×26 c m。然后在力排状态下应用SSFSE快速成像序列采集正中矢状位及冠状位动态T2WI像,扫描参数为TR 2 000 ms,TE选用 min f ull,层厚5 mm,间隔0.5 mm,矩阵288×224,FOV 40 c m×40 c m。
1.3 图像评价 大部分盆底功能障碍患者均有不同程度的盆底松弛与下降。本文采用H MO评价方法对盆底进行客观评价[3-4],首先定义 PCL线为正中矢状面上耻骨联合下缘与第1、2尾椎间隙的连线,代表盆底;H线系耻骨联合下缘至耻骨直肠肌前缘的连线,代表盆隔裂孔的长度;M线为耻骨直肠肌前缘至PCL线垂线的长度;提肌板角(levator plate angle,LPA)指提肌板与PCL线的夹角,正常值≤10°。这些指标增大表示盆底松弛与下降,正常值及分度见表1。
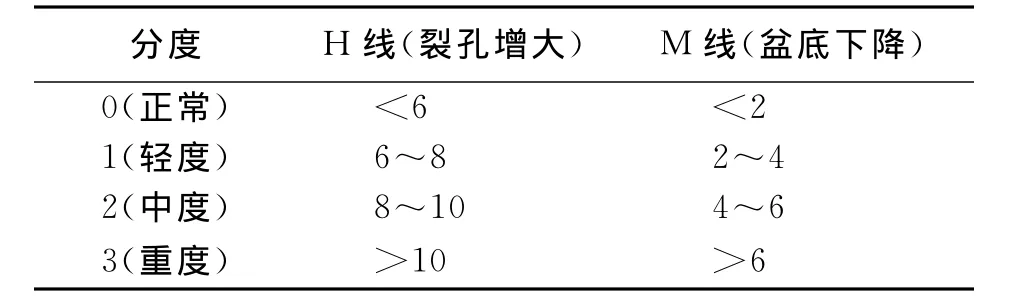
表1 H线、M线的正常值及增大时的临床意义 l/c m
在正常人力排MRI矢状位图像上,膀胱颈、子宫颈应位于PCL线以上,肛直交界应在PCL线下2 c m范围内,超过上述正常值即表示相应器官膨出或下降。
直肠前突指直肠壶腹部前壁向前方突出超过2 c m,推压阴道后壁,2~4 c m为轻度突出;4~6 c m为中度突出;≥6 c m为重度突出。直肠套叠(脱垂)是指近直肠黏膜或肠壁全层套入远断肠腔或肛管。骶直分离定义为直肠后壁距离骶骨前缘>1.8 c m[5]。耻骨直肠肌痉挛是指排便时耻骨直肠肌不能有效松弛,力排图像与静息像相比,肛直角(anorectal angle,ARA)无明显增大甚至减小,形成所谓“搁架征”。盆底疝指疝内容物(小肠、乙状结肠或腹膜)异常下降至PCL线以下或阴道近段1/3以下,导致出口梗阻。会阴下降指会阴中心腱(perineal body,PB)的位置异常下降,其临床意义同M线[6]。
同时对在MR图像上发现的肛提肌、耻骨直肠肌病变和盆腔器官的器质性病变一并进行评价。由1位高年资放射科医师在不被告知临床体检结果的前提下按照上述评价标准作出诊断。
1.4 统计学分析 运用SPSS 16.0软件进行统计分析。把MRI排粪造影诊断结果与临床检查结果进行比较,采用χ2检验,以P<0.05为差异有统计学意义。
2 结果
MRI排粪造影表现:本组42例女性患者中,盆底下降40例,其中中、重度下降32例。累及前、中、后盆18例(见图1),累及2盆2例,仅累及后盆22例。MRI诊断与临床诊断效能的比较见表2。同时发现8例肛提肌薄弱,4例某一侧肛提肌有撕裂(见图2);8例耻骨直肠肌薄弱;6例并发子宫肌瘤,子宫后倾10例;2例乙状结肠显著下垂;2例由于腰椎间盘病变导致骶神经损害引起盆底肌萎缩;2例盆底腹膜疝(见图3)。
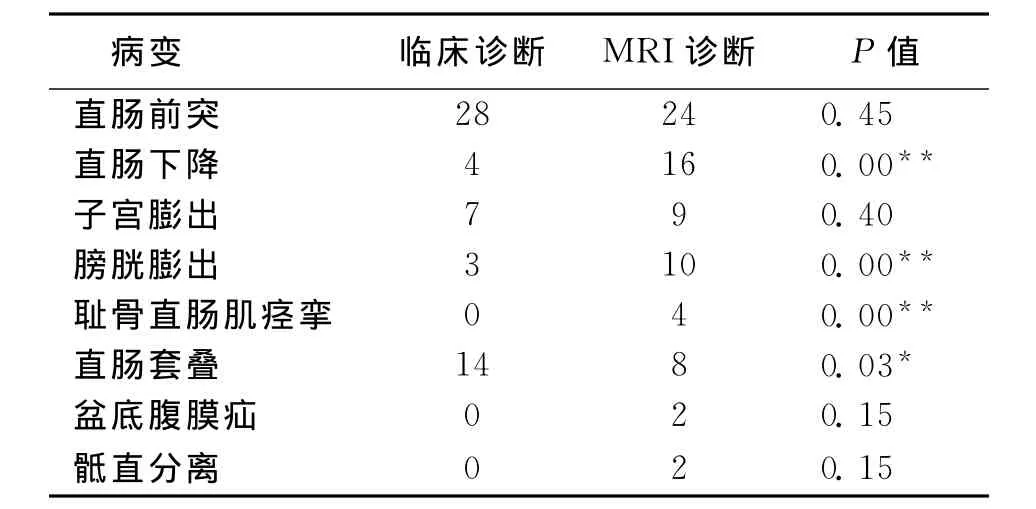
表2 临床诊断与MRI排粪造影对不同病变诊断效能的比较 例
在14例男性患者中,8例表现为耻骨直肠肌痉挛(见图4),2例表现为直肠套叠,另4例未见明显异常;仅6例同时表现为轻度盆底下降,2例表现为双侧盆底肌薄弱。
3 讨论
盆底功能障碍在西方国家成人中的发病率约7%,随年龄的增长发病率也随之增加,在50岁以上的女性中,发病率可高达35%[7]。其确切发病机制尚不明确,危险因素包括高龄、多产、经阴道分娩、肥胖、子宫切除、绝经以及患胶原蛋白性疾病等。可能的诱发因素包括盆底损伤(手术或分娩)、支配盆底肌肉的神经损害、筋膜的缺陷以及胶原的合成与分解异常等[8]。本病虽不至于危及患者生命,但严重影响其生活及工作。
详细的临床资料仍然是诊断本病的基础,本组中26例通过临床检查得到准确诊断,占46%。但本病缺乏特异性,只有根据患者的不同情况制定个性化的治疗方案,才能取得较好的疗效。因此,临床需要一种更加全面、客观地方法对盆底进行系统地评价。
MRI排粪造影由Yang等于1991年首先应用于临床[9],具有无X线辐射危害、安全无创、操作简单等优点,且能够在力排状态下对盆底进行动态成像,并可与静态图像进行对比[10-11]。导致盆底功能障碍的病变在静息状态下多无异常改变或改变轻微,不能反映病变的真实状况,只有在患者用力排便时才可以真实反映出来。本组仅18例在静态图像上表现轻度异常,但在力排像上有50例真实反映出病变的情况,两者相比差异有统计学意义(P<0.01)。直肠前突是最常引起出口梗阻型便秘的病变之一,由于粪便积聚于呈囊袋状突出的直肠下端造成排便不尽及下坠感。本组中28例,虽然动态MRI检查与临床检查的差异并无统计学意义,但MRI可以明确显示出病变的程度。耻骨直肠肌痉挛也是造成出口梗阻的常见原因,由于排便时耻骨直肠肌不能放松而导致排便困难,本组12例,其中男8例,耻骨直肠肌痉挛的患者一般没有盆底的中重度下降,对本病的诊断,MRI排粪造影较临床检查有明显优势。盆底疝也是造成出口梗阻的重要原因,疝内容物以小肠、乙状结肠及腹膜多见,本组中MRI排粪造影发现1例,临床检查无法诊断。
一次检查即可对整个盆底(包括器官及支撑结构)进行全面、高分辨力成像是MRI排粪造影的另一大优势,尤其适用于多脏器病变的评价[12]。女性盆腔的生理特点及分娩对盆底的损害导致女性盆底下降的发生率及严重程度都明显超过男性。本文的研究结果也充分证明了这一点。女性盆腔在功能上可分为3部分:前盆(膀胱和尿道)、中盆(子宫、附件、宫颈及阴道)和后盆(肛管和直肠)。但这三部分是一个统一的整体,某一部分的病变会影响到其他部分,前、中盆器官的膨出会产生后盆出口的梗阻。本组中病变累及2盆及以上者有20例。
MRI排粪造影对于直肠套叠的诊断价值尚有争议。Walid[13]认为 MRI排粪造影检查明显优于临床检查。但我们的研究结果并非如此,临床检查诊断14例,而MRI排粪造影仅发现8例,差异有统计学意义,可能与患者黏膜套叠的程度和诊断标准不同有关。
在女性患者,盆底功能障碍也常常并发子宫病变,如子宫肌瘤、子宫后倾、宫颈膨出以及子宫脱垂等,这些病变容易被MRI所发现[14]。
总之,本组28例的MRI检查相对于临床检查有新发现,其中19例的治疗方式因此得以纠正,表明MRI排粪造影对盆底功能障碍(尤其对是女性患者)的诊断具有重要价值。

图1 女,52岁,排便困难、排便不尽感2年图1a 静息 MRI显示盆底轻度下降,会阴中心 腱 (PB)线 长 约2.7 c m。膀 胱 及 子 宫位置均正常 图1b MRI排粪造影显示盆底重度下降(PB线长约6.7 c m),直肠前突约4.7 c m,膀胱底及子宫颈位置均低于正中矢状面上耻骨联合下缘与第1、2尾椎间隙的连线(PCL),提示膀胱及子宫颈膨出 图2女,72岁,排便不尽伴肛门下坠感3年。冠状位图像显示双侧肛提肌不对称,可见左侧肛提肌撕裂(黑箭)图3 女,排便困难并会阴部疼痛5年,曾因L 5椎弓崩解并椎体滑脱接受手术治疗 图3a MRI冠状位图像显示双侧肛提肌显著薄弱,正常低信号消失(黑箭)图3b MRI排粪造影显示高信号,腹膜疝出于PCL线以下(黑箭),同时有膀胱及子宫颈膨出、直肠下降。L 5椎体呈术后改变 图4 男,69岁,排便困难15年,MRI排粪造影显示肛直角成直角,对比剂排出困难,形成“搁架征”。PB线长约1.6 c m,无盆底下降
[1]郑德先,李传亭 .功能性出口梗阻性便秘的影像学研究进展[J].医学影像学杂志,2009,19(6):773-775.
[2]Jorge JM,Wexner SD.Etiology and management of fecal incontinence[J].Dis Colon Rectu m,1993,36:77-97.
[3]Lousine B,Steven SR,Shlo mo R.Role of static and dyna mic MR i maging in surgical pelvic floor dysf unction[J].Radiographics,2008,28:949-967.
[4]Rania FE,Sahar EM,Ah med F,et al.Pelvic floor dysf unction:assessment wit h co mbined analysis of static and dyna mic MR i maging findings[J].Radiology,2008,248:518-530.
[5]王毅,龚水根,张伟国,等 .动态磁共振成像与盆腔器官造影术诊断女性盆底功能失调的对比研究[J].中华胃肠外科杂志,2005,8(3):206-209.
[6]Hsu Y,Su mmers A,Hussain HK,et al.Levator plate angle in wo men wit h pelvic or gan pr olapse co mpared to wo men wit h normal support using dynamic MR i maging[J].Am J Obstet Gynecol,2006,194:1427-1433.
[7]Rush CB,Ent man SS.Pelvic or gan prolapse and stress urinary incontinence[J].M fed Clin North Am,1995,79:1473-1479.
[8]Deval B,Haab F.What’s new in pr olapse sur ger y[J].Curr Opin Urol,2003,13:315-323.
[9]Yang A,Most win JL,Rosenshein NB,et al.Pelvic floor descent in women:dynamic eval uation with fast MR i maging and cinematic display[J].Radiology,1991,179:25-33.
[10]Fielding JR,MR i maging of pelvic floor relaxation[J].Radiol Clin Nort h Am,2003,41:747-765.
[11]林良毅,王萍,郭光远,等 .动态磁共振排粪造影对手术治疗直肠前突前后的影像观察[J].中国中西医结合影像学杂志,2012,10(5):466-467.
[12]Stoker J,Halligan S,Bartram CI.Pelvic floor i maging[J].Radiology,2001,218:621-641.
[13]Walid GE,Abd EL,Heba H.Role of dyna mic magnetic resonance i maging in management of obstructed defecation case series[J].Int J Sur gery,2010,8:1-9.
[14]Margulies RU,Hsu Y,Kearney R.Appearance of the lavatory ani muscle subdivisions in magnetic resonance i mages[J].Obstet Gynecol,2006,107:1064-1069.
