结节性甲状腺肿与甲状腺癌的CT影像特征及鉴别诊断分析
2013-03-06林黎明邹建勋
兰 俊,林黎明,邹建勋
(浙江省丽水市人民医院放射科,浙江丽水323000)
结节性甲状腺肿与甲状腺癌的CT影像特征及鉴别诊断分析
兰 俊,林黎明,邹建勋
(浙江省丽水市人民医院放射科,浙江丽水323000)
目的探讨结节性甲状腺肿与甲状腺乳头状癌的CT影像特征及鉴别诊断。方法对结节性甲状腺肿和甲状腺乳头状癌患者进行CT检查,并作对比分析。结果结节性甲状腺肿患者直径0.75~8.46cm,病灶均呈局限性,CT平扫表现为甲状腺内低密度或等密度病灶,病灶边缘光滑,周围脂肪间隙清楚,平扫密度不均匀,增强后不均匀强化,强化程度低于正常甲状腺实质;均未见突入气管后间隙,周围脂肪间隙清晰,未见食管或颈动脉鞘受侵及颈部淋巴结肿大。恶性甲状腺肿瘤患者肿块直径0.5~7.5cm,CT平扫表现为甲状腺内低密度病灶,平扫密度不均匀,增强后不均匀强化,强化程度低于正常甲状腺实质。结论结节性甲状腺肿易与甲状腺癌混淆,CT扫描可以很好地显示出甲状腺腺体及病灶的形态学特点,但CT诊断仍不是百分之百准确,有时仍需要组织病理学才能进行鉴别诊断,提高结节性甲状腺肿和甲状腺癌的检出率和定性诊断率。
甲状腺肿,结节性;甲状腺肿瘤;体层摄影术,X线计算机
结节性甲状腺肿,也称胶样甲状腺肿,是多发病、常见病,发病率可高达6%~7%。而甲状腺癌是最常见的甲状腺恶性肿瘤,二者之间的影像学表现具有很多重叠之处,给术前明确诊断带来一定困难。如何术前鉴别甲状腺结节的良、恶性,有助于医生制定手术方案、切除范围。我院2011年1月—2012年1月对收治的结节性甲状腺肿和甲状腺乳头状癌患者进行CT检查,对两者的CT影像特征作对比分析,现将结果报告如下。
1 资料与方法
1.1 一般资料:结节性甲状腺肿患者50例,男性12例,女性38例;年龄22~75岁,平均50.4岁;单发22例,多发28例;位于甲状腺右叶37例,左叶13例;病灶数目93个;结节发现时间1d~40年,平均3.2年。甲状腺癌患者50例,男性10例,女性40例;年龄20~77岁,平均50.6岁;病理诊断乳头状癌44例,低分化癌2例,滤泡状癌2例,鳞癌1例,髓样癌1例;病灶数目59个;发现时间1d~39年,平均3.1年。以上患者均经手术及病理证实。2组性别、年龄、发病时间差异均无统计学意义(P>0.05),具有可比性。
1.2 方法:使用美国GE公司Brights Peed 16层螺旋CT扫描仪。管电压120kV,管电流130~200mAs,层厚3mm,螺距1.0。常规取仰卧位,扫描范围自声带水平至颈根部,连续不间断扫描,根据需要加扫。常规平扫后,以3mL/s速率经肘静脉碘海醇(300mgI/mL)80~100mL,于注射后25、65s进行动脉期和静脉期增强扫描,并于静脉期内测定病灶CT值,重复测量3次,取平均值。对病灶的位置、大小、形态、密度、周围晕圈、钙化及与相邻结构关系进行分析,扫描结果由2位不知诊断结果的经验丰富的影像学医生判定。腺叶及结节体积大小以前后径(cm)×左右径(cm)×上下径(cm)计算。
1.3 统计学方法:应用SPSS13.0统计软件进行统计分析,计数资料以百分率表示,组间比较采用χ2检验。P<0.05为差异有统计学意义。
2 结 果
结节性甲状腺肿患者直径0.75~8.46cm,病灶均呈局限性,CT平扫表现为甲状腺内低密度或等密度病灶,病灶边缘光滑,周围脂肪间隙清楚,平扫密度不均匀,增强后不均匀强化,强化程度低于正常甲状腺实质。均未见突入气管后间隙,周围脂肪间隙清晰,未见食管或颈动脉鞘受侵及颈部淋巴结肿大。恶性甲状腺肿瘤患者肿块直径0.50~7.50cm,CT平扫表现为甲状腺内低密度病灶,平扫密度不均匀,增强后不均匀强化,强化程度低于正常甲状腺实质。见表1,图1~4。
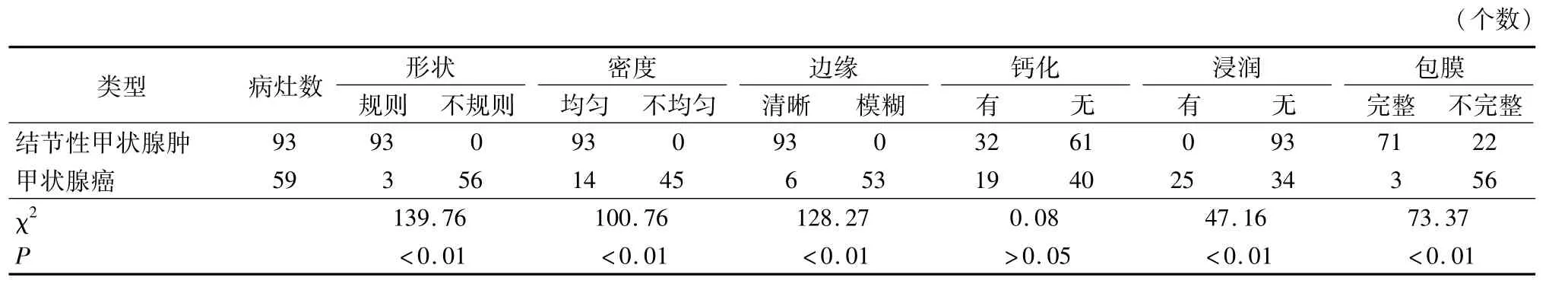
表1 2组患者CT表现比较

图1 结节性甲状腺肿,CT平扫,可见甲状腺左叶低密度灶,周边可见条状钙化
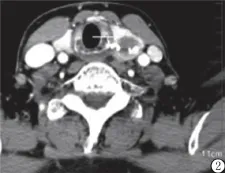
图2 结节性甲状腺肿,增强扫描,可见病灶均匀轻度强化,强化程度低于正常甲状腺

图3 甲状腺癌,CT平扫,可见甲状腺左叶明显增大,密度减低,可见沙粒样钙化
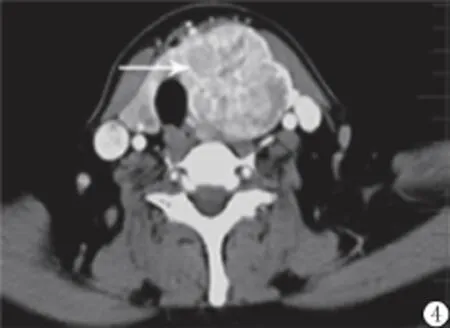
图4 甲状腺癌,增强扫描,可见病灶明显不均匀强化,病变包绕气管,气管与食管内脂肪间隙消失
3 讨 论
正常甲状腺组织含碘量高,其CT值高于周围肌肉组织。CT判断甲状腺是否正常主要取决于密度的高低、是否均匀以及甲状腺的大小。结节性甲状腺肿和甲状腺癌是最常见的甲状腺良、恶性结节。术前甲状腺结节良恶性的判断对于治疗方式的选择有重要意义[2],CT扫描是检查甲状腺病变的有效方法之一。结节性甲状腺肿的发生与缺碘和促甲状腺激素刺激关系密切,大致可分为弥漫型、多发性和局灶单发性,该病变早期多表现为单纯性甲状腺肿,随着病变的进展,由于甲状腺组织反复增生和修复,伴纤维间隔及结节形成,转变为结节性甲状腺肿[3]。
本研究可以看出,我们可以从以下几个方面对两者进行鉴别诊断。①结节形态,结节性甲状腺肿结节在CT层面上多为圆形、类圆形或椭圆形的较规则的几何图形,边界清楚,增强后边界显示更清楚;而甲状腺乳头腺癌结节多为边缘凸凹不平的分叶状或不规则形状,边缘模糊,连续性常中断[4]。恶性肿瘤以生长不均匀及浸润性生长形成,多为分叶状或不规则状。结节边界与甲状腺被膜的关系也反映出良、恶性肿瘤不同的生长特点。可能由恶性肿瘤生长不均匀及浸润性生长所致。本研究结果显示,50例结节性甲状腺囊肿中,没有出现甲状腺边缘中断征,而50例甲状腺癌中,53个病灶例出现甲状腺边缘中断征,差异有统计学意义,表明甲状腺癌的甲状腺边缘中断征高于结节性甲状腺囊肿。增强后瘤体由模糊变清晰,倾向结节性甲状腺囊肿的诊断,而增强后由清晰变模糊的病变,倾向甲状腺癌的诊断。②结节内部密度,结节性甲状腺肿及甲状腺癌均可发生囊变,而囊变的结果就是造成结节内部密度发生变化,结节性甲状腺肿结节密度均匀比例明显高于乳头状癌,囊变区边缘光滑锐利,壁薄,囊壁一般无强化;甲状腺癌结节内部常高低密度混存不均,分界不清,囊内多个厚薄不均匀分隔,囊壁不规则,囊内可见结节,增强扫描示囊壁及壁结节明显强化。本次结果显示结节性甲状腺囊肿和甲状腺癌内部密度比较有明显差别,结节内部密度均匀的甲状腺癌仅有14个病灶,而结节性甲状腺肿的内部密度均显示均匀。③晕圈征,有报道,结节周围“强化残圈(环)”征是甲状腺癌的特征性表现,完整“强化圈(环)”的出现对于良性结节诊断的特异性达100%[5]。④钙化,甲状腺良恶性肿瘤均可以出现钙化,不同的钙化形态对瘤体良恶性的鉴别诊断具有重要作用,相比较而言,甲状腺癌钙化的发生率要明显高于结节性甲状腺肿。这是由于甲状腺癌细胞生长迅速,肿瘤中血管及纤维组织增生,易出现钙盐沉积从而导致钙化,也可能是肿瘤本身分泌一些物质如糖蛋白和黏多糖导致钙化。
综上所述,结节性甲状腺肿易与甲状腺癌混淆,CT扫描可以很好地显示出甲状腺腺体及病灶的形态学特点,但CT诊断仍不是百分之百准确,有时仍需要组织病理学才能进行鉴别诊断,提高结节性甲状腺肿和甲状腺癌的检出率和定性诊断率。
[1]谢榜昆,关玉宝,袁小平.甲状腺癌的CT表现与病理相关性研究[J].癌症,2003,22(2):192-197.
[2]武正炎,沈美萍.结节性甲状腺肿诊治进展[J].中国普外基础与临床杂志,2004,11(6):483-485.
[3]谢立旗,王北革,刘丽娜.结节性甲状腺肿的CT诊断[J].中国临床医学影像杂志,2002,13(增刊):159-160.
[4]朱普和,潘义广,余一朗.甲状腺肿块CT诊断68例[J].九江学院学报:自然科学版,2010,25(1):68-71.
[5]苏丹柯,谢东,刘剑仑,等.不同病理类型甲状腺癌及其周围结构侵犯和转移的CT表现[J].广西医学,2000,22(3):430-432.
(本文编辑:赵丽洁)
R581
B
1007-3205(2013)04-0452-03
2012-10-16;
2012-12-05
兰俊(1970-),男,浙江丽水人,浙江省丽水市人民医院主治医师,医学学士,从事放射诊断研究。
10.3969/j.issn.1007-3205.2013.04.030
