全胸腔镜肺叶切除联合淋巴结清扫术在肺癌中的应用
2013-03-04许辰阳曾淦华江文发杨瑞平
许辰阳,吉 灵,曾淦华,江文发,杨瑞平
(江西省赣州市人民医院心胸外科 341000)
肺癌是人类最常见的肿瘤之一,而其中80%为非小细胞肺癌,根据目前肺癌的治疗原则,对于Ⅰ、Ⅱ期的肺癌患者首选手术治疗,术后予以化疗和靶向治疗等综合治疗方案[1]。肺叶切除联合淋巴结清扫术是目前外科治疗早期非小细胞肺癌的标准手术方式。但是在手术方式的选择上有开放手术和电视辅助全胸腔镜手术,虽然后者是近几年发展来的治疗方式,但是其具有和开放手术一样的效果,且手术切口小,恢复快,并发症少[2]。本院165例肺癌患者分别采用开放手术和全胸腔镜肺叶切除联合淋巴结清扫术进行治疗,现报道如下。
1 资料与方法
1.1 一般资料 选取2008年9月至2012年11月在本院治疗的165例非小细胞肺癌手术患者为研究对象,分成2组。开放手术组80例,男49例,女31例,年龄(50.0±3.9)岁;肿瘤分期:Ⅰ期43例,Ⅱ期37例;肿瘤类型:鳞癌41例,腺癌27例,腺鳞癌9例,大细胞癌3例。全胸腔镜组85例,男52例,女33例,年龄(51.0±3.6)岁;肿瘤分期:Ⅰ期47例,Ⅱ期38例;肿瘤类型:鳞癌47例,腺癌22例,腺鳞癌10例,大细胞癌6例。两组的一般情况比较差异无统计学意义(P>0.05),具有可比性。
1.2 方法 全胸腔镜组采用全胸腔镜肺叶切除联合淋巴结清扫术治疗,方法如下:患者在全身麻醉下取健侧卧位,单肺通气,患侧上肢前抬固定于托手架上,选择腋中线第7~8肋间1.0 cm切口为观察孔,腋前线第4肋作3~4cm切口为主操作孔,腋后线第5肋作1~2cm切口为副操作孔(具体的切口长度以取出标本为宜),从观察孔置入10mm腔镜套管,探查胸腔的粘连和肿瘤的部位、大小、浸润范围、粘连情况和纵隔淋巴结肿大、胸内转移和胸腔积液等,在胸腔镜下进行探查、分离、止血和缝合等常规操作,肺叶的切除采用上叶及中叶从前到后、下叶从下到上的顺序进行操作,采用切割缝合器处理肺动脉、静脉和肺叶支气管,切除的肺叶置入无菌标本袋中自主操作孔取出,避免切口污染。除肺门和肺内淋巴结外,右侧肺癌清扫第2、3、4、7、8、9组淋巴结,左侧肺癌清扫5~9组淋巴结。
开放手术组也采用肺叶切除联合淋巴结清扫术治疗,麻醉和体位同全胸腔镜组,切口采用的是标准的后外侧切口,均取第5肋间隙后外侧切口,先处理发育不全的叶裂,游离动脉、静脉的分支,丝线结扎缝合切断,切断并关闭支气管,移除病变的肺叶,常规进行纵隔、肺门淋巴结清扫。
1.3 疗效评定 参考有关的资料[3]进行效果评定:记录两组的术中出血量、术后疼痛、术后胸管引流量、术后胸管放置时间、术后住院时间、术后恢复情况、手术时间及手术中清扫淋巴结数目等情况的差异。
1.4 统计学处理 采用SPSS16.0软件进行分析,计数资料采用χ2检验,以P<0.05为差异有统计学意义。
2 结 果
在切口长度、手术时间、术中出血量、术后24hNRS疼痛评分、术后胸管引流量、术后胸管放置时间、术后住院时间、术后恢复情况、手术时间、下床活动时间、术后输血量、术后并发症的发生率比较,两组差异有统计学意义(P<0.05),其中全胸腔镜组的并发症发生率为2.3%,而开放手术组并发症发生率为17.5%(P<0.05);而从术中清扫淋巴结数目、淋巴结转移度、中位生存时间和生存率上比较虽然全胸腔镜组较开放手术组高,但两组比较差异无统计学意义(P>0.05),见表1。
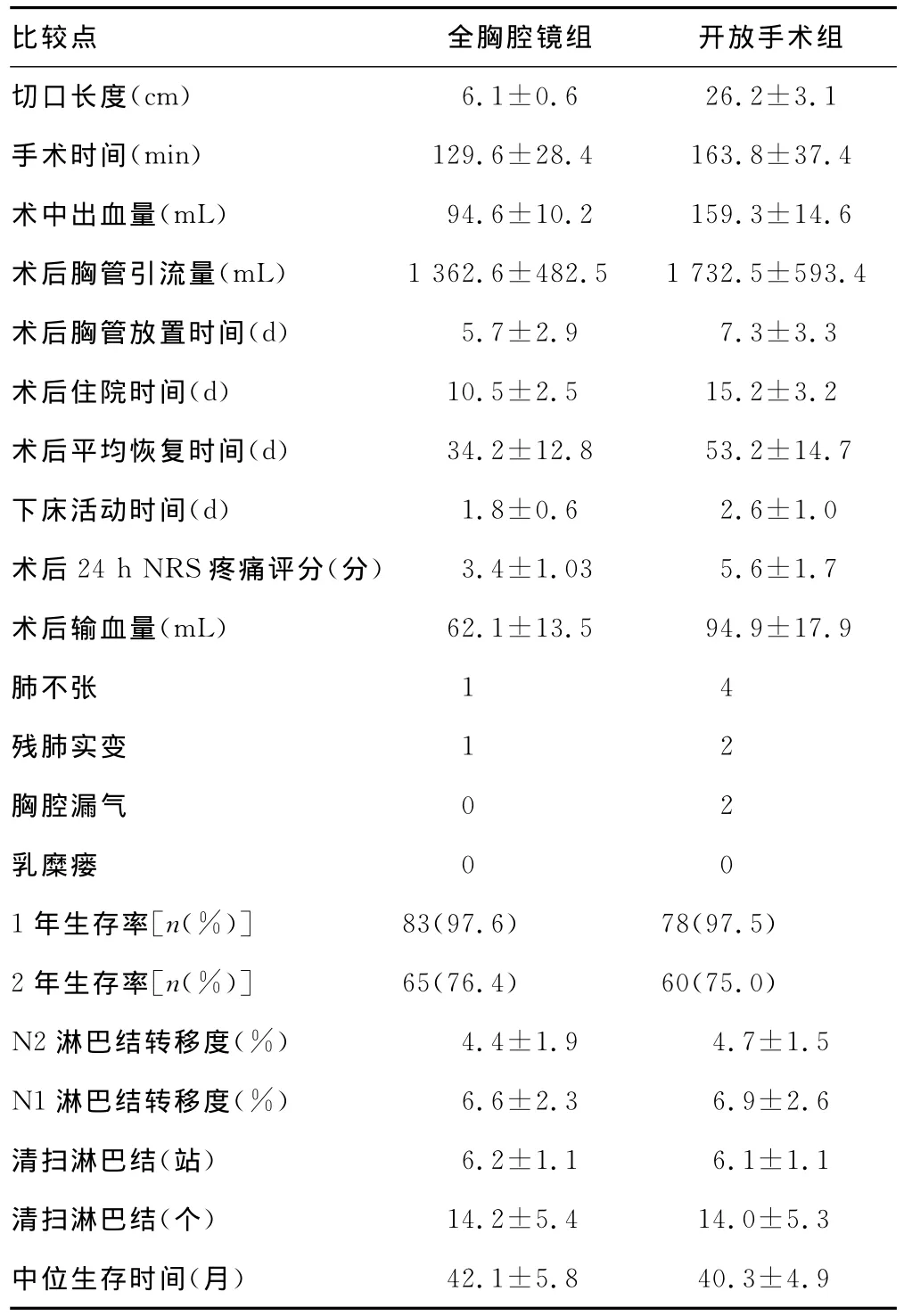
表1 两组治疗后临床效果情况分析
3 讨 论
胸腔镜肺叶切除术联合淋巴结清扫术在世界范围内已经开展到了一定的程度[4],根据2006年美国NCCN肺癌诊疗指南中,胸腔镜肺叶切除术已被正式列入非小细胞肺癌根治性手术方式[5],而2007年中国也出版了类似的指南,因为胸腔镜具有良好的照明效果,手术视野广,可以充分显示自胸顶到膈肌整个胸腔,肺门及纵隔周围组织亦可以得到充分的显露,而胸腔镜近距离观察的局部放大、深部照明作用,30°镜倾斜视角的变化又赋予其多变的观察角度,使脂肪组织中和淋巴结周围的各种脉管结构在胸腔镜下可以清晰辨认,可以清晰观察到淋巴结,有利于进行充分的清扫[6]。而从本次的研究结果看,与传统的开放手术比较,二者在术后生存率和肿瘤的转移等情况上比较无明显差异。但是两组在切口长度、手术时间、术中出血量、术后24hNRS疼痛评分、术后胸管引流量、术后胸管放置时间、术后住院时间、术后恢复情况、手术时间、下床活动时间、术后输血量、术后并发症发生率上有明显的差异,胸腔镜比开放手术有明显的优越性,且创伤低,疼痛程度轻,并发症少,术后恢复快,在临床上广受患者的好评。
国内外有报道[7]称胸腔镜辅助小切口肺叶切除术和开胸术在平均的手术时间长无明显差异,但是本次的研究显示平均时间为2.0h,淋巴结清扫的时间为15min,这原因可能是虽然胸腔镜下处理叶间裂、血管和支气管相对费时,但切口长度显著小于常规手术,开关胸时间明显缩短,故有一定的差异性,且胸腔镜的创伤小,出血量也低,游离组织时多用电刀,因此,理论上止血效果好,故术后的引流量少[8]。
在并发症上,由于本次研究全部采用的是自动的切割闭合器进行,故术后未出现有胸腔漏气、乳糜瘘情况,但是由于切口小,肺裂分离困难,处理不当则容易造成残肺实变和感染等情况,作者的应对措施是先处理肺血管,然后在叶间肺动脉干前后方分离肺裂,利于避免肺门血管损伤,清晰解剖肺裂,严密缝合余肺创面。
胸腔镜在术中仅离断肋间肌,可减少创伤,降低术后疼痛,减少肺功能损,故患者可以早期下地行走,缩短住院时间。但是本次研究的仅是近期的临床效果,有报道[9]称远期的临床效果胸腔镜满意,原因是减少了常规手术术中操作的广泛挤压,降低了术中癌细胞通过淋巴管和静脉扩散的机会;同时创伤小、恢复快,减少了体内激素和一些细胞因子的分泌,保护了免疫功能[10]。总之,全胸腔镜治疗肺癌临床效果显著,为肺叶切除联合淋巴结清扫术提供了一种有效的方法,但是其远期的临床效果仍有待研究。
[1]车嘉铭,邱维城,杨孝清.胸腔镜辅助小切口下肺切除术清扫纵隔及肺门淋巴结的临床研究[J].中国癌症杂志,2007,17(6):12-14.
[2]高珂,刘早阳,吴剑,等.单向式全胸腔镜肺叶切除术治疗早期非小细胞肺癌的临床疗效分析[J].中国胸心血管外科临床杂志,2011,18(3):4-7.
[3]吕宾,胡德宏,卢恒孝,等.全胸腔镜单向式肺叶切除在Ⅰ/Ⅱ期非小细胞肺癌治疗中的临床应用[J].中华腔镜外科杂志(电子版),2012,5(1):136-138.
[4]Gonzalez-Rivas D,Torre M,Fernandez R,et al.Video:Single-incision video-assisted thoracoscopic right pneumonectomy[J].Surg Endosc,2012,26(7):2078-2079.
[5]Solomon B,Bizekis C,Dellis SL,et al.Simulating videoassisted thoracoscopic lobectomy:a virtual reality cognitive task simulation[J].J Thorac Cardiovasc Surg,2011,141(1):249-255.
[6]赵辉,王俊,刘军,等.胸腔镜肺叶切除术治疗早期肺癌的学习曲线[J].中华胸心血管外科杂志,2009,25(1):290-293.
[7]Solaini L,Prusciano F,Bagioni P,et al.Video-assisted thoracic surgery(VATS)of the lung:analysis of intraoperative and postoperative complications over 15years and review of the literature[J].Surg Endosc,2008,22(2):298-310.
[8]张治,许林,黄建峰,等.非小细胞肺癌全胸腔镜手术中单侧肺循环阻断术的应用[J].中华胸心血管外科杂志,2012,28(1):962-965.
[9]魏益平,王一明,喻东亮,等.全胸腔镜早期非小细胞肺癌根治术临床研究[J].南方医科大学学报,2010,30(11):3-6.
[10]杨明磊,赵国芳,董彩军,等.全胸腔镜肺叶切除治疗肺部疾病体会[J].浙江实用医学,2011,16(6):45-47.
