家庭治疗合并药物治疗与单纯药物治疗ADHD儿童的比较
2012-12-01杭荣华吴明飞李业平杨玉祥
杭荣华,吴明飞,李业平,杨玉祥
(1.皖南医学院 心理学教研室,安徽 芜湖 241002;2.芜湖市第四人民医院 三病区,安徽 芜湖 241002)
ADHD是儿童期常见的一种心理行为障碍。临床上以利他林为代表的中枢兴奋类药物的短期效应已经得到了充分的证实[1,2]。但一些家长会因对药物存有顾虑而放弃药物治疗,且一些研究认为中枢兴奋剂虽然可短期改善孩子的多动、冲动行为,但对儿童的学校成绩、伙伴关系和家庭关系的长期效应有限[3]。学术界认为任何单一的治疗措施难以达到显著而持久的疗效,应采用多学科、长期、多模式、个体化的治疗[4]。目前很多机构进行的药物治疗之外的干预多侧重于儿童,较少针对家庭进行干预。家庭是儿童最主要的生活环境,且无论药物治疗还是行为干预都需要家长完成,因此对家庭的干预显得尤为重要。本研究结合传统的药物和家庭治疗,与单纯的药物治疗相比较,以期探索规范化的ADHD家庭治疗的模式。
1 对象与方法
1.1 研究对象 选取2009年10月~2011年2月在某市精神卫生中心门诊治疗的ADHD儿童100例。入组前由2名主治以上的心理科医师确诊。入组标准:①符合DSM-IV中ADHD诊断标准;②均为独生子女,生活在核心家庭;③年龄为8~12岁的本市在校小学生;④排除躯体疾病、器质性精神障碍及其他精神障碍;⑤IQ>70(瑞文CRT法)。入组时按就诊顺序随机分为综合组(家庭治疗结合药物治疗)和药物组,各50例,综合组在研究过程中脱落7例,实际完成43例,药物组脱落9例,实际完成41例。
两组儿童一般资料:综合组男38例,女5例,年龄(9.3 ±1.2)岁,病程(24.3 ±6.4)月;药物组男36例,女5 例,平均年龄(9.5 ±1.2)岁,病程(23.9 ±5.5)月。两组在性别、年龄、病程方面的差异均无显著性。
对照组:为某市普通学校3~6年级的在校小学生,按与药物组1∶1的比例选取,共计41名,其中男36例,女5例,平均年龄(9.5±1.2)岁。对照组与综合组、药物组在性别、年龄方面的差异均无显著性。
1.2 研究方法
1.2.1 心理行为调查表
1.2.1.1 Conners父母用量表(PSQ)[5]由儿童的父母评定。包含48个条目,采用0~3四级评分。包括品行问题、学习问题、心身障碍、冲动-多动、焦虑、多动指数等6个因子,分数越高提示其上述各种异常情绪和行为问题越严重。
1.2.1.2 家庭功能评定量表(FAD)[6]由儿童评定。包含60个条目,每个条目回答为“完全同意”、“同意”、“不同意”、“完全不同意”,分别计为1分、2分、3分和4分(部分条目需反向计分)。包括问题解决、沟通、角色、情感反应、情感介入、行为控制和总的功能七个分量表。每个分量表的各条目得分平均数即为该因子的分值,分数越高,表示该条目测评结果越差,说明其相应的家庭功能就越差。
以上量表分别在儿童入组时和实验结束后2周进行评定。测试均在统一指导语下由受试者笔答所有项目,对不能理解的条目或句子,由专业人员指导填写。
1.2.2 治疗方法
1.2.2.1 常规药物治疗 综合组和药物组儿童入组后均给予哌醋甲酯(利他林)治疗,以5 mg/d为起始剂量,然后根据病情和症状控制调整至最适合治疗剂量,疗程共16周。两组儿童药物剂量差异无显著意义(P均>0.05)。
1.2.2.2 家庭治疗 综合组在常规药物治疗的基础上接受8次家庭治疗,参加家庭治疗的人员为ADHD儿童及其父母。每2周1次,每次60 min,完成整个疗程需8次,共持续16周。如遇特殊情况,治疗时间可以作适当调整,但需保证研究期间完成8次的治疗访谈。治疗由受过专业培训的家庭治疗师完成,地点固定在专用的家庭治疗室。
具体的家庭治疗方案[7,8]如下。
第1次:家庭访谈。了解家族史,评估家庭关系和家庭压力,家庭成员之间的关系,使每个人都理解其家庭互动模式。
第2次:父母访谈。包括:①向父母介绍儿童的行为特点、ADHD的特点和转归、药物治疗的必要性等。去“多动症”的诊断,解除其儿童的“病人”角色,并给予积极赋义。②父母对话:帮助夫妻之间学会有效地沟通、表达。③指导父母与孩子建立边界,解除纠缠的亲子关系,重建亲密的夫妻关系。
第3次:家庭访谈。包括:①家庭问题解决练习:父母和孩子各自提出一个在家庭中容易引发家庭矛盾的问题进行讨论,最后达成一个各方都认可的解决方案。②角色扮演:选取一个日常家庭生活中的常见场景,再现发生冲突的过程,让父母与孩子换位,孩子扮演父母一方,父母一方扮演孩子。③布置家庭作业:记“秘密红账”,即记录最近2周内家庭成员做的好事。④反馈:每个人汇报本次治疗的收获和感受。
第4~7次:①检查作业完成情况。②大声宣读每个人的“秘密红账”。③继续“家庭问题解决练习”。④布置家庭作业:完成“家庭亲密时刻”,即每天10 min家庭成员交流感情。
第8次:讨论家庭成员的变化。每个成员用绘画的方式描述现实的和理想的家;家庭成员之间互相注视并拥抱,表达感谢之情。
对照组不作任何干预措施。
为保证实验的顺利完成,实验前签订协议,实验期间尽可能配合家庭的时间安排,每次治疗结束后用玩具等对儿童进行强化,训练前后均予电话回访。
1.2.3 统计方法 3组间比较采用方差分析,组内干预前后的比较采用配对t检验,差异有统计学意义时,用SNK-q方法进行两两比较,检验水准为α=0.05。
2 结果
2.1 治疗前综合组与药物组之间在PSQ、FAD方面无显著差异;综合组及药物组的PSQ、FAD各因子分均高于对照组,综合组与对照组之间、药物组与对照组之间的差异有显著统计学意义。详见表1。
表1 家庭治疗前3组间PSQ、FAD的比较(±s)
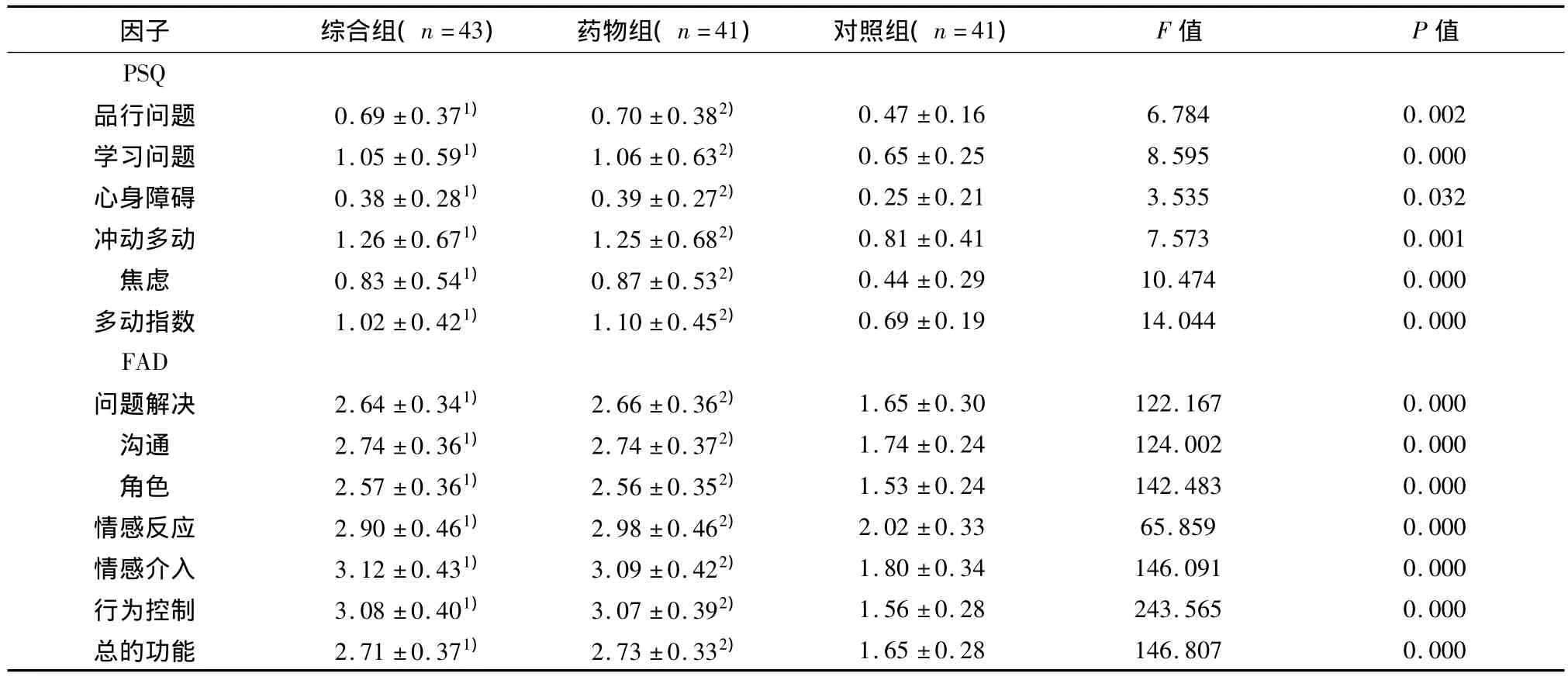
表1 家庭治疗前3组间PSQ、FAD的比较(±s)
注:1)综合组和对照组比较,P<0.05;2)药物组和对照组比较,P<0.05
因子 综合组(n=43)药物组(n=41)对照组(n=41)F值 P值1.65 ±0.28 146.807 0.000 PSQ品行问题 0.69 ±0.371) 0.70 ±0.382) 0.47 ±0.16 6.784 0.002学习问题 1.05 ±0.591) 1.06 ±0.632) 0.65 ±0.25 8.595 0.000心身障碍 0.38 ±0.281) 0.39 ±0.272) 0.25 ±0.21 3.535 0.032冲动多动 1.26 ±0.671) 1.25 ±0.682) 0.81 ±0.41 7.573 0.001焦虑 0.83 ±0.541) 0.87 ±0.532) 0.44 ±0.29 10.474 0.000多动指数 1.02 ±0.421) 1.10 ±0.452) 0.69 ±0.19 14.044 0.000 FAD问题解决 2.64 ±0.341) 2.66 ±0.362) 1.65 ±0.30 122.167 0.000沟通 2.74 ±0.361) 2.74 ±0.372) 1.74 ±0.24 124.002 0.000角色 2.57 ±0.361) 2.56 ±0.352) 1.53 ±0.24 142.483 0.000情感反应 2.90 ±0.461) 2.98 ±0.462) 2.02 ±0.33 65.859 0.000情感介入 3.12 ±0.431) 3.09 ±0.422) 1.80 ±0.34 146.091 0.000行为控制 3.08 ±0.401) 3.07 ±0.392) 1.56 ±0.28 243.565 0.000总的功能 2.71 ±0.371) 2.73 ±0.332)
2.2 治疗后综合组及药物组的PSQ、FAD各因子分与治疗前相比均有所下降,除了综合组的“心身障碍”及药物组的“心身障碍”及“情感反应”外,前后差异均有显著统计学意义。详见表2。
2.3 治疗后在PSQ方面,3组之间无显著差异;治疗后在FAD方面,3组之间的差异均有显著统计学意义。详见表3。
表2 综合组、药物组治疗前后PSQ、FAD的比较(±s)
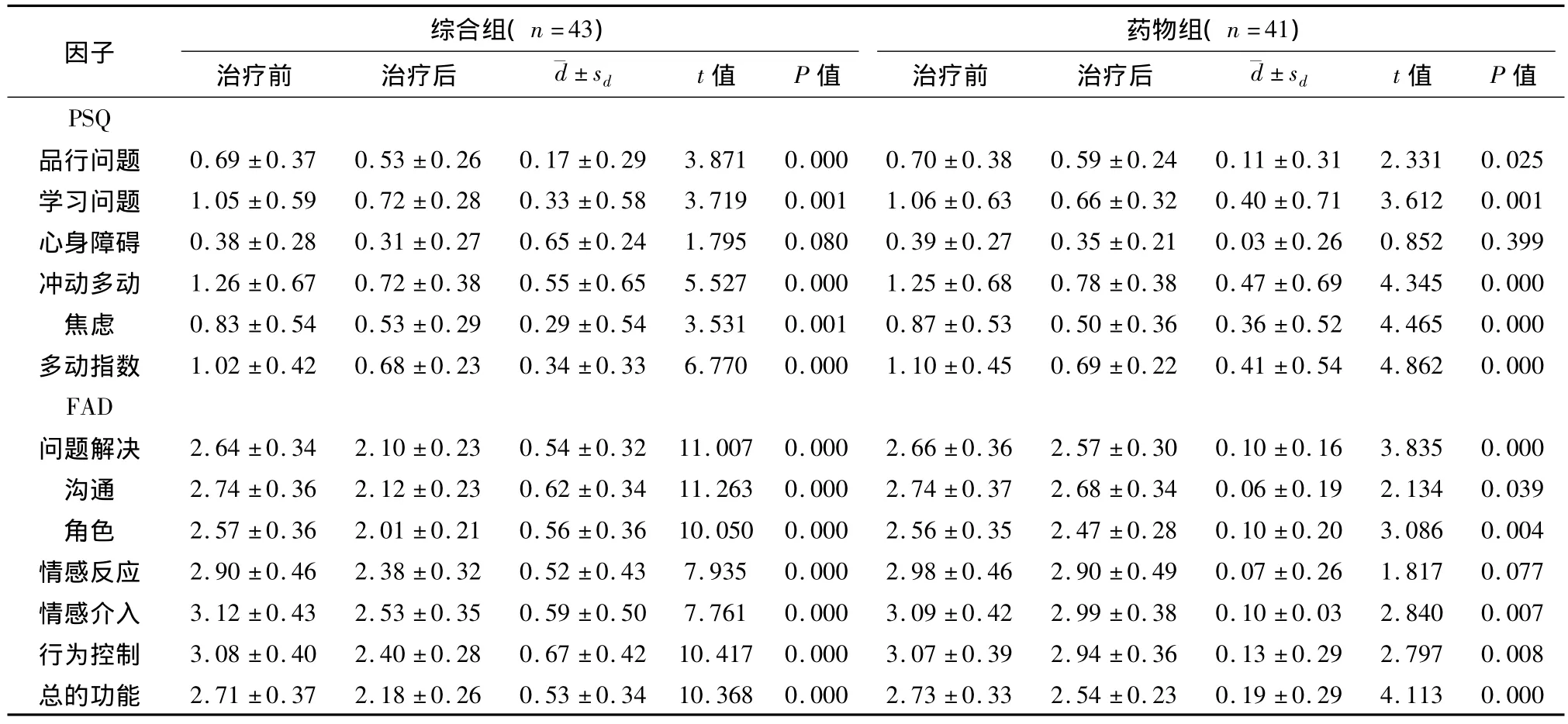
表2 综合组、药物组治疗前后PSQ、FAD的比较(±s)
因子 综合组(n=43)药物组(n=41)治疗前 治疗后 ¯d±sd t值 P值 治疗前 治疗后 ¯d±sd t值 P值PSQ品行问题 0.69 ±0.37 0.53 ±0.26 0.17 ±0.29 3.871 0.000 0.70 ±0.38 0.59 ±0.24 0.11 ±0.31 2.331 0.025学习问题 1.05 ±0.59 0.72 ±0.28 0.33 ±0.58 3.719 0.001 1.06 ±0.63 0.66 ±0.32 0.40 ±0.71 3.612 0.001心身障碍 0.38 ±0.28 0.31 ±0.27 0.65 ±0.24 1.795 0.080 0.39 ±0.27 0.35 ±0.21 0.03 ±0.26 0.852 0.399冲动多动 1.26 ±0.67 0.72 ±0.38 0.55 ±0.65 5.527 0.000 1.25 ±0.68 0.78 ±0.38 0.47 ±0.69 4.345 0.000焦虑 0.83 ±0.54 0.53 ±0.29 0.29 ±0.54 3.531 0.001 0.87 ±0.53 0.50 ±0.36 0.36 ±0.52 4.465 0.000多动指数 1.02 ±0.42 0.68 ±0.23 0.34 ±0.33 6.770 0.000 1.10 ±0.45 0.69 ±0.22 0.41 ±0.54 4.862 0.000 FAD问题解决 2.64 ±0.34 2.10 ±0.23 0.54 ±0.32 11.007 0.000 2.66 ±0.36 2.57 ±0.30 0.10 ±0.16 3.835 0.000沟通 2.74 ±0.36 2.12 ±0.23 0.62 ±0.34 11.263 0.000 2.74 ±0.37 2.68 ±0.34 0.06 ±0.19 2.134 0.039角色 2.57 ±0.36 2.01 ±0.21 0.56 ±0.36 10.050 0.000 2.56 ±0.35 2.47 ±0.28 0.10 ±0.20 3.086 0.004情感反应 2.90 ±0.46 2.38 ±0.32 0.52 ±0.43 7.935 0.000 2.98 ±0.46 2.90 ±0.49 0.07 ±0.26 1.817 0.077情感介入 3.12 ±0.43 2.53 ±0.35 0.59 ±0.50 7.761 0.000 3.09 ±0.42 2.99 ±0.38 0.10 ±0.03 2.840 0.007行为控制 3.08 ±0.40 2.40 ±0.28 0.67 ±0.42 10.417 0.000 3.07 ±0.39 2.94 ±0.36 0.13 ±0.29 2.797 0.008总的功能 2.71 ±0.37 2.18 ±0.26 0.53 ±0.34 10.368 0.000 2.73 ±0.33 2.54 ±0.23 0.19 ±0.29 4.113 0.000
3 讨论
国内外的一些研究发现,ADHD的发生、发展和转归均与家庭功能或家庭环境有一定的关系[9,10],不良的家庭环境容易使儿童出现多动症状或加重已有的症状[11]。本研究显示ADHD儿童的家庭问题突出,在问题解决、沟通、角色、情感反应、情感介入等家庭功能方面均存在问题。这与苏林雁[12]、任桂英等[13]的研究结果一致。Robbins CA[14]的研究证实了家庭功能不良的ADHD儿童普遍缺乏自尊,人际关系差,形成愚钝、不守规则和冲动等负面印象。家庭功能异常的父母缺乏问题解决和沟通的能力,对子女多采用拒绝或粗暴干涉的方式,使子女体验到强烈的负性情绪;有的家庭成员角色不清或边界不清,情感纠结引发家庭冲突,儿童受到父母焦虑情绪的影响,会造成神经兴奋性增加,出现情绪不稳定、多动、注意力集中困难等现象。另一方面,儿童受自尊和不安全感的驱使,希望能得到他人的关注,也会表现出多动行为甚至攻击行为。
表3 治疗后3组间PSQ、FAD的比较(±s)

表3 治疗后3组间PSQ、FAD的比较(±s)
注:1)综合组和药物组比较,P<0.05;2)药物组与对照组比较,P<0.05;3)综合组与对照组比较,P<0.05
因子 综合组(n=43)药物组(n=41)对照组(n=41)F值 P值122.916 0.000 PSQ品行问题 0.53 ±0.26 0.59 ±0.24 0.47 ±0.16 2.701 0.071学习问题 0.72 ±0.28 0.66 ±0.32 0.65 ±0.25 0.816 0.445心身障碍 0.31 ±0.27 0.35 ±0.21 0.25 ±0.21 1.812 0.168冲动多动 0.72 ±0.38 0.78 ±0.38 0.81 ±0.41 0.674 0.512焦虑 0.53 ±0.29 0.50 ±0.36 0.44 ±0.29 0.996 0.372多动指数 0.68 ±0.23 0.69 ±0.22 0.69 ±0.19 0.010 0.990 FAD问题解决 2.10 ±0.231) 2.57 ±0.302) 1.65 ±0.303) 109.561 0.000沟通 2.12 ±0.231) 2.68 ±0.342) 1.74 ±0.243) 122.281 0.000角色 2.01 ±0.211) 2.47 ±0.282) 1.53 ±0.243) 147.038 0.000情感反应 2.38 ±0.321) 2.90 ±0.492) 2.02 ±0.333) 54.627 0.000情感介入 2.53 ±0.351) 2.99 ±0.382) 1.80 ±0.343) 114.425 0.000行为控制 2.40 ±0.281) 2.94 ±0.362) 1.56 ±0.283) 213.759 0.000总的功能 2.18 ±0.261) 2.54 ±0.232) 1.65 ±0.283)
从治疗前后综合组和药物组PSQ的变化来看,药物治疗和药物结合家庭治疗对ADHD的行为改善效果是一致的。药物对ADHD的行为改善效应毋庸置疑[1,2],但对同时接受药物和家庭治疗的儿童来说,除了药物的治疗作用外,家庭治疗还能直接促进ADHD儿童家庭功能的改善,而良好的家庭功能会给儿童充分的安全感和自主感,有利于儿童心理行为发展,使得儿童的临床症状、社交技能明显改善。且治疗师对药物治疗必要性的强调,能提高儿童药物治疗的依从性。
从治疗后综合组和药物组FAD的结果来看,药物组在一定程度上能改善家庭功能,可能与儿童症状缓解后,父母的焦虑情绪缓解,家庭间的冲突减少有关。但综合组FAD改善的程度远远高于药物组。可能的原因如下:在家庭治疗中,通过对父母的访谈,使得父母充分了解ADHD的临床表现和病因,能更理性看待孩子的异常行为,不再责难和打骂,避免忽视、攻击和矛盾的方式,这也许是问题解决、沟通、行为控制等因子分降低的主要原因。治疗师通过帮助父母之间进行有效的沟通和表达,使其原有的冲动反应变为理性的反应。通过角色扮演、记“秘密红账”等技术,让孩子学会以理解、共情的态度换位思考,以冲击不良的家庭互动模式。通过家庭访谈,帮助父母与孩子建立边界,打破儿童通过适应不良的多动行为来唤起关注的模式,重塑健康的家庭功能。
无论是综合组还是药物组,在治疗16周后,与对照组相比,家庭功能仍未达到正常水平,可能与治疗持续时间不够有一定关系。这一现象进一步证实了家庭系统的复杂性及影响家庭功能因素的多样性。
综上所述,基于药物治疗基础上的家庭治疗是改善ADHD儿童临床症状的有效方法,且能达到改善家庭功能的目的,但家庭功能的全面恢复需要长期的家庭干预。
目前国内单纯家庭治疗对ADHD的疗效研究尚处于探索阶段,加之研究时限和样本数量的限制,所以本研究未能单设家庭治疗组,有待于今后通过增加样本含量,延长治疗时间,对不同类型的研究对象做进一步随访观察,以探索家庭治疗的远期疗效。
[1]金星明.儿童注意缺陷多动障碍治疗进展[J].中国儿童保健杂志,2007,15(2):111 -114.
[2]JOHN RW,PETER SJ.Efficacy and effectiveness of child and adolescent psychotherapy and pharmacotherapy[J].Ment Heal Serv Res,1999,1(3):125 -157.
[3]GHUMAN,JASWINDER K.Pharmacological and behavioral treatments for ADHD in preschoolers[J].Brown University Child &Adolescent Behavior Letter,2009,25(4):4 -5.
[4]中华儿科杂志编辑委员会.儿童注意缺陷多动障碍诊疗建议[J].中华儿科杂志,2006,44(10):758 -759.
[5]汪向东,王希林,马弘.心理卫生评定量表手册[J].中国心理卫生杂志,1999,(增刊):52 -55.
[6]汪向东,王希林,马弘.心理卫生评定量表手册[J].中国心理卫生杂志,1999,(增刊):149 -152.
[7]TRIPP GAIL,SCHAUGHENCY ELIZABETH A,LANGLANDS ROBYN.Family interactions in children with and without ADHD[J].J Child Fam Stud,2007,16(3):385 -400.
[8]郭全芳,张云红,张增.家庭干预对ADHD儿童家庭环境及父母教养方式的影响[J].中国心理卫生杂志,2008,22(6):423-428.
[9]HURT EA,HOZA B.Parenting,family loneliness,and peer functioning in boys with attention-deficit/hyperactivity disorder[J].J Abnorm Child Psychol,2007,35(4):543 - 555.
[10]JOHNSTON C,SEIPP C,HOMMERSEN,et al.Treatment choices and experiences in attention deficit and hyperactivity disorder:relations to parents'beliefs and attributions[J].Child:Care,Health &Development,2005,31(6):669 - 677.
[11]王佳佳,袁茵.儿童注意缺陷多动障碍研究现状与动向[J].中国特殊教育,2006,69(3):51.
[12]苏林雁.家庭环境与儿童行为的相关性性[J].中国临床心理学杂志,2004,12(2):145 -146.
[13]任桂英,钱铭怡,王玉凤,等.家庭环境与ADHD儿童某些心理特征相关性的研究[J].中国心理卫生杂志,2002,16(4):268-272.
[14]ROBBINS CA.ADHD couple and family relationships:enhancing communication and understanding through Imago Relationship Therapy[J].JCLP,2005,61(5):565 -577.
