体外循环对瓣膜置换术患者肠黏膜屏障功能的影响*
2012-11-28张丽丽孙莹杰张铁铮
张丽丽孙莹杰 张铁铮
体外循环(CPB)后胃肠并发症常由多种因素共同作用所致。除术前患者存在一定的消化系统基础病变外,术中因素是导致胃肠并发症的主要原因[1]。动物实验证明围体外循环早期肠黏膜屏障功能受到损害[2]。本研究选择心脏瓣膜置换手术患者作为研究对象,通过观察肠损伤早期特异性指标血浆小肠型脂肪酸结合蛋白(I-FABP)以及D-乳酸的变化,探讨CPB对患者肠黏膜屏障功能的影响。
1 对象与方法
1.1 研究对象 经沈阳军区总医院伦理委员会和患者知情同意,选择2010年7月—10月收治的20例ASAⅡ或Ⅲ级心瓣膜置换术的患者,男9例,女11例,年龄40~65岁,平均(54.14±5.16)岁,体质量50~75 kg,平均(58.86±6.57)kg。患者术前均无肠道缺血疾病、严重高血压[血压<160/110 mm Hg(1 mm Hg=0.133 kPa)]、严重贫血、肝肾功能不全、内分泌及神经系统疾患。排除术前有感染症状、凝血机制障碍、左室功能受损(射血分数<0.50)者。二尖瓣置换术5例,主动脉瓣置换术6例,二尖瓣和主动脉瓣双瓣置换术9例。
1.2 麻醉方法 入室后接Datex.Ohmeda多功能监护仪(GE公司,美国),并行桡动脉穿刺置管,持续监测有创动脉、心电图(ECG)、心率(HR)、脉搏氧饱和度(SpO2)、平均动脉压(MAP)。开放外周静脉,依次缓慢静脉注射舒芬太尼0.8 μg/kg、依托咪酯 0.2 mg/kg、哌库溴铵 0.1 mg/kg、咪达唑仑0.1 mg/kg行麻醉诱导,经口气管内插管,连接Hayer麻醉机(德国)行机械通气,吸氧体积分数0.70,维持呼气末二氧化碳分压(PETCO2)30~40 mm Hg。行右颈内静脉置管监测中心静脉压(CVP)。术中持续静脉泵注丙泊酚6~8 mg·kg-1·h-1,间断静注咪达唑仑、舒芬太尼和哌库溴铵维持麻醉和肌松。手术期间酌情使用血管活性药如多巴胺、硝酸异山梨酯及利多卡因,使血流动力学稳定。
1.3 CPB方法 给予3 mg/kg肝素化后常规建立CPB,应用Jostra-20型体外循环机(德国)及Medtronic成人型膜式氧合器(美国)行非搏动性灌注,动脉端装有微栓滤过器。预充液均使用复方乳酸钠林格氏液和20%白蛋白,并加入乌司他丁、肝素、甲泼尼松龙等,并根据红细胞压积(Hct)加入少量全血或血浆。心脏停跳采用主动脉根部灌注4℃晶体高钾停跳液。体外循环采用浅低温,保持鼻咽温32℃~35℃,保持灌注流量为2.2~2.6 L·min-1·m-2维持灌注压50~80 mm Hg,CVP0~5 cm H2O(1 cm H2O=0.098 kPa),动脉血CO2分压[p(CO2)]35~45 mm Hg,Hct 0.25~0.30。CPB结束时经颈内静脉缓慢注射1∶1~1∶1.5比例鱼精蛋白中和肝素,超滤及酌情使用血管活性药物调控血流动力学,待循环稳定后停止体外循环。
1.4 重症监护病房(ICU)治疗 术毕患者入ICU,常规呼吸循环监护,继续维持机械通气,给予充分镇静和镇痛,自主呼吸恢复良好后拔除气管导管。
1.5 监测及检测指标 分别于CPB前即颈内静脉穿刺即刻(T1)、主动脉开放10 min(T2)、停CPB即刻(T3)、术后2 h(T4)、术后6 h(T5)及术后18 h(T6)6个时间点,经颈内静脉采血5 mL,Bayer865型血气分析仪(美国)进行静脉血气分析及血糖检测后,以3 500 r∕min离心10 min后,留取上清液,-70℃保存。严格按照说明书操作采用酶联免疫吸附法(ELISA)测定血浆I-FABP水平,试剂盒购自北京尚柏生物医学技术有限公司,货号EH243s;ELISA法测定血浆白细胞介素(IL)-6和IL-10水平;根据酶学分光光度计法检测血D-乳酸水平。所有测量指标均需校正,理论值=实际测定值×[术前Hct/测定时Hct],以避免血液稀释造成的误差。
1.6 统计学处理 采用SPSS13.0统计软件进行分析,计量数据以均数±标准差(±s)表示,均在正态分布检验后再做进一步分析。重复测量方差分析用于评估各时间点间差异有无统计学意义,进一步比较采用LSD-t检验。相关分析采用Pearson法。P<0.05为差异有统计学意义。
2 结果
2.1 一般资料 患者CPB及手术经过平稳,术后无手术及麻醉并发症,均痊愈出院,平均主动脉阻断时间(61.10±9.30)min,平均 CPB时间(103.00±11.36)min,平均手术时间(181.60±9.24)min。
2.2 患者血浆I-FABP和D-乳酸水平的变化 与CPB前基础值(T1)比较,T2~6血浆D-乳酸和I-FABP水平明显升高(I-FABP:P 分别为0.010、0.012、0.008、0.006、0.013;D-乳酸:P分别为0.030、0.020、0.010、0.032、0.039);术后2 h(T4)血浆D-乳酸达峰值,术后6 h(T5)血浆I-FABP水平达峰值;术后18 h血清D-乳酸和I-FABP值仍高于基础值,见表1。
Table1 Changesof I-FABPand D-lactic acid levelsduring CPB表1 围体外循环期血浆I-FABP和D-乳酸水平的变化 (n=20,±s)
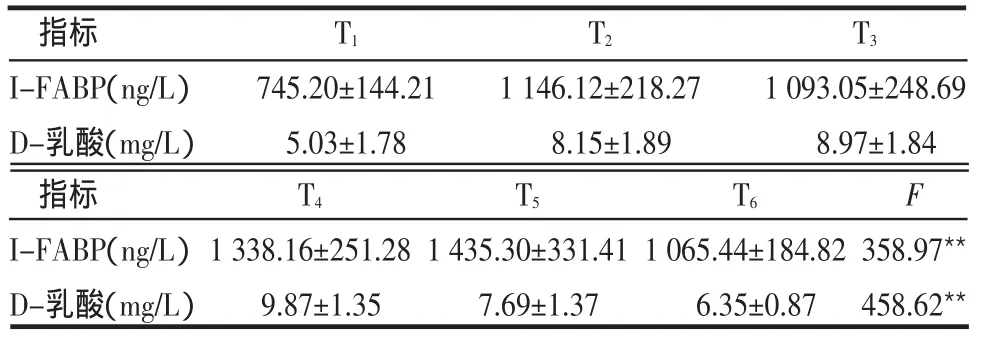
Table1 Changesof I-FABPand D-lactic acid levelsduring CPB表1 围体外循环期血浆I-FABP和D-乳酸水平的变化 (n=20,±s)
**P<0.01
?
2.3 患者血糖和乳酸浓度的变化 与CPB前基础值(T1)比较,患者血糖和乳酸浓度在T2~6各时点均明显升高(血糖:P分别为0.015、0.019、0.014、0.009、0.017;乳酸:P 分别为0.030、0.027、0.016、0.008、0.035),且均在术后6 h(T5)达到峰值,然后下降,见表2。
Table2 Changes of blood sugar and lactic acid concentrations during CPB表2 围体外循环期血糖和乳酸水平的变化(n=20,mmol/L,±s)

Table2 Changes of blood sugar and lactic acid concentrations during CPB表2 围体外循环期血糖和乳酸水平的变化(n=20,mmol/L,±s)
*P<0.05
?
2.4 患者血浆IL-6和IL-10水平的变化 与CPB前基础值(T1)比较,患者IL-6和IL-10水平在T2~6各时点均显著升高(IL-6:P 分别为0.005、0.003、0.002、0.001、0.007;IL-10:P 分别为0.003、0.002、0.001、0.001、0.005),且均在术后6 h(T5)达到峰值,然后下降,见表3。
2.5 I-FABP峰值与血糖、乳酸峰值的关系 术后6 h血浆I-FABP峰值与血糖及乳酸峰值呈正相关(r分别为0.463和0.534,均 P<0.05)。
3 讨论
CPB心脏直视手术后机械通气及镇静剂的应用掩盖了消化道并发症的早期症状和体征,故早期发现亚临床胃肠损伤比较困难。I-FABP是一种存在于对缺氧最敏感的肠绒毛上皮组织细胞胞质中特异性的低分子质量(12~15 ku)胞浆蛋白,当肠缺血早期仅有黏膜受累时,即可因肠上皮细胞完整性破坏,使I-FABP早期释放入血。I-FABP正常情况下可被快速清除(半衰期T1/2=11 min),血I-FABP增高即反映肠黏膜发生持续性损伤,是缺血早期敏感的生化指标[3-4]。Holmes等[5]研究表明,I-FABP诊断消化道并发症敏感性为100%,特异性为92%,是一个有效识别体外循环后消化道并发症的生化标志。
I-FABP在空肠、十二指肠至结肠组织水平显著不同,轻度空肠损伤与较重的结肠损伤血浆I-FABP水平可能相同,血浆I-FABP水平还不能完全衡量肠损伤的程度[6],选择特异性和敏感性指标进行联合评估是检测诊断肠损伤的有效方法[7]。人体内的D-乳酸主要是由胃肠道细菌发酵产生,而且哺乳动物不能将D-乳酸快速代谢,所有引起肠道通透性升高的因素均会导致血浆D-乳酸的升高,因此D-乳酸的增高间接反映肠道屏障中机械屏障的功能状态[8]。
本研究结果表明,转流开始后及术后各时点患者血浆I-FABP和D-乳酸均较CPB前显著升高,且D-乳酸在术后2 h达高峰,I-FABP在术后6 h达高峰,提示CPB过程中肠黏膜屏障受到缺血再灌注损伤等打击,肠黏膜屏障功能受损,肠黏膜完整性破坏,肠通透性升高,在术后2~6 h损伤最重。应激反应和应激激素引起的全身血液重新分布是造成内脏缺血重要因素[9]。理论上血糖升高是应激反应最直接的证据,可估计术中应激反应情况。乳酸是反映糖代谢、末梢循环及组织供血供氧情况的间接指标。本研究表明,围CPB期患者血糖和乳酸同步升高,在术后6 h达高峰,提示在CPB期间应激反应性高血糖及循环障碍存在。本研究表明血浆I-FABP峰值与血糖、血乳酸峰值呈正相关。体外循环期强烈的应激反应引起应激激素的过度分泌,造成肠黏膜血流再分布到其他部位和应激性高代谢、高动力循环及高消耗状态,肠黏膜氧耗量显著增加[10]。
应激反应在激活神经内分泌系统的同时动员免疫系统参与应激。本研究结果表明,患者血浆IL-6和IL-10水平在转流后即逐渐升高,且在术后6 h达峰值。值得注意的是相对于显著的肠黏膜损伤,本研究患者全身炎症反应程度比较有限,这与患者的术后转归相一致。可能与预充液中加入激素和乌司他丁等药物抑制炎性反应和机体同步抑炎因子IL-10升高有关。
综上所述,CPB使患者肠黏膜屏障功能产生一定程度的损伤,神经-内分泌-免疫系统共同参与的应激反应与肠黏膜屏障功能损伤有关。
Table3 Changesof IL-6 and IL-10 during CPB表3 围体外循环期IL-6和IL-10水平的变化(n=20,ng/L,±s)
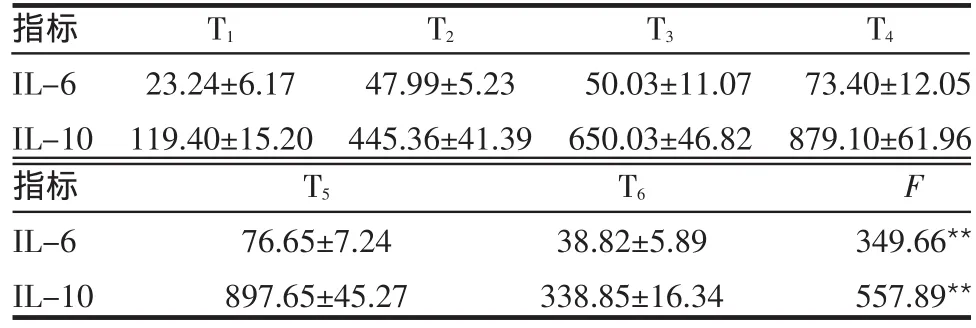
Table3 Changesof IL-6 and IL-10 during CPB表3 围体外循环期IL-6和IL-10水平的变化(n=20,ng/L,±s)
**P<0.01
IL-10897.65±45.27338.85±16.34557.89**
[1]龙村.体外循环学[M].北京:人民军医出版社,2004:720-731.
[2]Dong GH,Wang CT,Li Y,etal.Cardiopulmonary bypassinduced mi⁃crocirculatory injury of the small bowel in rats[J].World JGastroen⁃terol,2009,15(25):3166-3172.
[3]van de Poll MC,Derikx JP,Buurman WA,etal.Liver manipulation causes hepatocyte injury and precedes systemic inflammation in pa⁃tients undergoing liver resection[J].World J Surg,2007,31(10):2033-2038.
[4]Gollin G,Marks C,Marks WH.Intestinal fatty acid-binding protein in serum and urine reflects early ischemic injury to the small bowel[J].Surgery,1993,113(5):545-551.
[5]Holmes JH,Lieberman JM,Probert CB,etal.Elevated intestinal fat⁃ty acid binding protein and gastrointestinal complications following cardiopulmonary bypass:a preliminary analysis[J].J Surg Res,2001,100(2):192-196
[6]Pelsers M,Namiot Z,Kisielewski W,etal.Intestinal-type and liv⁃er-type fatty acid-binding protein in the intestine.Tissue distribution and clinical utility[J].Clinical Biochemistry,2003,36(7):529-535.
[7]Evennett NJ,Petrov MS,Mittal A,etal.Systematic review and pooled estimates for the diagnostic accuracy of serological markers for intestinal ischemia[J].World JSurg,2009,33(7):1374-1383.
[8]Poeze M,Froon AH,Greve JW,etal.D-lactate as an early marker of intestinal ischaemia after ruptured abdominal aortic aneurysm re⁃pair[J].Br JSurg,1998,85(9):1221-1224.
[9]沈戈.应激反应应激激素和内脏缺血在SIRS和MODS中的作用[J].中国危重病急救医学,1999,11(8):501-503.
[10]Tao W,Zwischenberger JB,Nguyen TT,etal.Gut mucosal ischemia during normothermic cardiopulmonary bypass results from blood flow redistribution and increased oxygen demand[J].J Thorac Car⁃diovasc Surg,1995,110(3):819-828.
