冷凝集和红细胞碎片对血液分析仪测定干扰案例报道
2012-11-19蒋浩琴徐黎明
蒋浩琴, 徐黎明, 吕 元
(复旦大学附属华山医院检验医学科,上海,200040)
智能化一体化程度越来越高的全自动血液分析仪和相应流水线已逐渐代替了传统三分类血液分析仪,本科室使用是日本Sysmex公司的2台XE-2100和1台SP1000i组成的1条HST-1流水线,根据国际实验血液学学会(ISLH)[1]推荐的41条复检规则并结合本科室实际患者人群的特点,制定并设置了适合本科室的血片复检规则,因为血液分析仪检测结果在有些疾病、药物或检验前因素影响下,可能会给出干扰结果,如不经过分析和处理直接报告给临床,就会对临床疾病诊治带来问题,甚至导致一些医疗纠纷。通过对以下2例患者异常结果的分析,我们将如何发现和处理冷凝集和红细胞(RBC)碎片的情况报道如下。
材料和方法
一、病例情况

图1 孵育前(室温22℃)

图2 孵育后(37℃)
1.病例一 冷凝集现象的发现:患者徐某,女性,65岁,尿呈酱油色,巩膜黄染1月入院,入院后做一系列常规检查,包括血细胞分析等,室温下XE-2100血液分析仪上检测结果如图1,红细胞平均血红蛋白(MCH)37.5 pg和红细胞平均血红蛋白浓度(MCHC)377 g/L均异常增高,仪器提示标本有干扰、RBC大小不一和贫血。取标本肉眼观察可见管壁有细小颗粒附着,涂片镜检发现,RBC有凝集现象(解释:当时未拍下镜下图片)。将标本在37℃水浴箱内孵育15 min左右,再上机检测,检测结果如图2,见表1。
与临床取得联系,报告中注明标本在室温下有凝集现象,37℃凝集消除,即存在RBC冷凝集现象[2]。临床上进一步做了抗人球蛋白试验(强阳性),加热37℃ Ham's试验、糖水试验(-);骨髓象:幼红细胞增生象,粒系比例减少,且成熟障碍,部分伴退行性变;总胆红素41.6μmol/L,结合胆红素9.0μmol/L,转铁蛋白2.04g/L,铁蛋白284.00μg/L,淋巴细胞 CD55+98.77%,CD59 99.91%,粒细胞 CD55+99.77%,CD59 99.90%,RBCCD55+99.17%,CD59 99.76%。入院前网织 RBC(Ret)12.5%;尿检:隐血(BID)2+,蛋白(Pro)1+,胆红素(BIL)1+;增生性贫血。临床诊断:自身免疫性溶血性贫血。(解释:因本院早已取消冷凝集素试验,因此无冷凝集素试验结果)
2.病例二 RBC碎片的发现:患者吴某,女,29岁,多形红斑药疹入院,面部双下肢水肿明显,入院后无诱因多次抽搐,检查发现,血钾(K+)2.4 mmol/L,血钙(Ca2+)1.67 mmol/L,尿蛋白(Pro)2+,血尿素氮(BUN)25.6 mmol/L,血肌酐(Cr)399 mmol/L,校正后血液WBC17.34×109/L(仪器 WBC 18.90×109/L,镜检有核红细胞 9个/100个 WBC),RBC 2.55× 1012/L,HGB 52 g/L,HCT 15.0%,MCH 20.4 pg,MCV 58.8 fL,MCHC347 g/L,手工 PLT计数64×109/L(仪器PLT 753×109/L,因 RBC碎片干扰所致);仪器Flag信号提示 RBC大小不一、小 RBC、贫血、PLT聚集和PLT分布异常,见图3。RBC、PLT直方图分别见图4、图5。血涂片镜检可见大量RBC碎片(解释:当时未拍下镜下图片)。考虑患者外周血大量RBC碎片,存在微血管病性溶血性贫血,PLT减少,神经精神系统异常,发热,严重肾功能损害,凝血功能正常,PLT和HGB进行性下降,经多科会诊后,诊断为血栓性PLT减少性紫癜-溶血性尿毒症综合征(TTP-HUS)[2][解释:经查看《血液病诊断及疗效标准》(第3版),血栓性 PLT减少性紫癜(TTP)/溶血尿毒症综合征(HUS)实为一综合征,TTP/HUS,其主要表现为微血管血栓所致的多系统损害,典型的临床表现有三联征(PLT减少、微血管病性溶血性贫血、神经精神系统异常)或五联征(三联征加上发热、肾功能障碍)]。其实验室检查具有一定的特征性,PLT显著减少,贫血,Ret增多,间接胆红素增高,外周血涂片可见RBC碎片,血清乳酸脱氢酶可达极高水平,肝肾功能异常,凝血功能正常。本病例符合五联征及大部分实验室检查,还是符合临床诊断的。

表1 徐某血常规标本在室温(22℃)和水浴(37℃)后检测结果比较
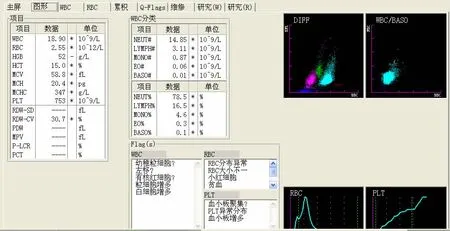
图3 吴某血细胞分析结果及直方图

图4 RBC直方图,出现双峰RBC

图5 PLT直方图,出现PLT分布异常
结 果
一、冷凝集
引起RBC假性降低及MCHC假性升高和HCT假性降低,而HGB不受影响。除了本例自身免疫性溶血性贫血外,冷凝集在系统性红斑狼疮[3]、支原体肺炎等其他病例中也可能存在。
二、RBC碎片
引起RBC假性降低,HCT降低,影响MCHC和MCV值,并引起PLT计数假性增高。病例二及时发现和纠正了RBC碎片对检测结果的干扰,对本例的临床诊断提供了有力的证据。
讨 论
血液分析仪能检测单独的RBC或2~3个聚集的RBC,而大的RBC聚集则不能被血液分析仪发现,使RBC检测结果假性降低,并引起MCHC假性升高和HCT假性降低。MCV、MCHC对个体来说相对恒定,MCHC是保证RBC参数准确性最好的参数。因此,在日常检测中,除了观察到镜下RBC有凝集现象,仪器检测出高MCV和MCHC>360 g/L通常也是仪器受冷凝集影响的特征,就像本例一中MCV和MCHC异常增高,但并不能就此诊断为冷凝集,需将标本加热到37℃左右,若异常现象消失,而4℃放置1~2 h后,异常情况再现,就有助于作出诊断[4]。若上述RBC参数检测数据出现异常,但血片中相应RBC异常特征并未出现,则提示仪器状态可能有问题、血液标本本身存在干扰或其他因素导致RBC参数的假性结果。
因RBC破坏较多产生大量RBC碎片,部分RBC碎片被血液分析仪误计数为PLT,就像本例二中出现了双峰RBC直方图和PLT分布异常图(见图4),导致RBC计数假性降低、PLT计数假性增高。因此在实际工作中,除了通过血片观察外,我们还可从以下几点判断是否溶血:仪器Flag信号提示和直方图;标本自然分层或低速离心后有无溶血;观察HCT法等。同时,应注意区分体内溶血与体外溶血,体内溶血者血细胞计数数据有效;轻度溶血者部分数据有效,可在报告评语中注明;严重体外溶血标本,需重新采集。
我们在日常血细胞分析中不能忽视RBC及其参数等异常降低或升高的情况,很多病例都可能导致这些参数的异常,除上述报道的冷凝集、RBC碎片病例外,影响RBC的因素还有脂血、冷球蛋白[5]、高 WBC 计数(>100×109/L)或体外溶血等[4]。对这些参数的仔细解读既能提高检验人员对异常结果的分析能力,又能与临床增进沟通和了解,为保证检验结果的质量奠定坚实的基础。
[1]Barnes PW,McFadden SL,Machin SJ,etal.The international consensus group for hematology review:suggested criteria for action following automated CBC and WBCdifferential analysis[J].Lab Hematol,2005,11(2):83-90.
[2]Forzley BR,Clark WF.TTP/HUS and prognosis:the syndrome and the disease(s)[J].Kidney Int Suppl,2009,112:S59-S61.
[3]Srinivasan N,Oswal A,Garg S,etal.Cold agglutinin induced hemolysis in a newly diagnosed systemic lupus erythematosus[J].Am J Med Sci,2010,339(3):270-273.
[4]Zandecki M,Genevieve F,Gerard J,etal.Spurious counts and spurious results on haematology analysers:a review.Part Ⅱ:white blood cells,red blood cells,haemoglobin,red cell indices and reticulocytes[J].Int J Lab Hematol,2007,29(1):21-41.
[5]Infanti L,Spengeler V,Hoffmann T,etal.Correction of spurious blood cell counts in a patient with cryoglobulinemia reversed by the use of citrateanticoagulated blood [J].Schweiz Med Wochenschr,1998,128(42):1608-1610.
