新生儿败血症病原菌及其药物敏感试验分析
2012-11-10卢燕
卢燕 芦 惠
杭州市第一人民医院,浙江杭州 310006
新生儿败血症病原菌及其药物敏感试验分析
卢燕 芦 惠
杭州市第一人民医院,浙江杭州 310006
目的了解杭州地区新生儿败血症病原菌的分布及药物敏感性,以指导临床合理应用抗生素。 方法 回顾性分析2009年1月~2011年5月我院新生儿病房临床诊断新生儿败血症97例,共分离出病原菌97株。 结果97株细菌中其中G+菌86株(88.7%),G-菌9株(9.2%),真菌2株(2.1%)。 主要致病菌为表皮葡萄球菌49例(50.5%),其次是溶血葡萄球菌7例(7.2%);G-菌中大肠埃希菌占首位。G+菌对庆大霉素、莫西沙星、利福平、万古霉素敏感度较好;G-菌中大肠埃希菌对哌拉西林/舒巴坦、头孢西丁、万古霉素、亚胺培南/西司他丁敏感度较好。 结论 新生儿败血症主要病原菌为革兰阳性菌,葡萄球菌尤其是凝固酶阴性葡萄球菌是其重要致病菌。
败血症;新生儿;病原学;药敏试验
新生儿败血症是新生儿期严重的感染性疾病,是造成新生儿死亡的主要原因之一。新生儿败血症病原菌随着时间和地域的不同而有所不同。国内新生儿败血症的病原菌多年以来一直以金黄色葡萄球菌最多,其次为大肠埃希菌。近年来国内文献报道,条件致病菌如凝固酶阴性葡萄球菌感染有所增加。因此了解各地区各家医院新生儿病房中常见的致病菌及药敏情况对指导抗生素的合理用药非常重要。现回顾分析我院近一年多来新生儿败血症致病菌及药敏实验结果,以期对临床诊治提供借鉴。
1 资料与方法
1.1 一般资料
2009年1月~2011年5月我院新生儿病房共收治经临床及血培养证实的97例败血症患儿。其中,男50例,女47例;胎龄<37周 26例;37~42周 71例;出生体重<2 500 g 16例;2 500~3 999 g 75例;≥4 000 g 6例;发病日龄≤7 d 57例,>7 d 40例。 临床表现:羊水早破25例;皮肤黄染64例,其中合并ABO溶血病15例;咳嗽气促22例;呕吐腹胀4例;腹泻7例;脐部分泌物伴脐轮红肿25例;皮肤红斑皮疹23例;眼部分泌物8例;口腔黏膜白斑4例;体温不升4例;发热3例;反应差拒乳5例。
1.2 诊断标准
参照2003年全国新生儿感染暨危重病学术研讨会上制订的《新生儿败血症诊疗方案》[1]。确诊:具有临床表现并符合下列任一条:①血培养或无菌体腔内培养出致病菌;②如果血培养出条件致病菌,则必须与另次血、或无菌体腔内、或导管头培养出同种细菌。临床诊断:具有临床表现且具备以下任一条:①非特异性检查≥2项;②血标本病原菌抗原或DNA检测阳性。
1.3 方法
1.3.1 细菌学检查 入院后应用抗生素前严格消毒下采血1~2 mL注入树脂儿童血培养瓶并立即送细菌室培养。全部病例均采用BACTEC 9240全自动血培养系统,血培养瓶为美国B-D公司生产,BACTEC为专用含树脂小儿增菌培养瓶。可疑阳性菌进一步做血琼脂平板培养分离菌株,采用VITEK-AMS全自动微生物鉴定系统鉴定菌种(法国生物梅里埃公司产品)。采用纸片扩散(K-B)法作抗生素敏感试验。
1.3.2 细菌鉴定 产超广谱β-内酰胺酶(ESBLS)的检测,应用美国国家临床实验室标准委员会(2009年CLSI K-B法)推荐的标准纸片扩散法进行筛选和确证试验。药物敏感试验采用K-B法进行判读,K-B纸片由英国OXOID公司提供。质控每周测定一次,均控制在CLSI要求范围内。
2 结果
2.1 病原菌分布
97例血培养阳性患儿中7例培养出两种细菌,1例培养出三种细菌,89例培养出单一细菌。其中 G+菌 86株(88.7%),G-菌 9株(9.2%);真菌 2株(2.1%)。见表 1。主要致病菌包括表皮葡萄球菌49株 (50.5%),溶血葡萄球菌7株(7.2%),人葡萄球菌 6株(6.2%),大肠埃希菌 4株(4.1%),金黄色葡萄球菌4株(4.1%),沃氏葡萄球菌3株(3.1%),缓症链球菌3株(3.1%),模仿葡萄球菌3株(3.1%),屎肠球菌3株(3.1%)。其中凝固酶阴性葡萄球菌75株;耐甲氧西林凝固酶阴性葡萄球菌60株。
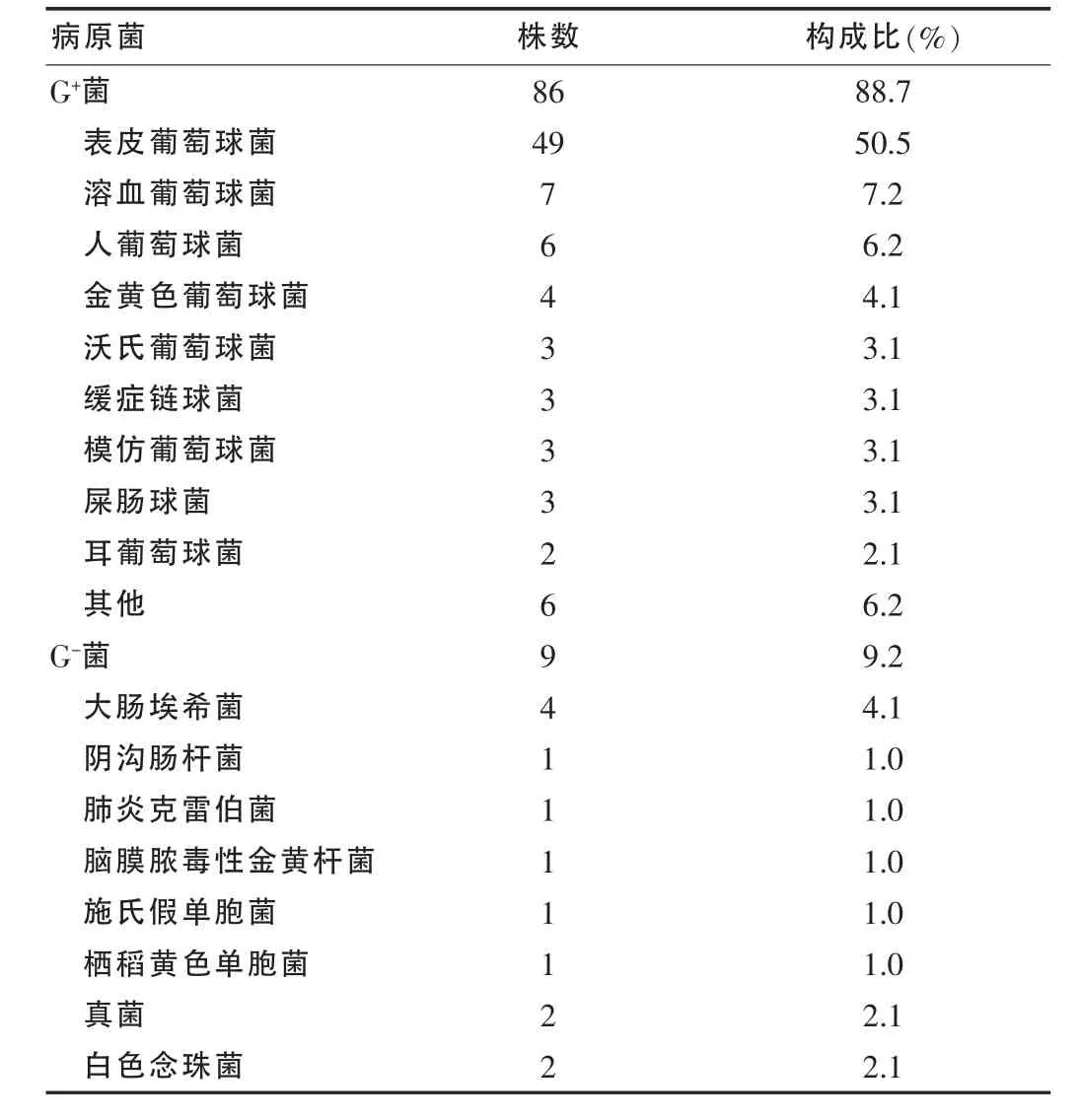
表1 97例新生儿败血症病原菌分析
2.2 主要病原菌的药敏试验结果
通过药敏试验分析显示,排在前五位的主要致病菌对青霉素、苯唑西林、红霉素的敏感度普遍较低,敏感度均<50%;头孢唑林、头孢西丁对表皮葡萄球菌敏感度分别为55.6%和57.1%,处于中间水平;主要革兰阳性菌对庆大霉素、莫西沙星、利福平、万古霉素敏感度较好;革兰阴性菌中的大肠埃希菌对哌拉西林/舒巴坦、头孢西丁、万古霉素、亚胺培南/西司他丁敏感度较好,均达到100%。2例真菌对两性霉素B、氟康唑等抗真菌药物均敏感。见表2。
3 讨论
新生儿败血症是新生儿期细菌侵入血液循环并在其中生长繁殖,产生毒素所造成的全身性感染。临床表现无特异性,可表现呼吸暂停、呼吸窘迫、发热或体温不升、喂养不耐受、腹胀、黄疸、循环欠佳和反应差等[2]。病死率高可达10%~50%,且存活者有相当一部分发生后遗症,所以应该高度重视。
国内报道新生儿败血症的病原菌以革兰阳性菌为主,葡萄球菌是其重要致病菌。台湾报道新生儿败血症中革兰阳性菌占(65.1%),其次是革兰阴性菌(25.3%)和真菌(9.6%)。 革兰阳性菌中,凝固酶阴性葡萄球最高,达51.5%;其次是金黄色葡萄球菌和肠球菌属细菌[3]。凝固酶阴性葡萄球菌已成为新生儿血液感染的第一位病原菌。表皮葡萄球菌上升到第一位,耐甲氧西林凝固酶阴性葡萄球菌有多重耐药趋势[4]。在新生儿监护病房一项回顾性研究发现:凝固酶阴性葡萄球菌、肠杆菌和非溶血性链球菌是血培养的常见细菌[5]。本文97例阳性标本中表皮葡萄球菌和溶血葡萄球菌分别占56.8%和6.3%,凝固酶阴性葡萄球菌占75株,提示葡萄球菌,尤其是凝固酶阴性葡萄球菌是新生儿败血症的主要病原菌。

表2 主要病原菌药敏试验结果(%)
真菌性败血症是一种高死亡率的疾病。随着新生儿救治技术的进步,存活早产儿的体重和胎龄越来越低,真菌性败血症的发生率呈现明显增高趋势。西班牙通过多中心临床研究发现在新生儿重症监护室病房最常见的真菌感染是白色念珠菌,常见的危险因素包括之前使用抗生素和皮质类固醇类免疫抑制剂、中央静脉置管、手术、早产、全肠外营养、机械通气和血液透析、中性粒细胞减少症。大多数念珠菌对抗真菌药物敏感[6]。本组2例真菌性败血症患儿均为早产儿,血培养确诊为白色念珠菌,住院时间较长,通过积极抗真菌治疗均治愈出院。早期诊断和治疗对改善真菌性败血症预后有重要意义。
印度的一项回顾性流行病学调查显示在早发型新生儿败血症中,革兰阳性菌对红霉素敏感率为42.9%,环丙沙星为47.6%,氨基糖苷类大于50%;革兰阴性菌对阿米卡星敏感度为74.5%,其次是氨基糖苷类,环丙沙星和头孢噻肟。氨苄青霉素的敏感性非常低,只有8.4%[7]。本研究显示主要革兰阳性菌对庆大霉素、莫西沙星、利福平、万古霉素敏感度较好而对青霉素的敏感度较低,表皮葡萄球菌和溶血葡萄球菌对青霉素的药敏结果分别为16.4%和14.3%,提示葡萄球菌对青霉素耐药率普遍较高。在革兰阴性菌中大肠埃希菌占首位,对哌拉西林/舒巴坦、头孢西丁、万古霉素、亚胺培南敏感度较好而对青霉素和红霉素普遍耐药,与报道结果基本一致。本组结果共发现有60株耐甲氧西林凝固酶阴性葡萄球菌。耐甲氧西林凝固酶阴性葡萄球菌有多重耐药趋势。一项英国和爱尔兰研究报道1 448株金黄色葡萄球菌和1 214株凝固酶阴性葡萄球菌中耐甲氧西林金黄色葡萄球菌占42%,耐甲氧西林凝固酶阴性葡萄球菌菌株占67%,这些菌株多数报道对氨基糖苷类、大环内酯类、喹诺酮类和四环素类药物耐药[8]。
由于临床对抗生素使用的情况不同,细菌耐药性变异不同地区、不同医院的报道有一定差别,但其检出率和多重耐药性呈增加趋势,应该引起临床高度重视[5,9-10]。
本组结果提示新生儿败血症的病原菌以革兰阳性菌为主,葡萄球菌尤其是凝固酶阴性葡萄球菌是其重要致病菌。临床上细菌培养结果一般在24~72 h才能得到,临床医师应根据经验选择抗生素,一旦药敏结果出来,则应尽量选择敏感抗生素,避免抗生素的广泛性耐药。
[1]中华医学会儿科学分会新生儿组.新生儿败血症诊疗方案[J].中华儿科杂志,2003,41(12):897-899.
[2]刘志伟,唐征,丁艳,等.新生儿早发型与晚发型败血症临床特征[J].临床儿科杂志,2011,29(5):446-449.
[3]Ho TS,Wang SM,Wu YH,et al.Long-term characteristics of healthcare-associated infections in a neonatal intensive care unit[J].J Microbiol Immunol Infect,2010,43(5):407-415.
[4]张申,沈波,王春新.新生儿凝固酶阴性葡萄球菌败血症病原菌分布及耐药性分析[J].临床儿科杂志,2009,27(11):1061-1063.
[5]Shrestha S,Adhikari N,Rai BK,et al.Antibiotic resistance pattern of bacterial isolates in neonatal care unit[J].J Nepal Med Assoc,2010,50(180):277-281.
[6]Pemán J,Cantón E,Linares-Sicilia MJ,et al.Epidemiology and antifungal susceptibility of bloodstream fungal isolates in pediatric patients:a Spanish multicenter prospective survey [J].J Clin Microbiol,2011,49(12):4158-4163.
[7]Bhat YR,Lewis LE.Bacterial isolates of early-onset neonatal sepsis and their antibiotic susceptibility pattern between 1998 and 2004:an audit from a center in India[J].Ital J Pediatr,2011,37:32.
[8]Hope R,Livermore DM,Brick G,et al.Non-susceptibility trends among staphylococci from bacteraemias in the UK and Ireland,2001-06 [J].J Antimicrob Chemother,2008,62(Suppl 2):65-74.
[9]毕绮丽,唐栩.我院围手术期患者抗菌药物应用调查分析[J].现代医院,2006,6(11):51-52.
[10]曾峰,潘桂常,林雅,等.内科ICU和呼吸科病房临床分离菌的变迁及耐药性监测[J].现代医院,2008,8(11):10-13.
Analysis of neonatal sepsis pathogens and their drug sensitivity test
LU Yan LU Hui
The First People's Hospital of Hangzhou City,Zhejiang Province,Hangzhou 310006,China
Objective To understand the distribution and drug sensitivity of neonatal sepsis pathogens in Hangzhou area in order to guide the rational clinical application of antibiotics.Methods A total of 97 patients diagnosed with neonatal sepsis in the neonatal ward of our hospital from January 2009 to May 2011 were analyzed retrospectively.A total of 97 strains of pathogens were separated.Results Of the 97 strains of pathogens,86 strains(88.7%)were G+bacteria,9 strains(9.2%)were G-bacteria and 2 strains(2.1%)were fungi.The main pathogen was staphylococcus epidermidis,found in 49 patients(50.5%),and followed by staphylococcus haemolyticus,found in 7 patients(7.2%).Escherichia coli accounted for the majority of G-bacteria.G+bacteria were sensitive to Gentamicin,Moxifloxacin,Rifampicin and Vancomycin;Escherichia coli of G-bacteria were sensitive to Piperacillin/Sulbactam,Cefoxitin,Vancomycin and Imipenem/Cilastatin.Conclusion The main pathogens of neonatal sepsis are Gram-positive bacteria,of which staphylococcus,especially coagulase-negative staphylococci is the important pathogen.
Sepsis;Neonatal;Rtiology;Susceptibility testing
R722.131
A
1673-7210(2012)08(b)-0093-03
卢燕(1982.4-),女,浙江建德人,硕士,住院医师。
芦惠(1966-),女,山东潍坊人,主任医师,副教授,博士;研究方向:新生儿疾病。
2012-03-16 本文编辑:谷俊英)
