腰硬联合麻醉无痛分娩的临床观察及护理
2012-10-15张敏
张 敏
山东省泰安市中心医院,山东 泰安 271000
分娩是一个自然的过程,而分娩时剧烈疼痛常给产妇带来巨大的痛苦,在分娩过程中,子宫强烈收缩,胎儿头部下降压迫盆底以及宫颈扩张等均可引起疼痛,加之初产妇本身的紧张、焦虑等都会使产妇交感神经兴奋,促使更多的儿茶酚胺类物质产生,进一步加剧分娩过程的疼痛,进而导致子宫血管收缩和宫缩抑制,从而使自然分娩失败。产妇们希望能自然分娩,但却难以承受分娩带来的巨大痛苦,而无痛分娩的应用和推广在很大程度上解决第一产程产痛的问题。因此,我科自2010年5月~2011年2月对自愿实行无痛分娩的140例初产妇,实行腰硬联合麻醉无痛分娩,经过系统的临床观察比较,细心地护理收到良好的效果,现报道如下。
1 资料与方法
1.1 临床资料 选择2010年5月~2011年2月在我院产房分娩的单胎头位280例初产妇,无重要脏器病变及严重产科并发症,胎儿情况正常,无椎管内麻醉等禁忌证;观察组140例采用腰硬联合麻醉进行分娩镇痛。对照组140例不用任何镇痛方式。两组产妇年龄,体重指数、身高、孕周、羊水量、估计胎儿大小 (胎儿体重的估算方法为子宫长度 (cm) ×腹围 (cm) +200[1])无差异性,具有可比性。
1.2 方法 对照组140例未行分娩镇痛,进行常规的心理护理、产程观察及助产接生。观察组140例在宫口开大3~4cm进入活跃期时排空大小便,取L2-3间隙为穿刺点行硬膜外腔穿刺,确定在硬外腔,用特细腰麻针刺入蛛网膜下腔,见脑脊液回流,并置管3cm。注入0.1%罗哌卡因0.5ug/ml与舒芬太尼混合液10ml,观察5min,若有麻醉效果且无异常现象后,连接镇痛泵 (药液配制0.08%罗哌卡因与0.4ug/ml舒芬太尼混合液100ml),背景剂量1ml,单次追加6ml,锁定时间15min,并根据产妇需要,自控给药。以后以维持量 (5~7)mL/h的速度持续硬膜外输入,直到宫口开全,然后停止给药。产妇离开产房前,才能拔出硬膜外导管,且产妇全产程常规吸氧,监测血压、脉博、血氧饱和度。产程中如合并有胎儿胎位异常,宫内窘迫,产程延长或滞产而无法纠正时行剖宫产并继续进行硬膜外麻醉。
1.3 疼痛评定标准 疼痛制定标准按 WHO标准及临床表现对产妇疼痛评估分4级。0级:无痛,安静合作;1级:轻微疼痛,可耐受能合作;2级:中度疼痛,能耐受不合作,叫嚷不安,难耐受呻吟不断,合作欠佳;3级:重度疼痛。
1.4 观察指标 临床镇痛效果、产程时间、分娩方式 (剖宫产及低位产钳助产)、产后出血例数、排尿例数及新生儿窒息例数等。
1.5 统计学处理 采用SPSS16.0统计软件处理,计量资料以均值±标准差 (±s)表示,采用t检验,计数资料采用χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 产程比较 观察组与对照组比较,第一产程明显缩短,有统计学差异(P<0.05),两组在第二、三产程无统计学差异,见表1。
2.2 镇痛效果的比较 观察组镇痛有效率为99.3%,镇痛效果非常好;而对照组镇痛有效率为21.4%,两者比较存在显著性差异 (P<0.01),见表2。
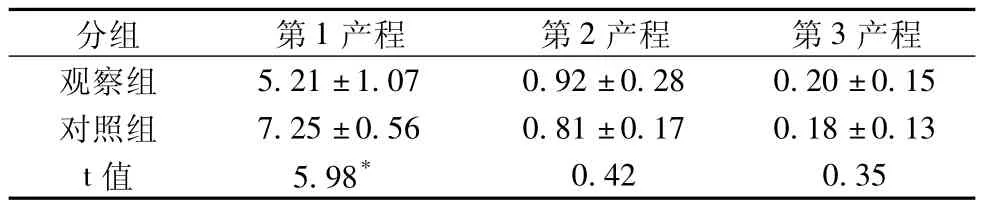
表1 两组孕妇产程情况比较 (,h)
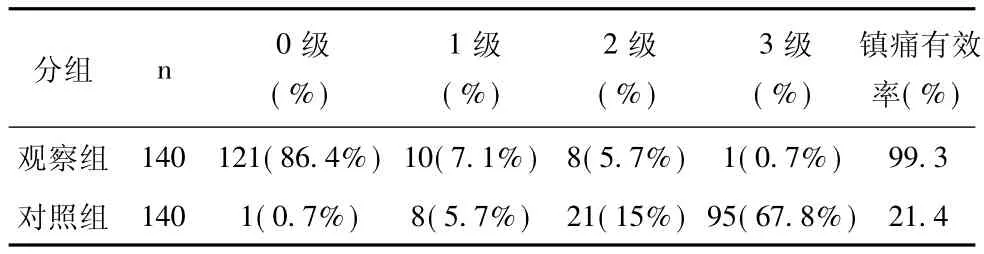
表2 两组孕妇分娩镇痛效果比较 (n,%)
2.3 两组分娩方式及产后结局的比较 两组分娩方式及产后结局比较差异无统计学意义 (P>0.05),见表3。

表3 两组分娩方式及产后结局的比较 (n,%)
3 讨论
3.1 分娩现状 决定分娩的因素是产力、产道、胎儿及孕妇的精神心理因素。许多产妇因惧怕产痛,难以耐受漫长的产程而要求剖宫产,使剖宫产率越来越高。据世卫组织公布的一份调查报告显示,中国在2007年10月~2008年5月,孕妇剖宫产率高达46%,仅次于墨西哥的50%。而世卫组织对剖宫产率设置的警戒线是15%。调查显示,在北京、上海、广州、深圳、杭州等大城市,剖宫产率甚至高达60%至80%[10]。为了消除产妇生理上的痛苦及心理的恐慌,鼓励产妇阴道分娩,医务工作者开始采用无痛分娩以降低难产率及新生儿窒息率。分娩镇痛的特殊性应选用对孕妇和胎儿无害、不影响产力、给药方便、作用迅速可靠、避免运动神经阻滞、孕妇清醒可参与分娩过程的药物。
3.2 腰硬联合麻醉无痛分娩是近年来临床上新兴有效的分娩方式。产妇出现规律宫缩后,采用舒芬太尼及罗哌卡因经硬膜外及蛛网膜下腔镇痛,因罗哌卡因是长效酰胺类局麻药,相对于利多卡因等麻醉药物,中枢系统及心血管系统副作用较小,作用更为持久,而且最为重要的是罗哌卡因感觉-运动阻滞分离程度较高[8],在痛觉阻滞时,对宫缩的强度及节律等无明显的影响,有利于正常产程的维持;舒芬太尼脂溶性极高,能够在小剂量时通过血脑屏障,通过激动μ受体发挥中枢性镇痛作用[9],缩短第一产程,且对产妇的第二、三产程时间及产后排尿时间无明显影响,说明除能减轻疼痛外,对于分娩子宫的生理机能基本无干扰作用。因此,罗哌卡因和舒芬太尼两药联合应用,具有协同作用[2],一方面可以产生良好的镇痛效果,另一方面又不影响平滑肌的收缩[3]。
对比两组资料发现,采用全产程无痛分娩的产妇分娩过程中的剖宫产、低位产钳助产同对照组比较无明显差异,说明采用全产程无痛分娩技术对于产妇的分娩方式无明显的影响。分娩后新生儿窒息的例数也无明显差异,说明无痛分娩对于产妇、胎儿具有较高的安全行。
3.3 护理
3.3.1 心理护理 无痛分娩让家属及产妇最担心的是,这些麻醉药物会不会对胎儿及产妇的身体健康有影响[5],并且要求实施无痛分娩的产妇均为初产妇,其对即将到来的分娩既惧怕又兴奋,产妇常常敏感、特别易怒。表现出对周围不熟悉的人和环境特别厌烦,对医生又特别依赖,需要有经验的助产士全程陪护,与麻醉师、产科医师互相配合共同协助产妇完成无痛分娩全过程。因此,我们应该给产妇创造一个安静、温馨的分娩环境,以此来安抚产妇减少恐惧紧张。麻醉前麻醉医生详细讲解无痛分娩的原理、使用药物的安全性、注意事项及腰穿时的不适。助产士应以热情、亲切的态度和产妇交谈、耐心的讲解正常分娩的有关知识,如何正确的运用腹压等。对孕产妇采用积极心理护理,不仅可以消除产妇的不良情绪,调整应激系统,而且还可以减少分娩时的恐惧和产后的疲倦,激发产妇自身潜力和耐受力,提高产妇的应对能力[6,7]。使产妇顺利通过分娩期。
3.3.2 产程的观察和护理 观察组产妇进入产房后用胎心监护仪一直监护到分娩,告知孕妇将要进行的每一项检查,治疗的目的和必要性,产程中如何实施硬膜外分娩镇痛及产后可能产生的疼痛、疼痛出现的时间及持续时间,让孕妇有充分的思想准备,增加自信心。加强产妇生命体症的监护连接监护仪密切观察产妇血压、呼吸、脉搏、血氧的变化,发现问题及时解决,及时给予吸氧、左侧卧位、加快输液速度等处理措施。严密观察子宫收缩情况,若宫缩变弱时视情况而定,可适当短时关闭镇痛泵,必要时报告医生,给予人工破静滴、催产素加强宫缩,促进产程进展。进入第二产程时关闭镇痛泵,并指导产妇正确运用腹压,以缩短第二产程的延长和降低难产的发生率。胎儿娩出后,行会阴切口缝合术时重新开放镇痛泵,追加药物,产后2h拔管。产程中如合并有胎儿胎位异常,宫内窘迫,产程延长或滞产而无法纠正行剖宫产者继续进行硬膜外麻醉。产后4-6h内尽可能予以适量的高能量半流食,保证产妇的体力支持和恢复;并以卧床休息为主,以减少体位性低血压的发生;6h后可逐渐增加各种营养丰富的饮食,根据情况适当下床活动。对照组产妇自然分娩产程中没有采用任何镇痛措施,常规处理同观察组。
3.4 无痛分娩的前景展望 无痛分娩是由美国西北敦堡大学的胡灵群教授倡导发起的,并在发达国家得到推广应用,在欧美一些国家有80%左右的孕妇应用无痛分娩,而在我国,有些地方还没开展,即使在使用率比较高的地方,也只占自然分娩产妇的一小部分。希望在不久的将来,我国的产妇也能享用无痛分娩,同样也能减少分娩所带给产妇的各种不适。
[1]乐杰,评估胎儿健康的技术.妇产科学第6版.人民卫生出版社2005.10:55-59.
[2]张渺,杨惠霞,李海燕,等.蛛网膜下腔阻滞加硬膜外阻滞与单纯硬膜外阻滞对产程进展影响的分析[J].中华妇产科杂志,2005.40(6):365-368.
[3]田淑芬.罗哌卡因用于分娩镇痛34例临床分析[J].中华现代妇产科学杂志,2006,3(10):928.
[4]尚荻.158例无痛分娩效果评价[J].中国当代医药,2010,l7(8):156-157.
[5]薛淑清.张玉花无痛分娩的观察与护理.中国中医药远程教育2011,01(1):191-194.
[6]赖珍霞.高龄初产妇临产前负性心理分析及心理干预模式研究[J].现代护理,2008,14(6):763-764.
[7]张秀云.初产妇分娩过程中实施心理干预的效果观察[J].护理学杂志,2001,18(11):11-12.
[8]朱含芳,方军,王理仁.罗哌卡因的药理特性和临床应用[J].中华现代外科学杂志,2005,2(5):435-437.
[9]冯雅珍,马海春,孙瑛,等.低浓度罗哌卡因在无痛分娩中对产程的临床观察[J].中国妇幼保健,2009,24(30):4318-4319.
[10]李小毛,段涛,杨慧霞.剖宫产热点问题解读[M].北京:人民军医出版社,2008:322-323.
[11]幸福花.剖宫产率升高原因分析[J].医学信息 (上旬刊),2010,23(8):2903-2904.
