第23例:临床表现头痛、视物不清、血肌酐升高、咯血
2012-09-13康琳方理刚张抒扬方全
康琳 方理刚 张抒扬 方全
·疑难病例分析·
第23例:临床表现头痛、视物不清、血肌酐升高、咯血
康琳 方理刚 张抒扬 方全
恶性高血压;继发性;原发性
患者男性,23岁。因“头痛13 d,右眼视物不清、血肌酐升高3 d,咯血1 d”于2012年2月20日就诊于我院门诊。患者于2012年2月7日少量饮酒后出现间断头痛,为枕部胀痛,夜间为重,持续2~3 h症状减轻。伴恶心、呕吐,无心悸、面色苍白、大汗、软瘫、肌肉震颤、抽搐。未诊治。2月17日头痛明显加重,伴右眼视物不清、咳嗽、活动后喘息、四肢无力,夜间可平卧入睡,夜尿2~3次,夜间尿量大于白天。无发热、胸痛,无水肿、少尿及肉眼血尿。就诊于当地医院查血压:260/160 mm Hg,血肌酐:128μmol/L(40~103),血钾: 2.8 mmol/L,头颅CT未见异常。给予乌拉地尔静脉滴注降压;口服氯化钾0.5 g,3次/d;螺内酯20 mg,1次/d等治疗。2月20日患者因出现痰中带血、咯血就诊于我院。患者自发病以来,无口腔溃疡、皮疹、脱发、光过敏、关节痛及雷诺现象。既往史:患者2008年体检血压正常。个人史:吸烟7年,8~10支/d。家族史:父亲48岁,患高血压2年。
分析患者为青年男性,以饮酒后突发头痛为首发症状,体检发现血压明显升高,血压控制不佳,后出现视物不清、咯血。头颅CT排除了脑卒中,血肌酐升高提示肾功能受损。因血压升高伴低钾血症,当地医生首诊考虑原发性醛固酮增多症,给予醛固酮拮抗剂及补钾等治疗,但螺内酯20 mg不足以控制血压。我院接诊后需明确血压控制情况及靶器官损害程度,是否仍存在低钾血症。
门诊查体:体质指数(BMI):28.7 kg/m2,血压:200/140 mm Hg(右上肢),200/138mm Hg(左上肢)。双肺清,未闻及干湿啰音。心律齐,心率75次/min,未闻及杂音及奔马律。腹部未闻及血管杂音,四肢脉搏对称,双下肢无水肿。辅助检查:血常规:白细胞12.64×109/L,中性77.4%,血红蛋白138 g/L,血小板222×109/L;尿常规:蛋白0.15 g/L,红细胞阴性。血肌酐:147μmol/L(59~104),尿素氮:9.55 mmol/L (1.07~7.14),血钾:4.5 mmol/L,血脂:三酰甘油5.37 mmol/L,低密度脂蛋白胆固醇3.63 mmol/L,高密度脂蛋白胆固醇1.34 mmol/L;血沉78 mm/第1小时。血气分析:pH 7.479,PCO235.5 mm Hg,PO289.9 mm Hg,HCO-326.1 mmol/L,BE 3.2 mmol/L。心电图:左心室肥厚。超声心动图:左心房增大(前后径50 mm),左心室明显肥厚(室间隔及左心室后壁17 mm),左心室射血分数(LVEF):66%(图1)。眼底:高血压视网膜病变Ⅳ期。
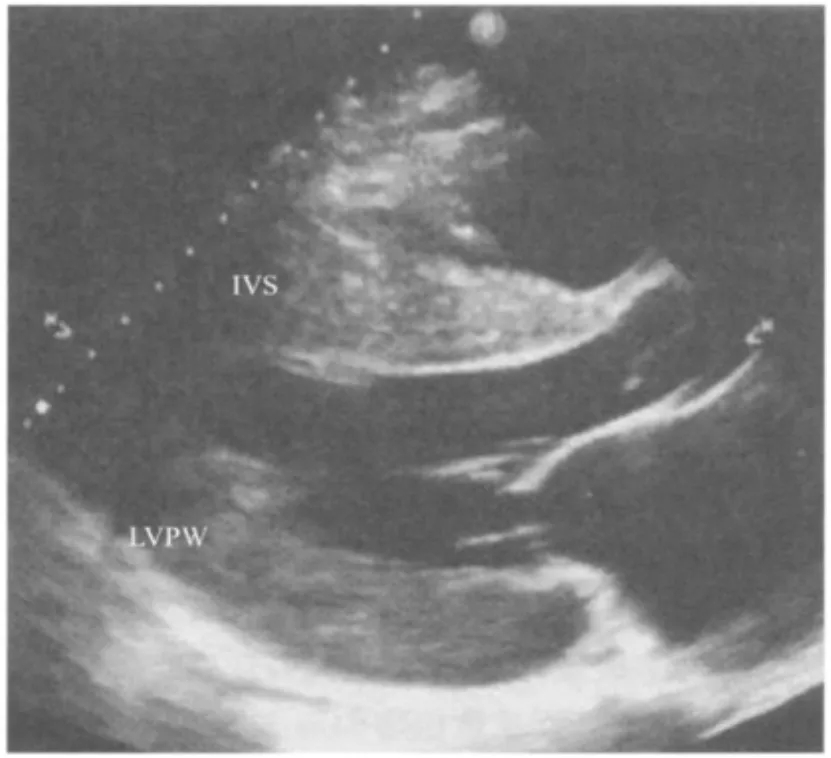
图1 超声心动图示左心房增大,左心室明显肥厚
分析患者血压急剧升高,舒张压超过130 mm Hg,有蛋白尿、血肌酐升高等肾损害表现,眼底为高血压视网膜病变Ⅳ期,考虑恶性高血压诊断明确,为高血压急症(hypertensive emergencies)[1]。心电图除外了急性心肌梗死并发症,左心室明显肥厚表明患者高血压可能长期存在而未被发现,亦可能为某些病因引起的心肌病变,如原发性醛固酮增多症或嗜铬细胞瘤等,需进一步证实。因恶性高血压进展迅速,如不给予及时积极治疗,常常发生急性左心衰竭、脑卒中及肾衰竭,它们是患者死亡最常见的原因。患者年龄轻、起病急、血压严重升高,伴有视力下降、咯血、血肌酐升高、左心室肥厚等眼、肺、肾、心多脏器受累表现,需迅速有效控制血压,可应用静脉降压药物如硝普钠、硝酸甘油、尼卡地平或乌拉地尔等,但降压不宜过快过低。血压控制后,需口服降压药物,或继续应用静脉降压药物以维持疗效。因患者存在内分泌性高血压的可能,因此治疗选择上尽可能暂不应用可能会影响肾素-血管紧张素-醛固酮系统(RAAS)激素水平测定的药物如血管紧张素转换酶抑制剂(ACEI)/血管紧张素Ⅱ受体拮抗剂(ARB)、β受体阻滞剂、醛固酮拮抗剂及利尿剂。对未明确是否有明显肾动脉狭窄的患者,初始亦不宜选用ACEI/ARB类药物。
给予患者钙离子拮抗剂(非洛地平5 mg,2次/d)和α受体阻滞剂(哌唑嗪2 mg,3次/d)治疗,患者头痛、咯血症状明显减轻,血压控制在180/120 mm Hg,故将非洛地平加量至10 mg,2次/d。2012年2月28日收入我院住院治疗。
分析尽管应用口服降压药后患者的血压得到一定的控制,但患者未能及时去急诊就诊,未能接受静脉用药使血压在几小时内降至安全水平,这是此患者治疗上的欠缺。无论是原发或继发性高血压都有可能进展为恶性高血压,其中1%~5%的原发性高血压可发展为恶性高血压。肾动脉狭窄、急性肾小球肾炎、嗜铬细胞瘤、库欣综合征、药物等引起的继发性高血压常可发生恶性高血压。针对此患者,需首先除外继发性高血压:(1)内分泌性高血压:患者年轻,有严重高血压、低血钾、代谢性碱中毒,需明确有无原发性醛固酮增多症或嗜铬细胞瘤,但患者无库欣综合征体征。(2)肾血管性高血压:患者年轻、血压不易控制、曾出现低钾血症,需考虑是否存在肾动脉狭窄,包括肾动脉纤维肌性发育不良(FMD)、大动脉炎等,但体征上腹部未闻及血管杂音,需进一步超声检查明确。(3)结缔组织病:患者有多系统受累表现,炎性指标血沉明显增快,对于年轻患者需考虑是否存在大动脉炎或肺肾综合征,未闻及血管杂音及四肢脉搏对称不支持大动脉炎。(4)肾实质性高血压:患者有蛋白尿,血肌酐升高,存在肾实质性疾病如肾小球肾炎或肾间质性疾病可能,但患者蛋白尿轻微,无血尿,无贫血,且如此高的血压在一般肾小球肾炎或肾间质性疾病中不多见。(5)睡眠呼吸暂停综合征:患者体型肥胖,是本病的好发人群,如长期睡眠低氧可引起继发性高血压,但患者无类似病史,可基本除外。(6)药物诱发的高血压:可能引起血压升高的药物有甘草、类固醇、非甾体抗炎药、可卡因、安非他明、促红细胞生成素和环孢素等。患者无上述药物服用史,因此药物性因素可基本除外。
入院后检查:尿常规:比重1.009,蛋白0.15 g/L,红细胞阴性;24 h尿蛋白1.34 g(0~0.2 g)。尿蛋白电泳:肾小球性蛋白86.2%,肾小管性蛋白13.8%;停用补钾药物后复查血钠138 mmol/L,血钾4.6 mmol/L。血清免疫固定电泳(IFE)+蛋白电泳阴性,免疫球蛋白+补体阴性,抗核抗体(ANA)、抗双链DNA(抗ds-DNA)、盐水可提取性核抗原的抗体(抗ENA)、抗中性粒细胞胞浆抗体(ANCA)阴性,抗肾小球基底膜抗体(GBM)阴性,复查血沉:25 mm/第1小时;高敏C反应蛋白(hsCRP):1.84 mg/L。激素水平测定:24 h尿去甲肾上腺素(NE)、肾上腺素(E)、多巴胺(DA)正常;血肾素(立位):3.29 ng·ml-1·h-1(0.93~6.56),血管紧张素Ⅱ升高:311.77 ng/L(25.3~145.3),醛固酮升高:30.56 ng/dl(6.5~29.6);24 h尿游离皮质醇(UFC):60.42μg (12.3~103.5);血促肾上腺皮质激素(ACTH)升高:51.8 ng/L(0~46);血总皮质醇升高:36.39μg/dl(4.0~22.3);超声:双肾大小正常,皮质厚度正常;双肾上腺未见异常,双肾动脉主干及双肾内动脉阻力稍高,未见明确狭窄;双肾静脉未见明显异常。CT薄层扫描提示右肾上腺钙化影。肾穿刺活检病理(图2):免疫荧光:12个肾小球,全阴性;光镜:肾小球系膜细胞轻度增生,少量肾小球节段性硬化,肾小管间质损害不重,偏急性,小动脉内膜水肿,小叶间动脉黏液水肿,未见典型洋葱皮样改变。

图2 肾穿刺病理PSM染色示少量肾小球节段性硬化,小动脉内膜水肿(×400)
分析醛固酮水平轻微增高而肾素不降低,因此不支持原发性醛固酮增多症,醛固酮水平轻微增高可能为肾损害继发所致,尿儿茶酚胺不高,影像学检查肾上腺无肿物,不支持嗜铬细胞瘤。从现有检查结果分析无典型内分泌性高血压表现。肾脏超声、CT和肾血管超声除外了肾血管性和一些肾性疾病,如多囊肾等。肺部病变考虑为肺泡出血,可由恶性高血压所致。免疫指标全部阴性,基本可除外系统性血管炎等自身免疫性疾病。因此,患者诊断考虑为原发性高血压,恶性高血压肾损害。肾脏病理为恶性肾小动脉硬化症。患者心肌肥厚明显、左心房扩大,且有早发高血压家族史,考虑患者高血压病史可能较长,未被及时发现。
患者发病初期低钾血症可能为饮酒后呕吐所致。除外了内分泌性高血压及肾血管狭窄后,为进一步积极控制血压,需调整降压方案,予联合用药治疗。因患者存在明确RAAS系统激活,可给予RAAS阻断剂,初始可给予短效ACEI类药物(卡托普利),以便调整剂量,保证肾灌注,监测肾功能无进行性恶化后可转换为长效ACEI类药物。
患者加用福辛普利,剂量逐渐增至10 mg,2次/d后监测血压150~160/80~90 mm Hg,又加用美托洛尔缓释片47.5 mg,1次/d;氢氯噻嗪25 mg,1次/d降压治疗。2012年3月9日出院时哌唑嗪减为1 mg,3次/d,监测血压120~130/70~85 mm Hg,复查血肌酐:119μmol/L(59~104),血尿素:6.16 mmol/L,血钾:4.9 mmol/L。随访5个月,患者降压药物已逐渐减量并调整为非洛地平10 mg,2次/d,福辛普利10 mg,2次/d,美托洛尔缓释片47.5 mg,1次/d,监测血压110~130/70~80 mm Hg,复查肾功能血肌酐: 115.7μmol/L(59~104),血尿素:9.2 mmol/L,血钾: 4.56 mmol/L。复查超声心动图左心室肥厚减轻。
分析部分恶性高血压所致的恶性肾小动脉硬化症患者经过及时的诊断和合理治疗,肾功能可好转或稳定,但此类患者的肾功能恢复相对较慢。患者在出院后5个月时血肌酐仍轻度升高,表明患者的肾损害可能已为慢性。高血压和肾脏损害互为因果,提高慢性肾损害患者的血压达标率,可使患者获益,改善肾脏功能,降低心血管疾病终点事件。对有蛋白尿的非透析患者血压目标为≤130/80 mm Hg。研究表明收缩压降低2~15 mm Hg、16~20 mm Hg、>20 mm Hg可分别使肾功能衰竭事件显著减少35%、40%和60%。
本例提示对于恶性高血压的年轻患者,应在积极控制血压,减少靶器官损害的同时,积极寻找或排除继发性因素,此类患者常存在RAAS激活,在密切观察下,应用包括RAAS阻断药物的联合降压治疗,常能减少肾损害进展,保护肾功能。
[1]Writing group of 2010 Chinese guidelines for the management of
hypertension.2010 Chinese guidelines for the management of
hypertension.Chin J Hypertens,2011,19:701-743.(in Chinese)
中国高血压防治指南修订委员会.中国高血压防治指南2010.中华高血压杂志,2011,19,701-743.
Case 23:Headache,blurred vision,increased serum creatinine and hemoptysis
KANG Lin,FANG Li-gang,ZHANG Shu-yang,FANG Quan.Department of Cardiology,Peking Union Medical College Hospital,Peking Union Medical College,Chinese Academy of Medical Sciences,Beijing 100730,China
FANG Li-gang,Email:fanglgpumch@ sina.com
Malignant hypertension;Primary; Secondary
2012-07-16)
(本文编辑:谭潇)
10.3969/j.issn.1007-5410.2012.04.018
100730中国医学科学院北京协和医学院北京协和医院心内科
方理刚,电子信箱:fanglgpumch@sina.com