极低和超低出生体质量儿医院感染的十年变迁
2012-09-06吴本清黄进洁陈霆
吴 俊,吴本清,黄进洁,罗 亮,陈霆
随着新生儿重症监护病房 (neonatal intensive care unit,NICU)的建立及围产医学技术的进步,我国危重新生儿尤其是极低出生体质量儿 (very low birth weight infant,VLBWI)/超低出生体质量儿 (extremely low birth weight infant,ELBWI)抢救成功率明显提高,而医院感染是导致VLBWI和ELBWI患病率和病死率增加的重要危险因素,其感染的防治已成为新生儿急救中亟须加强的问题[1]。为有效控制和减少医院感染的发生,本研究对我院NICU 2001年1月—2010年12月住院的VLBWI和ELBWI进行回顾性分析,探讨医院感染的发病率、感染疾病和病原菌的变迁,现报道如下。
1 资料与方法
1.1 一般资料 2001年1月—2010年12月在我院NICU住院的12 864例新生儿中VLBWI和ELBWI共654例,占5.08%。其中男356例,女298例,胎龄27~35周,平均 (30.3±2.4)周,体质量680~1 480 g,平均 (1 233±174)g。
1.2 研究方法 对654例VLBWI和ELBWI病例进行回顾性分析。将发生医院感染的VLBWI和ELBWI按时间分为两组进行对比分析研究,第一组为2001年1月—2005年12月,第二组为2006年1月—2010年12月。医院感染诊断标准按卫生部2001年颁布的《医院感染诊断标准 (试行)》[2]。
1.3 统计学方法 采用SPSS 13.0软件进行统计分析,计量资料以 (±s)表示,采用t检验,计数资料采用χ2检验,以P<0.05为差异有统计学意义。
2 结果
2.1 一般情况 2001年1月—2010年12月在我院NICU住院的654例VLBWI和ELBWI中发生医院感染162例,感染率为24.77%。其中第一组235例VLBWI和ELBWI,发生医院感染53例,感染率为22.55%;第二组419例 VLBWI和 ELBWI,发生医院感染109例,感染率为26.01%,两者间差异无统计学意义 (χ2=0.968,P>0.05)。两组VLBWI和ELBWI的构成比、胎龄、出生体质量、住院时间等一般情况间差异均无统计学意义 (P>0.05)。具体见表1。
2.2 VLBWI和ELBWI医院感染疾病构成比变化情况2001—2010年VLBWI和ELBWI医院感染疾病均以肺炎为主,前后五年比较所占比例有所下降,但两者间差异无统计学意义(P>0.05);败血症的构成比由22.6%增加至38.5%,两者间差异有统计学意义 (P<0.05)。具体见表2。
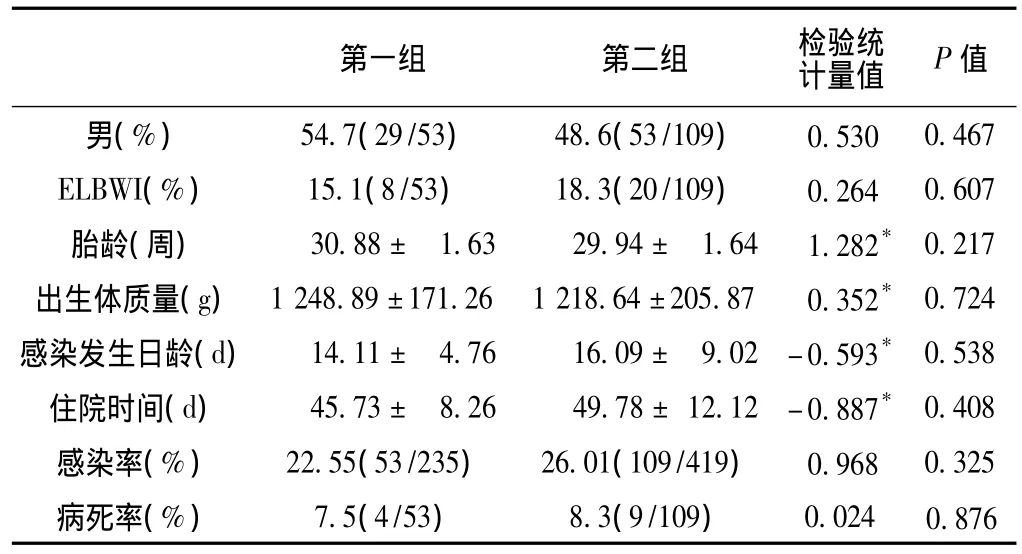
表1 两组VLBWI和ELBWI医院感染一般情况比较Table1 Comparison of general condition between two groups of VLBWI and ELBWI with nosocomial infection
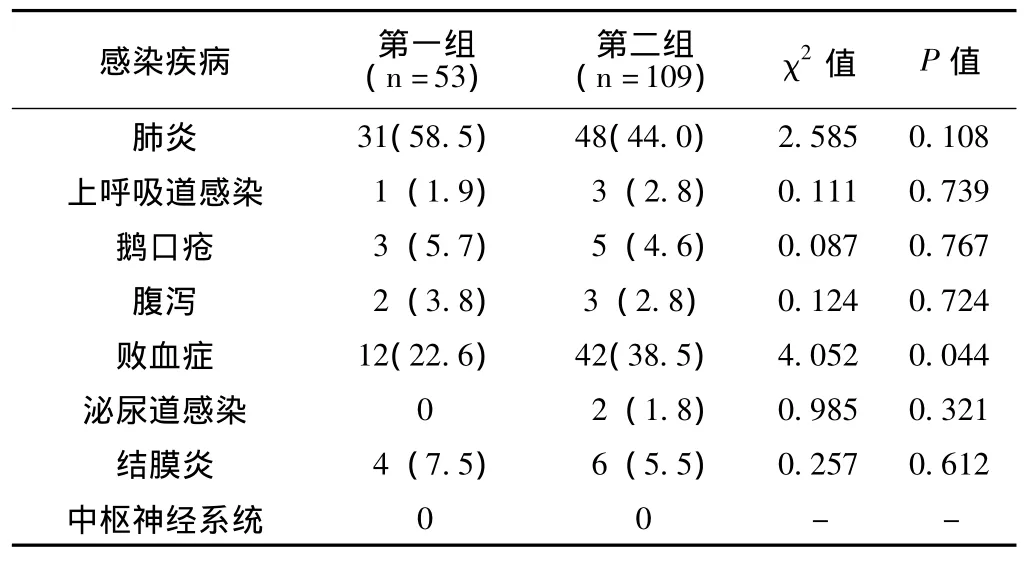
表2 两组VLBWI和ELBWI医院感染疾病构成比变化情况〔n(%)〕Table2 Disease constituent ratio changes between two groups of VLBWI and ELBWI with nosocomial infection
2.3 VLBWI和ELBWI医院感染病原菌构成比变化情况 第一组53例VLBWI和ELBWI发生医院感染,检出病原菌31株,第二组109例VLBWI和ELBWI发生医院感染,检出病原菌73株。两组病原菌均以革兰阴性菌为主,前后五年构成比显示革兰阳性菌和真菌呈上升趋势,大肠埃希菌比例下降,凝固酶阴性葡萄球菌 (CONS)明显上升,差异有统计学意义(P<0.05)。具体见表3。

表3 两组VLBWI和ELBWI医院感染病原菌构成比变化情况〔n(%)〕Table3 Pathogens constituent ratio changes between two groups of VLBWI and ELBWI with nosocomial infection
3 讨论
近年来随着围产技术的进步,更多的小胎龄、极低和超低出生体质量的新生儿在出生后能得以存活。但因为这些特殊患者群具有机体各系统发育尚未成熟,尤其是免疫薄弱,以及皮肤和胃肠道黏膜屏障薄弱的这些内因,同时又具有需要长时间的住院治疗和救治过程中各种侵入性的检查操作、抗生素的应用、静脉营养等特殊的各种生命支持手段这些外因,近年来NICU的医院感染呈现上升趋势。国内报道VLBWI医院感染的发病率为26.1%~35.4%[3-4],本研究VLBWI和ELBWI的医院感染发病率为24.77%,前后五年两组VLBWI和ELBWI的医院感染发病率分别为22.55%和26.01%,有上升趋势,但两者间差异无统计学意义 (P>0.05)。提示随着VLBWI和ELBWI存活人数的增加,VLBWI和ELBWI入院构成比迅速增加,其比例由前五年的4.58%(235/5 128)升高至后五年的5.42%(419/7 736),差异间有统计学意义 (χ2=4.440,P<0.05),但通过对医院感染的认识逐渐加强,采取医院感染的控制措施,医院感染发病率并未随之增加。
2001—2010年我院VLBWI和ELBWI医院感染疾病前后五年比较肺炎所占比例有所下降,败血症的构成比明显增加,差异有统计学意义 (P<0.05),但仍以肺炎为主要感染类型。国外文献报道,NICU中医院感染部位以血液为主,其占医院感染的比例可达45.0%~71.0%,而肺炎在医院感染中的比例<10.0%[5-6]。这是由于发达国家 NICU内 VLBWI和 ELBWI所占比例高,使用动静脉插管的患儿较多,其所致的导管相关性血流感染发生率较高。
VLBWI和ELBWI出生后常合并呼吸系统疾病,大量侵袭性操作如气管插管肺泡表面活性物质替代治疗、机械通气、频繁吸痰、留置胃管等易破坏呼吸道黏膜屏障,增加带入病原菌的机会。机械通气是医院感染密切的危险因素,是导致呼吸机相关肺炎 (ventilator associated pneumonia,VAP)的直接原因,有报道显示每增加1例机械通气患儿,医院感染增加0.21例[7];通气时间每增加1 d,发生 VAP的危险性增加1%~3%[8]。我院医院感染肺炎比例下降,可能与我院NICU早期及时运用肺表面活性物质和经鼻持续气道正压通气 (nCPAP)而减少经气管插管机械通气,从而减少VAP的发生有关。德国的监测系统报道经气管插管机械通气发生VAP为2.7例次/1 000机械通气日,而nCPAP辅助通气发生VAP为1.0例次/1 000 nCPAP日[9]。国内有学者提出对28~32周的VLBWI生后30 min内预防性应用nCPAP,减少新生儿呼吸窘迫综合征(RDS)的发生率和程度,可明显降低VLBWI的机械通气率,并减少外源性肺表面活性物质的应用[10]。此观点还有待多中心研究进一步证实。医院感染败血症常见于NICU中心静脉插管的新生儿,特别是出生体质量 (BW) <1 000 g的ELBWI、应用全肠道外营养和机械通气的患儿[11]。近五年我院NICU医院感染败血症有所增加,原因是我院收治小胎龄、VLBWI和ELBWI明显增加以及对于VLBWI和ELBWI广泛应用经外周中心静脉置管技术有关。中心静脉置管是早产儿医院感染败血症的一个显著危险因素[12]。国外报道新生儿院内获得性的血行感染38%与中心静脉导管有关,VLBWI血流感染的发生率为6.5例次/1 000住院日,中心静脉置管为11.1例次/1 000置管日[9]。因此在应用中心静脉置管时,严格无菌操作非常重要,并需每日评估患儿是否需要继续使用中心静脉导管,应尽可能减少中心静脉导管留置时间,当肠内营养达到100 ml·kg-1·d-1时,可考虑拔除中心静脉导管。
2001—2005年我院VLBWI和ELBWI医院感染病原菌居前3位的是大肠埃希菌、金黄色葡萄球菌、肺炎克雷伯杆菌和铜绿假单胞菌;2006—2010年居前3位的是肺炎克雷伯杆菌、CONS、近平滑念珠菌。两组病原菌均以革兰阴性菌为主,但前后五年病原菌构成比显示革兰阴性菌比例下降,向革兰阳性菌变迁。近五年的病原菌菌种增加了枯草芽孢杆菌和脑膜脓毒性黄杆菌。大肠埃希菌由2001—2005年的第一位病原菌下降为2006—2010年的第五位,肺炎克雷伯杆菌已代替大肠埃希菌成为第一位的医院感染致病菌,并且以产超广谱β-内酰胺酶 (ESBLs)为主。ESBLs是革兰阴性杆菌对β-内酰胺类抗生素耐药的主要作用机制,ESBLs的质粒常常携带着对其他抗生素耐药的基因,呈多重耐药性[13]。根据美国临床实验室标准化委员会 (NCCLS)标准,只要认为是产ESBLs菌,不管药敏结果显示耐药还是敏感,应尽量避免单用头孢菌素类抗生素治疗。目前碳青霉烯类是治疗产ESBLs菌株感染的临床首选药物。金黄色葡萄球菌构成比下降,CONS呈现明显上升趋势,从 2001—2005年的 9.7%上升到 2006—2010年的27.4%,差异有统计学意义 (P<0.05),为院内感染革兰阳性菌中增幅最快的菌种,在2006年时CONS在美国已上升到院内感染病原菌的第一位[14]。CONS毒性弱,曾被认为是污染菌,但最近的研究表明CONS有黏质等致病因子,具有较强的致病和抗药能力,产生的黏附素使其易于滞留在物体表面,尤其对一次性注射器、输液器、输血袋等光滑物体具有特殊的黏附作用。本研究中CONS均为耐甲氧西林CONS,该菌通过接合、传递、转化等方式在患者与患者、患者与医护人员之间进行传播,是目前医院感染最为重要的途径。临床上很难区分CONS的污染与感染,目前认为多次血培养为同一细菌有利于败血症的诊断,而Huang等[15]发现除脐静脉置管以外,单次与多次血培养阳性相对比诊断CONS感染并无明显区别。侵袭性真菌感染是导致早产儿死亡的主要原因[16],本研究中近五年真菌已成为医院感染的第三位病原菌,且均为深部真菌感染,其中近平滑念珠菌为真菌感染主要病原体,远高于白色念珠菌,值得关注。国内何少茹等[17]报告近两年来在NICU医院感染中真菌感染占第一位,应引起警惕。
通过比较VLBWI和ELBWI医院感染的流行病学和病原菌变化特征,重视NICU内感染性疾病的预防,对新生儿病房医院感染进行综合性监测和目标性监测,针对流行规律采取预防措施,可以更有效地防治VLBWI和ELBWI医院感染。
1 Rosemary D,Higgins MD,Carol J,et al.Executive summary of the workshop on infection in the high risk infant[J].J Perinatol,2010,30(6):379-383.
2 中华人民共和国卫生部.医院感染管理规范[S].北京:中华人民共和国卫生部,2001:28-29.
3 周伟,刘志刚,陆玲,等.极低出生体重儿医院感染的临床特点及早期诊断 [J].中华围产医学杂志,2007,10(5):305-308.
4 邢燕,崔蕴璞,韩彤妍,等.11年间极低出生体重儿医院感染的临床分析 [J].中华围产医学杂志,2011,14(1):39-44.
5 Sarvikivi E,Karki T,Lyytikainen O,et al.Repeated prevalence surveys of healthcare-associated infections in finnish neonatal intensive care units[J].J Hosp Infect,2010,76(2):156-160.
6 Couto RC,Carvalho EA,Pedrosa TM,et al.A 10-year prospective surveillance of nosocomial infections in neonatal intensive care units[J].Am J Infect Control,2007,35(3):183-189.
7 Su BH,Hsieh HY,Chiu HY,et al.Nosocomial infection in a neonatal intensive care unit:A prospective study in Taiwan [J].Am J Infect Control,2007,35(3):190-195.
8 Minei JP,Nathens AB,West M,et al.Inflammation and the Host Response to injury,a Large Scale Collaborative Project:patient oriented research core standard operating procedures for clinical care.II.Guidelines for prevention,diagnosis and treatment of ventilator associated pneumonia(VAP)in the trauma patient[J].J Trauma,2006,60(5):1106-1113.
9 Geffers C,Baerwolff S,Schwab F,et al.Incidence of healthcare-associated infections in high-risk neonates:Results from the German surveillance system for very-low-birthweight infants[J].J Hosp Infect,2008,68(3):214-221.
10 杨芳,涂芳芳,金国信,等.经鼻持续气道正压通气在28~32周早产儿呼吸窘迫综合征中的预防应用[J].中国新生儿科杂志,2009,24(5):280-283.
11 姜毅.新生儿败血症诊疗新进展 [J].中国新生儿科杂志,2010,25(2):65-72.
12 Downey L,Smith P,Benjamin D.Risk factors and prevention of late onset sepsis in premature infants [J].Early Hum Dev,2010,86(1S):7-12.
13 李耘,李家泰.ESBLs在大肠埃希菌、肺炎克雷伯菌和阴沟肠杆菌中的检出率及耐药情况比较[J].中国抗生素杂志,2005,30(3):151-158.
14 Adams-Chapman I,Stoll BJ.Neonatal infection and long-term neuro developmental outcome in the preterm infant[J].Curr Opin Infect Dis,2006,19(3):290-297.
15 Huang YC,Wang YH,Chou YH,et al.Significance of coagulasenegative staphylococci isolated from a single blood culture from neonates in intensive care [J].Annals of Tropical Paediatrics,2006,26(4):311-318.
16 Orsi GB,d'Ettorre G,Panero A,et al.Hospital-acquired infection surveillance in a neonatal intensive care unit[J].Am J Infect Control,2009,37(3):201-203.
17 何少茹,钟敏泉,农绍汉,等.NICU院内感染病原菌流行分布情况及其耐药性变迁[J].临床儿科杂志,2009,27(3):226-229.
