单纯性肥胖患者血清瘦素水平与尿微量白蛋白关系的研究
2012-07-21李颖夏天李荣
李 颖 夏 天 李 荣
肥胖是2型糖尿病、高血压以及脂质代谢紊乱等许多疾病的重要危险因素。1974年首次有报道严重肥胖会导致大量蛋白尿。此后陆续有临床研究和动物模型证实肥胖可引起肾脏损伤[1]。瘦素(LEP)是脂肪细胞分泌的一种细胞因子,但有关其是否导致蛋白尿尚有争议。本研究旨在分析单纯性肥胖患者血清瘦素水平与尿微量白蛋白的相关性,探讨瘦素对肾脏的影响。
1 对象与方法
1.1 研究对象 选取2010年1月—12月于天津爱民减肥医院就诊的肥胖患者(肥胖组)60例,符合参考文献[2],将体质量指数(BMI)≥28 kg/m2定为肥胖的诊断标准,男36例,女24例,平均年龄(27.42±5.71)岁,均排除高血压、冠心病、糖尿病、脑血管疾病、原发性肾病及除肥胖以外的其他继发性肾病;另选取同期健康体检者(对照组)40例,BMI 18.5~23.9 kg/m2,男24例,女16例,平均年龄(28.85±5.02)岁。2组性别构成(χ2=0.00)、年龄(t=1.286)差异无统计学意义(P>0.05),具有可比性。
1.2 方法 (1)一般指标测定:测定身高、体质量、腰围、臀围、收缩压、舒张压,计算BMI、腰臀比(WHR)和平均动脉压(MAP)。(2)生化指标检测:空腹血糖(FPG)测定:采用葡萄糖氧化酶法。应用TBA-120FR全自动生化分析仪,测定三酰甘油(TG)、总胆固醇(TC)。应用TBA-120FR全自动生化分析仪测定尿素氮(BUN)、肌酐(CRE)、尿酸(UA),估算法计算肌酐清除率(eGFR)=175×Scr-1.234× 年龄-0.179(男性);175×Scr-1.234×年龄-0.179×0.79(女性)。(3)血清瘦素与尿微量白蛋白检测:分别取受试者空腹肘正中静脉血4 mL,立即行3 000 r/min离心10 min,收集血清于-80℃冻存,放射免疫分析法同批测定血清瘦素,试剂购自南京建成生物工程研究所,批内和批间变异系数<10%。采血同时收集中段尿1.5 mL于-80℃冻存,放射免疫分析法同批测定尿微量白蛋白、尿肌酐,计算尿微量白蛋白/尿肌酐比值(UACR)=尿微量白蛋白(mg/L)×106/[尿肌酐(μmol/L)×113 g/mol]。
1.3 统计学处理 采用SPSS 18.0统计软件进行数据分析。正态分布的计量资料以(±s)表示,2组均数比较采用t检验。非正态分布的资料以M(P25,P75)表示,2组比较采用秩和检验。相关性分析采用Spearman秩相关,P<0.05为差异有统计学意义。
2 结果
2.1 2组一般资料比较 2组间FPG、BUN、CRE、eGFR差异无统计学意义(P>0.05)。肥胖组BMI、WHR、MAP、TG、TC、UA均高于对照组,差异有统计学意义(P<0.05),见表1。
Table 1 Comparison of clinical data and laboratory tests between two groups表1 2组临床资料及实验室检查比较 (±s)
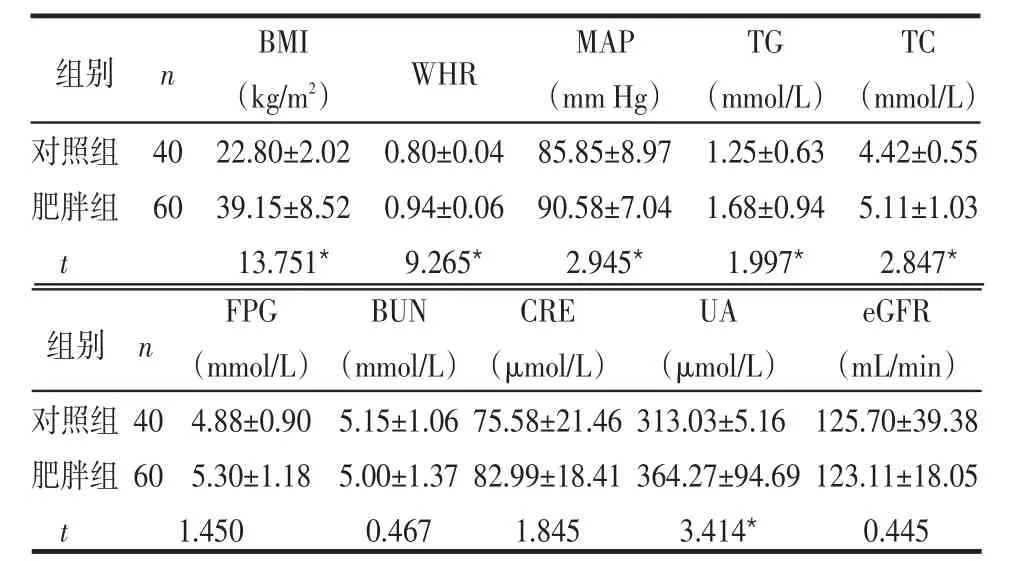
Table 1 Comparison of clinical data and laboratory tests between two groups表1 2组临床资料及实验室检查比较 (±s)
*P<0.05;1 mm Hg=0.133 kPa
对照组肥胖组t 40 60 BMI(kg/m2)22.80±2.02 39.15±8.52 13.751*0.80±0.04 0.94±0.06 9.265*MAP(mm Hg)85.85±8.97 90.58±7.04 2.945*TG(mmol/L)1.25±0.63 1.68±0.94 1.997*TC(mmol/L)4.42±0.55 5.11±1.03 2.847*FPG(mmol/L)4.88±0.90 5.30±1.18 1.450 BUN(mmol/L)5.15±1.06 5.00±1.37 0.467 CRE(μmol/L)75.58±21.46 82.99±18.41 1.845 UA(μmol/L)313.03±5.16 364.27±94.69 3.414*eGFR(mL/min)125.70±39.38 123.11±18.05 0.445对照组肥胖组t 40 60组别 n组别 n WHR
2.2 2组血清LEP水平及UACR的比较 对照组和肥胖组血清 LEP 分别为 3.57(1.33,5.01)和 11.42(9.00,15.67)μg/L,UACR分别为 4.94(0.60,9.94)和7.95(3.68,18.28)mg/g,2组血清LEP(Z=6.434)及UACR(Z=2.238)差异有统计学意义(P<0.05)。2.3 肥胖组血清LEP水平与BMI、WHR、FPG、eGFR及UACR的相关性 血清LEP水平与BMI、WHR及FPG均呈正相关(rs分别为 0.650、0.617及0.345,P<0.05或P<0.01);与eGFR呈负相关(rs=-0.374,P<0.05),与UACR无相关性(rs=-0.146,P>0.05)。
3 讨论
瘦素是脂肪组织分泌的细胞因子,属脂源性内分泌多肽激素[3],由167个氨基酸组成,在分泌入血的过程中,N末端的21个氨基酸信号肽被去除,形成活性瘦素,含146个氨基酸,分子质量为16 ku,调节着脂肪组织的代谢。瘦素需要与分布于中枢及外周的受体结合才能发挥其正常的生物学作用。其与受体结合可以发挥抑制食欲、增加能量代谢、促进脂肪消耗等多种生物学效应。瘦素受体主要表达于下丘脑,通过Janus激酶-信号转导与转录激活子途径进行信号转导,作用于摄食及饱感中枢发挥中枢效应,也在胰岛β细胞、肝脏、肺脏、心脏、肾脏、脂肪等组织中表达,能促进外周去甲肾上腺素的释放,增加能量的消耗[4]。病理状态下瘦素具有促进胰岛素抵抗和炎症反应的作用,可引起心血管等多个脏器和代谢功能的损害。已有研究表明,瘦素与肥胖、高血压、胰岛素抵抗及脂类代谢异常等存在相互联系[5]。对肾脏的损伤亦有研究证实[6],但瘦素是否直接导致白蛋白尿尚存在争议。本研究结果显示,单纯性肥胖患者血清瘦素水平明显增加,与血糖升高呈正相关,尽管单纯性肥胖患者尿微量白蛋白增加,但与血清瘦素水平无相关性,与Hayakawa等[7]的结论相似。
瘦素可以直接影响肾脏的结构和功能,由于其受体在肾脏大量表达,瘦素可引起肾小球内皮细胞损伤和Ⅳ型胶原蛋白的沉积[8]。研究表明,瘦素可刺激培育的肾小球上皮细胞增殖,增加转化生长因子β1 mRNA及其受体的表达,导致肾小球硬化、肾小管间质纤维化及肾功能减退[6]。瘦素也可以间接地影响肾脏,通过增加交感神经兴奋性及肾脏保钠作用导致高血压;并且通过激活Th1细胞而增强内皮细胞氧化应激从而诱发微炎症状态,这种作用也可以促进动脉粥样硬化。瘦素引起肾脏损伤的潜在机制最终可导致肾小球滤过率降低,但早期并不一定严重破坏肾小球的足细胞和基底膜这些主要滤过屏障而直接导致蛋白尿。本研究显示,肥胖患者血清瘦素水平与估算法计算的肌酐清除率呈负相关,证实了瘦素可引起肾脏损伤,但与尿蛋白无相关性。由此笔者得到重要启示,存在高瘦素血症而未发生蛋白尿的肥胖患者已有肾脏损伤,临床上需要积极防治。
单纯性肥胖致蛋白尿的机制是复杂的,一般认为与肾小球的高压力、高灌注、高滤过、氧化应激、炎症反应,其他脂肪细胞因子(脂联素等)的作用,肾内交感神经及肾素-血管紧张素系统(RASS)的不适当激活,高胰岛素血症及胰岛素抵抗、脂代谢紊乱、高盐摄入和肾小管钠处理的改变以及肥胖本身导致肾脏结构改变有关[9]。本研究为观察肥胖与肾脏损伤的关系,选择患者时排除了糖尿病、严重高血压和心脑血管疾病者。然而,临床上肥胖患者仍普遍表现出多种代谢的紊乱,这可能也是加重肾脏损伤的重要因素。综上所述,肥胖导致的肾脏损伤的发病机制是复杂的,但有肥胖家族史的患者是否存在基因表达的改变尚有待进一步深入研究。
[1]Chen HM,Li SJ,Chen HP,et al.Obesity-related glomerulopathy in China:a case series of 90 patients[J].Am J Kidney Dis,2008,52(1):58-65.
[2]中国肥胖问题工作组数据汇总分析协作组.我国成人体重指数和腰围对相关疾病危险因素异常的预测价值:适宜体重指数和腰围切点的研究[J].中华流行病学杂志,2002,23(1):5-10.
[3]韩燕华,苏园园,王晶晶,等.青春期多囊卵巢综合征血清瘦素水平与代谢状态的相关性研究[J].实用医学杂志,2009,(12):1980-1982.
[4]董华伟,申艳红,张雪娟.代谢综合征患者瘦素水平与肥胖及血压的关系[J].实用医学杂志,2010,26(1):78-79.
[5]邓西龙,张爱民,陈明,等.抗脂益肝汤联合二甲双胍对非酒精性脂肪肝患者胰岛素、瘦素抵抗的影响[J].实用医学杂志,2008,24(23):4040-4042.
[6]张强,武明虎.肥胖致肾损伤的作用机制[J].医学综述,2007,13(21):1609-1611.
[7] Hayakawa K,Ohashi H,Yokoyama H,et al.Adiponectin is in⁃creased and correlated with the degree of proteinuria,but plasma leptin is not changed in patients with chronic glomerulonephritis[J].Nephrology(Carlton),2009,14(3):327-331.
[8]Wolf G,Chen S,Han DC,et al.Leptin and renal disease[J].Am J Kidney Dis,2002,39(1):1-l1.
[9]刘大凤.肥胖相关性肾病的研究进展[J].华西医学,2005,20(4):799-800.
