靶控输注用于鼻内窥镜手术中控制性降压的临床研究
2012-07-04牛洪章刘潇琳王秀岩
牛洪章 刘潇琳 王秀岩
河南洛阳东方医院 洛阳 471003
鼻内窥镜手术是治疗鼻息肉、鼻窦炎等疾病的有效方法之一。2011-06—2012-06,我们将60例择期鼻内窥镜手术患者分为静吸复合麻醉及靶控输注(TCI)组。分别观察2组血流动力学、血气及血浆乳酸值浓度的变化,探讨使用TCI实施控制性降压在鼻内窥镜手术中的可行性,现报道如下。
1 对象和方法
1.1 对象 60例ASAⅠ~Ⅱ级鼻内窥镜下行双侧多组鼻窦开放手术患者,男38例,女22例;年龄21~60岁,体质量49~86 kg。随机分为A、B 2组各30例,2组均无高血压、心肺疾患、糖尿病史,凝血功能正常。
1.2 方法 2组入室后均开放静脉,先输注706代血浆500 mL,然后接复方氯化钠,输液量控制在1.6~1.8 mL/kg。局麻下行桡动脉穿刺置管测压,静脉给予东莨菪碱0.3 mg,咪达唑仑0.05 mg/kg,维库溴安0.10 mg/kg。A 组静脉给予芬太尼 3~5 μg/kg、丙泊酚1.0~1.5 mg/kg后行气管插管,吸入异氟醚维持全麻,间断给予维库溴胺维持肌松。B组通过TCI泵注丙泊酚(血浆浓度3 μg/mL)、瑞米芬太尼(血浆浓度6 ng/mL)诱导插管,在手术开始时调整丙泊酚血浆浓度至5~6 μg/mL、瑞米芬太尼降至血浆浓度2 ng/mL,将收缩压降至70~80 mmHg,保持术野在无持续吸引的情况下比较清晰即可,并维持此压力至鼻腔填塞结束。术中行机械通气,维持ETCO2在30左右,动脉血PaCO235 mmHg。
1.3 监测 所有患者分别记录麻醉前(T0)、麻醉诱导后5 min即手术开始前(T1)、手术15 min(T2)、30 min(T3)、45 min(T4)、60 min(T5)、全麻苏醒拔管后15 min(T6)患者的心率、血压,并于各点抽取动脉血测定血气、血浆乳酸值及红细胞比,记录2组的失血量、手术时间。
2 结果
2.1 血流动力学变化 2组患者的心率、血压在麻醉诱导前后、全麻苏醒后差异无统计学意义(P>0.05);A组患者的血流动力学指标在麻醉后T1~T55个时点与麻醉前、苏醒后相比,轻度降低,差异有统计学意义(P<0.05);B组患者的血压在T2~T64个时间点均明显降低,心率明显减慢,与麻醉前后,与A组对应时点相比,差异均有统计学意义(P<0.01),见表1。
表1 围手术期患者血流动力学变化 (n=30,±s)
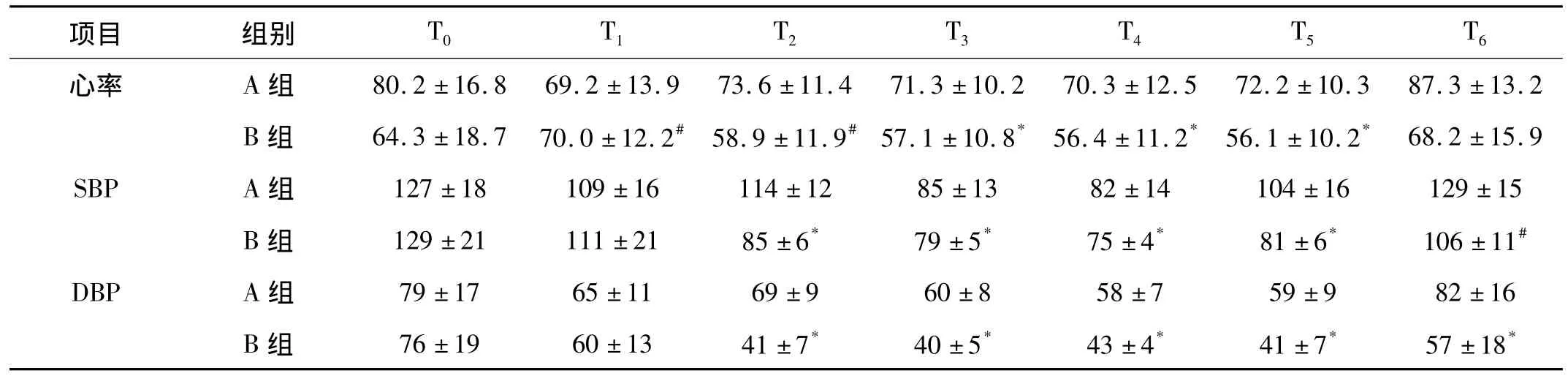
表1 围手术期患者血流动力学变化 (n=30,±s)
与 A 组相比较,*P <0.01;#P<0.05
项目 组别 T0 T1 T2 T3 T4 T5 T6心率 A 组 80.2±16.8 69.2 ±13.9 73.6 ±11.4 71.3 ±10.2 70.3 ±12.5 72.2 ±10.3 87.3 ±13.2 B 组 64.3 ±18.7 70.0 ±12.2# 58.9 ±11.9#57.1 ±10.8* 56.4 ±11.2* 56.1 ±10.2* 68.2 ±15.9 SBP A组 127±18 109±16 114±12 85±13 82±14 104±16 129±15 B组 129±21 111±21 85±6* 79±5* 75±4* 81±6* 106±11#DBP A组 79±17 65±11 69±9 60±8 58±7 59±9 82±16 B组 76±19 60±13 41±7* 40±5* 43±4* 41±7* 57±18*
2.2 血气、乳酸等参数变化 2组血气、血浆乳酸值在T0~T4、T6无显著差异性(P>0.05),见表2。B组患者的平均手术时间、术中出血量、血球压积的下降数值均低于A组,与A组相比有显著差异性(P<0.05),见表3。
表2 围手术期动脉血气、血浆乳酸变化 (n=30,±s)

表2 围手术期动脉血气、血浆乳酸变化 (n=30,±s)
项目 组别 T0 T1 T2 T3 T4 T5 T6 7.39 ±0.04 7.38 ±0.03 7.37 ±0.03 B 7.38 ±0.03 7.40 ±0.02 7.41 ±0.02 7.39 ±0.02 7.38 ±0.03 7.35 ±0.03* 7.37 ±0.04 BE A 0.18 ±1..32 0.21 ±1.41 0.17 ±1.59 0.19 ±1.47 0.18 ±156 0.19 ±1.51 0.20 ±1.32 B 0.21 ±1.41 0,24 ±1.36 0.23 ±1.28 0.19 ±1.89 0.18 ±2.01 -1.76 ±1.23 0.12 ±1.98乳酸 A 2.16 ±0.19 1.99 ±0.28 1.96 ±0.18 1.95 ±0.21 1.99 ±0.27 2.01 ±0.26 2.07 ±0.23 B 2.06 ±0.23 1.96 ±0.24 2.0 ±0.28 1.97 ±0,PH A 7.39 ±0.04 7.41 ±0.03 7.42 ±0.03 7.40 ±0.03 30 2.01 ±0.24 2.51 ±0.36 2.10 ±0.22
表3 2组手术时间、出血量、苏醒时间比较 (±s)

表3 2组手术时间、出血量、苏醒时间比较 (±s)
注:与A组相比较,*P<0.01
组别 n 手术时间(min) 出血量(mL) 苏醒时间(min)A组30 61 ±26 234 ±81 12.8±7.4 B 组 30 43 ±25* 120 ±54* 5.5±2.5*
3 讨论
TCI是以药代-药效动力学理论为依据,利用计算机对药物在体内过程、效应过程进行模拟,并寻找到最合理的用药方案,继而控制药物注射泵,实现血药浓度或效应部位浓度稳定于预期值的静脉麻醉方法[1]。其优点是迅速达到稳定的目标浓度,诱导时血流动力学平稳,麻醉深度易于控制、麻醉维持过程平稳,苏醒和恢复迅速、平稳且可以预测,使用简便、精确、可控性好。适用于时间短而刺激强度大且变化迅速的手术。
鼻内窥镜下多组鼻窦根治手术,在局麻下经常难以完成,而全麻时又因麻醉后引起的血管扩张术中出血多、术野模糊而影响手术进程。而全麻后的轻度降压并不能使术野出血降至术者满意。本组资料显示,TCI组由于降压稳定,术野清晰,出血少,手术进展顺利,明显缩短麻醉恢复期,患者苏醒快,意识清醒彻底,呼吸功能恢复好,拔管早,减少麻醉恢复期的危险性。
传统的控制性降压一般为90/60 mmHg,时间在1 h左右。我们选择乳酸作为作为组织缺氧和低灌注的指标,观察深度降压时(收缩压降至70/80 mmHg,降压时间较长)是否会对组织器官引起损害。
乳酸在乳酸脱氢酶作用下由丙酮酸产生,是葡萄糖无氧代谢的终产物。在生理条件下,红细胞、脑组织、皮肤、骨骼肌和肠黏膜中的乳酸浓度最高。在线粒体功能正常且供氧充足的情况下,乳酸可通过三羧酸循环降解或参与糖异生过程中的葡萄糖合成,机体所有组织均有糖酵解产生乳酸的能力,而乳酸经过糖异生途径转化利用只有在肝肾进行。因此,乳酸是一个反映组织无氧代谢的敏感指标,其产生水平可很好地反映组织的缺氧,乳酸升高是机体组织缺氧的重要标志之一[2-3],近年来,以乳酸作为组织缺氧和低灌注的指标已经越来越受到临床的重视。
术中施行控制性降压,短时间降低术前血压的30%左右,在保证充分供氧的前提下是安全的,不会造成组织缺氧。但将血压降低手术前血压的35% ~45%,并保持低血压状态30~60 min,除心脏、大脑、肾脏等重要器官的灌注不会有明显影响外,可能会造成内脏、肌肉、皮肤等器官血管的收缩,氧供降低,引起组织缺氧,导致血中乳酸水平的增高[4]。我们采用两种麻醉方法进行深度控制性降压45 min以内,所有患者的乳酸、血气值与手术前、对照组相比均无明显差异性。
由于鼻窥镜手术过程中刺激强度经常改变,使用TCI技术时不要以单一靶浓度维持,而应根据手术刺激强度和患者的反应来及时调节靶控浓度,以维持适当的血压水平。
[1]Anthony R A,Michel M R F.A overview of TCI and TIVA.Review of educational material[M].[J]Academia Press.Chent Belgium,2005:88.
[2]Thomus L.Clinical laboratory diagnostics[M].TH Books,1998:160-166.
[3]Mizock BA.Falik JL.lactic acidosis in critical illness[J].Critical Care Medicine,1992,20(1):80 -93.
[4]Raskin MC ,Boscon C ,Baughm RP.Oxygen delivery in critically ill patient:relationship to blood lactate and suryiyal[J].Chest,1985,87(2):580 -584.
