三阴性乳腺癌110例临床分析
2012-06-29邱献华王公平
邱献华,王公平
(河南科技大学:1.附属第四医院,河南安阳455000;2.附属第一医院,河南洛阳471003)
三阴性乳腺癌(triple negative breast cancer,TNBC)是指雌激素受体(ER)、孕激素受体(PR)阴性及人类表皮生长因子受体(Her-2)低表达的乳腺癌。有研究报道,这类乳腺癌占所有乳腺癌类型的10.0%~20.8%[1-2],TNBC具有特殊的生物学行为,预后差。TNBC患者无法从内分泌及靶向治疗中获益,化疗为此类患者全身治疗的惟一选择,因此需要对这个人群进行更深入的研究,以期寻找更有效的治疗方法。河南省安阳市肿瘤医院自2003年6月至2006年1月共收治乳腺癌患者982例,其中TNBC患者110例,现将有关临床综合治疗的体会报道如下。
1 资料与方法
1.1一般资料 2003年6月至2006年1月河南省安阳市肿瘤医院共收治乳腺癌患者982例,其中TNBC 110例(11.20%)为TNBC组,均为女性,年龄28~62岁,中位46.4岁(同期872例非TNBC中位年龄是57.40岁);绝经前86例(78.18%),绝经后24例(21.82%);术后均经病理证实,浸润性导管癌92例(83.63%),单纯癌9例(8.18%),髓样癌4例(3.64%),黏液癌3例(2.73%),炎性乳癌2例(1.82%);依据第6版乳腺癌分期:Ⅰ期13例(11.82%),Ⅱ期76例(69.09%),Ⅲ 期 21 例 (19.09%);淋 巴 结 转 移 68 例(61.82%)。本组病例中101例因乳房肿块就诊,其中12例伴同侧乳头血性溢液;3例因腋窝肿块就诊;1例因颈部肿块就诊;5例因乳房皮肤红肿就诊。非TNBC组872例(88.80%),浸润性导管癌743例(85.21%),单纯癌77例(8.83%),髓样癌26例(2.98%),黏液癌15例(1.72%),炎性乳癌 11例(1.26%)。Ⅰ期94例(10.78%),Ⅱ期621例(71.21%),Ⅲ期157例(18.11%);有淋巴结转移467例(53.55%)。
1.2方法
1.2.1治疗方法 本组110例TNBC患者行改良乳癌根治术84例、乳癌根治术18例、保乳手术8例。ER、PR、Her-2测定应用免疫组化法,肿瘤细胞染色超过10.00%者定义为阳性,ER、PR、Her-2均为阴性者定义为TNBC。所有患者均接受化疗,淋巴结大于或等于4个和(或)肿瘤直径超过5cm者接受放疗。全身化疗选用CAF方案(环磷酰胺600mg/m2第1、8天静脉注射,阿霉素40mg/m2第2天静脉注射,5-氟尿嘧啶500mg/m2第1~3天静脉滴注)6个周期或CA to T方案(环磷酰胺600mg/m2第1、8天静脉注射;阿霉素40mg/m2第2天静脉注射,4个周期后序贯紫杉醇175mg/m2静脉滴注,每21天重复)4个周期的化疗。放疗采用直线加速器,总剂量45~60Gy,接受放疗者为39.09%(43/110)。非TNBC组872例患者行改良乳癌根治术802例、乳癌根治术38例、保乳手术32例,其中有598例接受6个周期CAF方案的化疗;254例接受8个周期CA to T方案的化疗;接受放疗者为29.36%(256/872)。
1.2.2随访 所有患者均采用门诊或电话随访,随访截止日期为2011年1月,随访时间为14~90个月,中位62个月。预后评价指标为患者无病生存时间(DFS)和总生存时间(OS)。DFS自手术日期至发现第一事件的肿瘤复发转移计算;OS自手术日期至肿瘤相关性死亡时间。
1.3统计学处理 所有数据均采用SPSS13.0统计软件进行分析,单因素分析用χ2检验;生存率分析采用Kaplan-Meier法,以P<0.05为差异有统计学意义。
2 结 果
2.1治疗效果 本组病例随访至2011年1月,TNBC患者随访率为100.00% ,5年 OS为67.27%(74/110),5年 DFS为49.09%(54/110)。同期872例非 TNBC 5年 OS为83.49%(728/872),5年 DFS为68.23%(595/872)两者生存率比较差异有统计学意义(P<0.05)。
2.2复发转移情况 至随访截止日期,中位随访时间62(14~90)个月,982例患者中共204例(20.77%)患者出现复发转移,59例(6.01%)患者死亡,TNBC与非TNBC患者的复发转移率分别为34.55%(38/110)和19.04%(166/872),两者差异有统计学意义(χ2=8.34,P=0.003),TNBC患者肺、肝、脑、锁骨上淋巴结转移发生率明显高于非TNBC患者(P<0.05),两组患者骨转移发生率比较,差异无统计学意义(P>0.05),见表1。
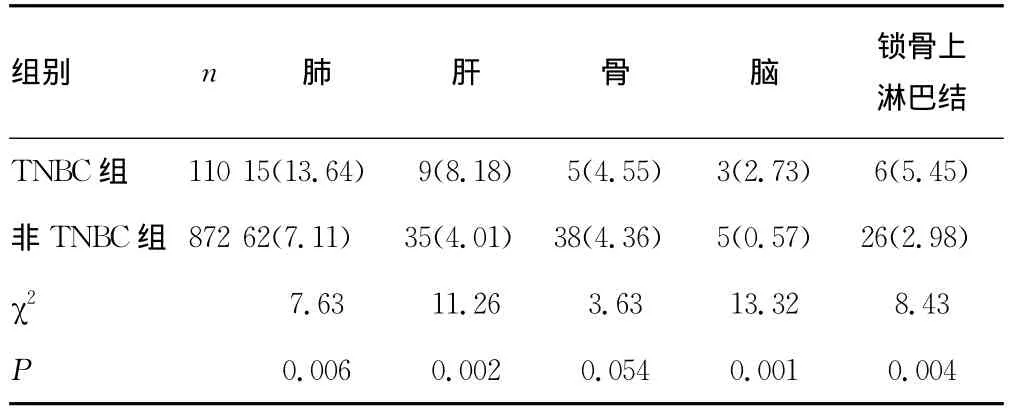
表1 两组乳腺癌患者肿瘤转移情况的比较[n(%)]
3 讨 论
TNBC出现于乳腺癌的最新分型标准中。通过微阵列技术分析乳腺癌基因表达特征,可将乳腺癌分为5种亚型,即管腔A型、管腔B型、正常乳腺样型、Her-2过度表达型以及基底细胞样型[1]。其中基底细胞样型起源于导管基底层细胞,高表达基底上皮细胞分子标志物,绝大多数的基因表达特征与基底样乳腺癌相同,且ER、PR和Her-2均表达缺失,遂将这一亚型命名为TNBC。研究表明,表达基底细胞角蛋白患者的DFS明显低于不表达基底细胞角蛋白者[2],从多方面分析,TNBC与基底样乳腺癌之间还是存在某些基因表达谱和免疫表型上的差异,因此尚不能将两者完全等同起来。这类乳腺癌与易感基因BRCA1相关性乳腺癌具有较多相似性[3-4],预后不佳,局部复发和远处转移率均较高,目前国内、外仍缺乏针对这类乳腺癌的规范化治疗指南,由于治疗选择少,无法从内分泌和靶向治疗中获益,因此,对这个群体的研究显得非常重要。成为近几年研究热点之一[5]。
据欧美文献统计,TNBC占全部乳腺癌的10.00%~16.00%,多见于绝经前妇女,以非洲裔美国妇女发病率为高[6]。本组资料TNBC患者110例,占同期乳腺癌患者的11.20%,与文献报道基本一致。本组TNBC平均年龄46.40岁,也是国内乳腺癌的高发年龄段。大宗病例显示,非TNBC的平均年龄为60岁[6];本资料非TNBC的平均年龄为57.40岁,明显高于本组TNBC者。在TNBC中年轻患者的比例高于老年患者[7]。据统计40岁以下的乳腺癌患者诊断为TNBC的风险是60岁以上患者的1.50倍,因此,TNBC多为绝经前女性[6]。本资料中绝经前妇女占78.18%,与非洲和美洲地区绝经前妇女有较高患病率的报道一致[8]。
TNBC容易发生局部复发和远处转移,而且复发和转移方式具有特征性。Dent等[9]报道在5年随访中TNBC的远处转移率显著高于非TNBC(分别为33.9%、22.4%)。近期文献报道TNBC转移有一定的模式,主要表现为肺转移率较高,而骨转移无明显差异(主要转移至肺、肝、脑等部位)[10]。本文显示其肺转移较多见,与其报道相似。多数TNBC复发转移发生于术后2~3年内,患者术后3年的复发率和病死率均高于非TNBC[11]。因此,应重视术后2年内的复诊,尽可能早期发现疾病进展,给予积极治疗[12]。TNBC预后差、生存率低,本组病例显示,TNBC的5年DFS、5年OS(49.09%、67.27%)均显著低于同期非 TNBC(68.23%、83.49%)。与文献报道TNBC的整体生存情况基本相似[13]。
由于TNBC对内分泌治疗和靶向治疗均不敏感,因此,化疗成为主要治疗手段,但目前尚无TNBC的治疗指南。本组患者多采用CAF或CA to T化疗方案,虽然部分患者缓解率较高,但预后仍不理想。有文献报道TNBC对含有铂类的化疗方案敏感[14];也有报道显示,紫杉类和蒽环类药物对TNBC有较好疗效[11]。上述结论还需进一步临床研究证实。
TNBC是一种高危乳腺癌,总体预后差。Haffty等[15]的研究表明,与其他类型乳腺癌相比,TNBC的总生存率,无远处转移生存率均较差,但在局部控制率方面并没有显著差异。TNBC具有特殊的生物学特性、病理特征及临床病程。其细胞角蛋白CK5/6和CK17等基底细胞标志物阳性,表皮生长因子受体(EGFR)等表达多为阳性,具有高增殖比例、分化差等特点。与基底样乳腺癌和BRCA1基因突变性乳腺癌有较多相似特征。目前还没有对此亚型乳腺癌的治疗指南,常规标准治疗后其预后较差。由于此类肿瘤的BRCA1基因异常、EGFR高表达及其他信号传导通路异常,目前已开展了针对这些靶点的相关研究,期待着这些研究结果能给TNBC的治疗带来新的希望。
[1]Cleator S,Heller W,Coombes RC.Triple-negative breast cancer:therapeutic options[J].Lancet Oncol,2007,8(3):235-244.
[2]Rakha EA,EI-Sayed ME,Green AR,et al.Prognostic markers in triple-negative breast cancer[J].Cancer,2007,109(1):25-32.
[3]Reis-FilhoJS,Tutt AN.Triple-negative tumoursa critical review[J].Histopathology,2008,52(1):108-118.
[4]Kang SP,Maztel M,Harris LN.Triple-negative breast cancer,current understanding of biology and treatment options[J].Curr Opin Obstet Gynecol,2008,20(1):40-46.
[5]Rakha EA,Reis-Filho JS,Ellis IO.Basal-like breast cancer:a critical review[J].J Clin oncol,2008,26(15):2568-2581.
[6]Bauer KR,Brown M,Cress RD,et al.Descriptive analysis of estrogen receptor(ER)-negative,progesterone receptor(PR)-negative,and HER-2-negative invasive breast cancer,the so-called triple-negative phenotype:apopulation based study from the Clifornia cancer Registry[J].Cancer,2007,109(9):1721-1728.
[7]Rhee J,Han SW,Oh DY,et al.The clinicopayhologic characteristics and prognostic significance of triple-negativity in node-negative breast cancer.BMC[J].Cancer,2008,23(8):307-314.
[8]Rakha EA,EI-Sayed ME,Green AR.Prognostic makers in triple-negtive breast cancer[J].Cancer,2007,109(1):25-32.
[9]Dent R,Trudean M,Pritchard KI,et al.triple-negative breast cancer,clinical features and pattems of recurrence[J].Clin Cancer Res,2007,13(15):4429-4434.
[10]袁中玉,王树森,高岩,等.305例三阴性乳腺癌患者的临床特征及预后分析[J].癌症,2008,27(6):561-565.
[11]Liedtke C,Mazouni C,Hess KR.Response to neoadjuvant therapy and long-term survival in patients with triplenegative breast cancer[J].J Clin Oncol,2008,26(1):1275-1281.
[12]张萍,徐兵河,马飞,等.晚期三阴性乳腺癌的临床特征及生存分析[J].中华肿瘤杂志,2011,33(4):381-384.
[13]关印,徐兵河.三阴性乳腺癌的临床病理特征及预后分析[J].中华肿瘤杂志,2008,30(3):196-199.
[14]Katrina R,Bauer,MS,Rosemary D,et al.Descriptive analysis of estrogen receptor(ER)-negative,progesterone receptor(PR)-negative,and HER-negative invasive breast cancer the so-called triple-negative phenotype[J].Cancer,2007,109(3):1721-1728.
[15]Haffty BG,Yang Q,Reiss M,et al.Locorregional relapse and distant metastasis in conservatively managed triple negative,early-stage breast cancer[J].J Clin Oncol,2006,24(3):5652-5657.
