侧位距骨第一跖骨角研究进展
2012-06-05王路军综述张建中审校
王路军(综述) 张建中(审校)
侧位距骨第一跖骨角(Meary's angle)指侧位X线片上距骨线和第一跖骨线的夹角,反映前足和后足的对线关系,为一种直接测量足部矢状面畸形的方法,常用来评价足部内侧足弓畸形,其交点可用来确定中足塌陷的部位,目前已用于评价多种足部疾病,如扁平足、平足症、高弓足、马蹄内翻足、胫后肌腱功能不全等。因此,侧位距骨第一跖骨角是足部X线测量的重要指标之一,测量侧位距骨第一跖骨角对于评估足部功能、选择治疗方式及评估疾病预后非常重要。侧位距骨第一跖骨角已广泛用于临床和科研。本文对侧位距骨第一跖骨角的相关研究作一综述。
1 侧位距骨第一跖骨角测量工具
用于角度测量的仪器分为3类:传统量角器、光学量角器、测量软件。传统量角器因携带方便、操作简单而得到广泛应用,但精密度较差。光学量角器仪器复杂、操作繁琐,故应用较少。用相关软件在图像上进行各种测量,结果准确可靠,操作略复杂,但是随着计算机的普及,应用软件测量将成为今后的主要方法。
2 足负重侧位X线拍摄方法
目前足负重侧位X线片的拍摄方法很多,尚无统一的标准。许多学者依据自身的研究条件和目的自行设计拍摄方法。常用的投照方法有:
潘国建[1]提出的投照方法为:胶片距:1m;体位设计:拍摄时,要求受测者直立位,两脚自然分开,脚内侧与X线机成直角以水平侧位投照方法进行。受测者的身体重心垂线落于左脚支撑面内,身体正直,两手自然下垂,左小腿与支撑面呈垂直状态;中心线:水平位,对准舟骨内侧下缘。刘志和[2]使用的投照方法为:胶片距:75cm;体位设计:受检者直立于专用木盒上,暗盒竖立横放,其下方插入木盒当中的空隙内。两足站立于暗盒两侧,受检测尽量靠紧暗盒的前面,胶片前缘包括足趾,后缘包括足跟;中心线:呈水平位,对准暗盒中心并垂直于暗盒。
Villarroya等[3]使用的投照方法为:胶片距:1m;体位设计:受检者直立于专用木盒上,暗盒竖立横放于两足之间,膝关节伸直,足趾和足跟在同一水平面上,身体重心在两足之间;中心线:呈水平位,第五跖骨基地稍上方。Komeda等[4]详细介绍了其使用的投照方法:患者站立于平台上,双手扶于平台上面的扶手上以保持身体平衡。患者自然站立,双足保持中立位,以第二跖骨头和跟骨的连线为足部的轴线,既不旋前也不旋后。片盒平行于足部轴线放于足内侧。X线的投照中心为足底平面与外踝垂线的交点,投照距离为1m,并与足部轴线垂直(图1)。
使用潘建国[1]、刘志和[2]及Villarroya等[3]描述的方法测量侧位距骨第一跖骨角时,由于X线球管发射出的X线为一圆锥形,所得到X线片的距骨穹隆的内外侧缘不在同一水平线上,故确定距骨轴线较为困难。而采用Komeda等[4]的方法获得的X线片不仅能较好地确定距骨轴线,而且容易确定水平线,从而有助于测量足侧位其他X线指标(如距骨倾斜角、跟骨倾斜角等)。
3 侧位距骨第一跖骨角的测量方法
目前公认为侧位距骨第一跖骨角的定义是在负重侧位X线片上,距骨与第一跖骨线的夹角。但是目前对距骨和第一跖骨线的选取存在较大争议。
Jordan等[5]使用的方法为距骨中部上下表面的中点和距骨颈中点的连线为距骨线,第一跖骨干远端中点与近端中点的连线为第一跖骨线,两线的夹角为侧位距骨第一跖骨角(图2)。Kadel等[6]介绍了第一跖骨轴线的选取方法,即第一跖骨远端和近端关节面中点的连线,但未详细说明距骨轴线的选取方法。Ito等[7]发现距骨和第一跖骨的中轴线很难准确地画出,因此采用距骨和第一跖骨的背侧切线来获得距骨第一跖骨角,具体方法:在跟骨和内侧籽骨作一条切线为足底切线,距骨背侧切线与足底切线的夹角为距骨角,第一跖骨背侧皮质切线与足底切线的夹角为第一跖骨角,两角之差即为距骨第一跖骨角。Komeda等[4]将距骨体最后点与距骨头关节面最下点的连线为距骨线,第一跖骨最低点与第一跖骨近端关节面中点的连线为第一跖骨线,两线的夹角为距骨第一跖骨角(图3)。
除上述方法外,还有学者将侧位X线片舟骨上下关节面切线的垂直线或距骨顶最高点和距骨外侧突最低点的连线等设定为距骨线;第一跖骨远端和近端关节面中点的连线或第一跖骨基底关节面的垂直线等作为第一跖骨线。目前尚无研究证实哪一种测量方法最简便,可信度最高,重复性最好。但Gould、Coughlin、Sensiba等描述的测量方法是目前应用最多的,所以使用这种方法更易于与国外学者的研究进行横向比较和交流经验。
4 侧位距骨第一跖骨角的正常值及分度
Hak等[8]、Pedowitz等[9]、Rodriguez等[10]认为 0°为侧位距骨第一跖骨角的正常值;Chi等[11]、Gould[12]认为正常值为(0±4)°;Sanner[13]、Shibuya等[14]认为正常值为(0±5)°;Vanderwilde等[15]认为正常值为(0±6)°。Pedowitz等[9]以侧位距骨第一跖骨角为依据将扁平足分为:轻度扁平足(<15°)、中度扁平足(15°~30°)、重度扁平足(>30°)。Bordelon[16]以侧位距骨第一跖骨角为依据认为正常为0°,1°~15°为轻度扁平足,16°~30°为中度扁平足,>30°为重度扁平足。以15°为一个分度得到许多学者的认可,然而一些学者认为以10°为一个分度标准。Raikin等[17]以侧位距骨第一跖骨角为依据认为正常为<5°,6°~15°为轻度扁平足,16°~25°为中度扁平足,>25°为重度扁平足。
由于X线拍摄方法、测量方法、测量人群等因素的不同,侧位距骨第一跖骨角的正常值及分度存在许多争议,目前大多数学者认为(0±4)°为正常范围,4°<侧位距骨第一跖骨角≤15°为轻度扁平足,15°<侧位距骨第一跖骨角≤30°为中度扁平足,>30°为重度扁平足。
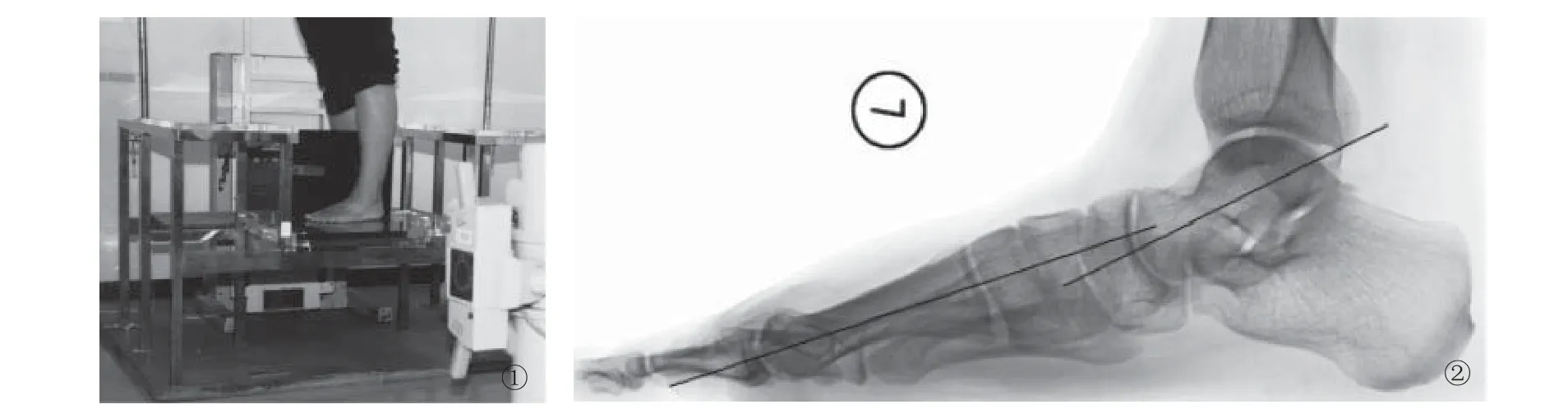
图1 Komeda等使用的负重足侧位X线投照方法[摘自:Komeda T, Tanaka Y, Takakura Y, et al. J Orthop Sci, 2001,6(2):110-118.]。图2 Gould、Coughlin、Jordan等测量距骨跖骨角的方法
5 侧位距骨第一跖骨角与其他参数的相关性
侧位距骨第一跖骨角为足部X线片的测量指标之一。足部结构发生改变,不仅影响侧位距骨第一跖骨角的大小,而且其他足部参数亦随之改变。相关性分析以相关系数大小为依据分为相关性非常好(相关系数为0.81~1.00)、相关性好(相关系数为0.61~0.80)、相关性中等(相关系数为0.41~ 0.60)3个等级[18]。Pehlivan等[19]通过Logistic回归分析发现侧位距骨第一跖骨角是扁平足的一个重要高危因素。Coughlin等[20]的结果表明侧位距骨第一跖骨角与扁平足分度、跟骨外翻、足印分值、侧位距骨跟骨角、第一跖楔关节高度及第一跖骨上升高度相关。Arangio等[21]的研究表明侧位距骨第一跖骨角与距骨跟骨角、足弓高度、距舟覆盖角有相关性(P<0.05),而与后足外翻无相关性(P>0.05)。
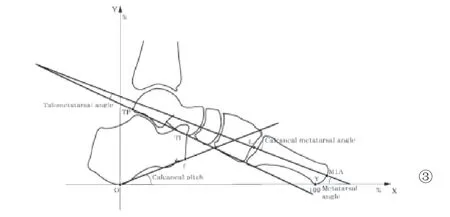
图3 Komeda等测量距骨第一跖骨角的方法[摘自:Komeda T, Tanaka Y, Takakura Y, et al. J Orthop Sci, 2001,6(2): 110-118.]
6 侧位距骨第一跖骨角X线测量方法的可信度
Sensiba等[22]使用常规X线片测量侧位距骨第一跖骨角组内可信度为0.827,使用数字X线片测量组内可信度为0.781;组间可信度在医学生为0.929,初级住院医师为0.767,高级住院医师为0.834。Greisberg等[23]统计侧位距骨第一跖骨角组间可信度为0.87。Lee等[24]发现侧位距骨第一跖骨角可信度较好。在足部所有X线测量指标中侧位距骨第一跖骨角是可信度最高的指标之一。
7 侧位距骨第一跖骨角的应用
Younger等[25]认为侧位距骨第一跖骨角是测定足弓高度的可靠指标、诊断扁平足的适合指标和评价手术效果的常用指标。距骨第一跖骨角是评价内侧足弓在周期性负荷下变化最敏感的指标,而且侧位距骨第一跖骨角比侧位跟骨跖骨角(Djian angle)在高弓足的诊断、术前评价和疗效评价上更有意义。Bevan等[26]证实在足负重侧位X线片上测量距骨第一跖骨角是监测糖尿病足患者是否可能发生中足溃疡的简单方法,当侧位距骨第一跖骨角<-27°时患者才会发生中足溃疡。
在扁平足、平足症、高弓足、马蹄内翻足等足部疾病中,通过测量侧位距骨第一跖骨角可对比治疗前后的结果,评估治疗措施是否有效。通过对治疗(功能锻炼、矫形鞋垫、足踝支具等非手术治疗或三关节融合术、跟骰关节融合术、关节制动术、跗骨截骨术、第一跖楔关节融合术、肌腱移位术等手术治疗)前后比较患者侧位距骨第一跖骨角值的改变,发现经过治疗后患者的距骨第一跖骨角接近或达到正常水平。
8 问题与展望
综上所述,侧位距骨第一跖骨角可作为判断足部骨骼结构的客观指标之一,是评价足内侧足弓的一种直接、简便、可信的方法。但是在临床实际应用中,所测值受测量仪器的不同、足负重侧位X线拍摄方法的不同、参照点选取的不同、人群的不同等因素的影响,各研究结果不能进行横向比较。因此,对足负重侧位X线投照方法和参照点的选取进行标准化具有重大意义,特别是在患病人群中进行评价测量时,更能准确了解足弓的真实情况。同时,在对侧位距骨第一跖骨角的正常值研究过程中,不同地区、不同人群因为个体差异,侧位距骨第一跖骨角的范围可能存在差异。因此,对一定地区一定人群的正常值范围进行界定,将更有利于对足部疾病进行更准确的评估,以便选取更加适合的治疗方案,更准确地评价治疗效果。在临床实践中,评价患者侧位距骨第一跖骨角是否正常,应使用在标准的X线片使用统一的测量方法进行测量,并充分考虑上述因素的影响,这样才能得到更为真实、可信的结果。
[1]潘国建. 足弓的测量及其分析. 中国康复医学杂志,2005, 20(10): 759-760.
[2]刘志和. X线摄影体位设计学. 石家庄: 河北科学技术出版社, 2001: 38.
[3]Villarroya MA, Esquivel JM, Tomás C, et al. Assessment of the medial longitudinal arch in children and adolescents with obesity: footprints and radiographic study. Eur J Pediatr, 2009, 168(5): 559-567.
[4]Komeda T, Tanaka Y, Takakura Y, et al. Evaluation of the longitudinal arch of the foot with hallux valgus using a newly developed two-dimensional coordinate system. J Orthop Sci, 2001, 6(2): 110-118.
[5]Jordan TH, Rush SM, Hamilton GA, et al. Radiographic outcomes of adult acquired flatfoot corrected by medial column arthrodesis with or without a medializing calcaneal osteotomy. J Foot Ankle Surg, 2011, 50(2): 176-181.
[6]Kadel NJ, Donaldson-Fletcher EA, Hansen ST, et al.Alternative to the modified jones procedure: outcomes of the fl exor hallucis longus (FHL)tendon transfer procedure for correction of clawed hallux. Foot Ankle Int, 2005,26(12): 1021-1026.
[7]Ito H, Shimizu A, Miyamoto T, et al. Clinical signi fi cance of increased mobility in the sagittal plane in patients with hallux valgus. Foot Ankle Int, 1999, 20(1): 29-32.
[8]Hak D, Gautsch TL. A review of radiographic lines and angles used in orthopedics. Am J Orthop, 1995, 24(8): 590-601.
[9]Pedowitz WJ, Kovatis P. Flatfoot in the adult. J Am Acad Orthop Surg, 1995, 3(5): 293-302.
[10]Rodriguez N, Volpe RG. Clinical diagnosis and assessment of the pediatric pes planovalgus deformity. Clin Podiatr Med Surg, 2010, 27(1): 43-58.
[11]Chi TD, Toolan BC, Sangeorzan BJ, et al. The lateral column lengthening and medial column stabilization procedures. CORR, 1999, (365): 81-90.
[12]Gould N. Graphing the foot and ankle. Foot Ankle Int,1982, 2(4): 213-219.
[13]Sanner WH. Foot segmental relationships and bone morphology Christman RA. Foot and Ankle Radiology.Amsterdam: Churchill Livingstone, 2003: 272-302.
[14]Shibuya N, Ramaujam CL, Garcia GM. Association of tibialis posterior tendon pathology with other radiographic fi ndings in the foot: a case-control study. J Foot Ankle Surg,2008, 47(6): 546-553.
[15]Vanderwilde R, Sthaeli LT, Chew DE, et al. Measurements on radiographs of the foot in normal infants and children. J Bone Joint Surg Am, 1988, 70(3): 407-415.
[16]Bordelon RL. Hypermobile fl atfoot in children. Clin Orthop Relat Res, 1983, 181: 7-14.
[17]Raikin SM, Slenker N, Ratigan B. The association of a varus hindfoot and fracture of the fifth metatarsal metaphyseal-diaphyseal junction: the Jones fracture. Am J Sports Med, 2008, 36(7): 1367-1372.
[18]Radler C, Egermann M, Riedl K, et al. Interobserver reliability of radiographic measurements of contralateral feet of pediatric patients with unilateral clubfoot. J Bone Joint Surg Am, 2010, 92(14): 2427-2435.
[19]Pehlivan O, Cilli F, Mahirogullari M, et al. Radiographic correlation of symptomatic and asymptomatic flexible fl atfoot in young male adults. Int Orthop, 2009, 33(2): 447-450.
[20]Coughlin MJ, Kaz A. Correlation of Harris mats, physical exam, pictures, and radiographic measurements in adult fl atfoot deformity. Foot Ankle Int, 2009, 30(7): 604-612.
[21]Arangio G, Rogman A, Reed JF 3rd. Hindfoot alignment valgus moment arm increases in adult fl atfoot with Achilles tendon contracture. Foot Ankle Int, 2009, 30(11): 1078-1082.
[22]Sensiba PR, Coffey MJ, Williams NE, et al. Inter- and intraobserver reliability in the radiographic evaluation of adult fl atfoot deformity. Foot Ankle Int, 2010, 31(2): 141-145.
[23]Greisberg J, Assal M, Hansen ST Jr, et al. Isolated medial column stabilization improves alignment in adult-acquired fl atfoot. Clin Orthop Relat Res, 2005, (435): 197-202.
[24]Lee KM, Chung CY, Park MS, et al. Reliability and validity of radiographic measurements in hindfoot varus and valgus.J Bone Joint Surg Am, 2010, 92(13): 2319-2327.
[25]Younger AS, Sawatzky B, Dryden P. Radiographic assessment of adult fl atfoot. Foot Ankle Int, 2005, 26(10):820-825.
[26]Bevan WP, Tomlinson MP. Radiographic measures as a predictor of ulcer formation in diabetic charcot midfoot.Foot Ankle Int, 2008, 29(6): 568-573.
