超声引导下液囊空肠管留置术
2012-04-16郑红雨卢国浩康利克王小燕卢一郡
郑红雨,卢国浩,康利克,王小燕,李 燕,卢一郡
(广西壮族自治区人民医院,广西 南宁 530021)
营养支持是重症患者基础治疗的重要措施[1]。肠内营养(Enteral nutrition,EN)改善重症患者的预后明显优于肠外营养[2]。经鼻留置空肠管是实现EN的主要途径。普通鼻空肠管操作复杂并且置入成功率低。盲插液囊管操作简单,但仍有诸多不足,将超声技术引入液囊管的置入有助改善盲插的不足。本研究利用超声引导液囊空肠管的置入,对比盲插组,探讨超声引导液囊空肠管置入在重症患者肠内营养中的应用价值。
1 资料与方法
1.1 一般资料
选择2009年1月—2011年9月我院急诊ICU收治需要肠内营养的重症患者193例,其中男122例,女71例。年龄范围18~82岁。原发病包括脑外伤45例,重症肺炎31例,慢性阻塞性肺病24例,脑卒中21例,重症胰腺炎19例,其它器官衰竭或外伤的重症患者53例。以上患者随机选择分为两组,一组106例进行超声引导下液囊管置入,另一组87例进行液囊管盲插。
1.2 设备与材料
①仪器采用百胜公司的Esaote MylabtmFive便携式彩色超声诊断仪,探头为3.5 MHz的MCA431型腹部探头。②浙江省衡洲市医疗器械有限公司生产的I-A型液囊空肠管。
1.3 液囊空肠管的置入
1.3.1 超声引导下置入
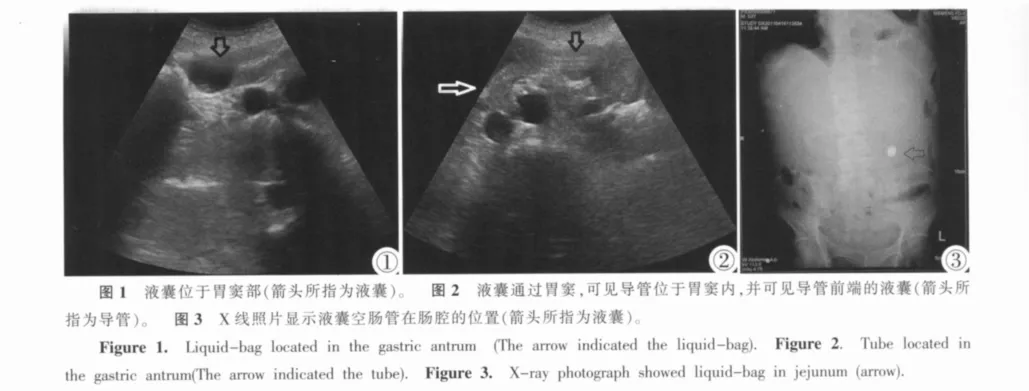
患者保持半卧位或卧位状态,首先估算鼻至胃腔的大致距离。液囊管前段涂石蜡油,由一侧鼻腔插入,约进60~80cm,根据进入的距离推算到达胃腔后,从液囊管的开口处注入生理盐水或泛影葡胺3 mL使管头形成液囊。使用超声观察液囊在胃腔内所处的位置。然后在超声的观察下通过拔插空肠管或利用手揪及液囊牵引的方式使液囊位于胃窦部旁 (图1),最后通过胃肠的蠕动力使液囊空肠管“漂”进空肠。
1.3.2 盲插置入
估算鼻至胃腔的大致距离,经一侧鼻腔插入胃腔,约进60~80 cm,测pH值<7,判定进入胃腔后,注入生理盐水或泛影葡胺3 mL使管头形成液囊。再将液囊空肠管向鼻腔内再插入15~30 cm。同样通过胃肠的蠕动力使液囊空肠管“漂”进空肠。
1.3.3 液囊空肠管进入空肠段判定
液囊管进入空肠,胃肠动力正常者需时约30~60 min,动力差者约需5~6小时或更长时间。判定液囊管位置:①超声引导组:置入胃腔6小时后持续观察,当超声观察到液囊已经不位于胃腔内且胃窦管内可见插管的 “平行管征”(图2),顺着“平行管征”探及胃窦远端的液囊,液囊距胃窦大于25cm时,则判定位于空肠内。②盲插组:在将管头置入胃腔6小时后,分时段多次抽吸消化液,测pH值。当pH值>7,则判定位于空肠内。以上两组各自判定后使用X线透视或摄腹部平片,观察到液囊位于屈氏韧带下25 cm远端,即液囊管到达空肠内。以此作为判定进入空肠的金标准(图3)。若24小时内未进入空肠,则判定置入不成功。
1.4 统计学方法
采用SPSS16.0统计软件分析所得数据,组间计数资料比较采用卡方检验。以P<0.01为差异具有非常显著统计学意义。
2 结果
超声引导组置入共成功98例,成功率92.4%。盲插组共置入成功61例,成功率70.1%。两组比较P<0.01,组间差异具有非常显著统计学意义。两组置入比较见表1。超声组以超声观察到胃窦管内“平行管”征及胃腔远端的液囊距离胃窦大于25 cm判定管头位于空肠,与X线判定符合率100%。盲插组以pH值>7判定管头位于空肠,与X线判定比较,误诊2例,漏诊6例,敏感度96.8%,特异度81.2%。

表1 超声引导下液囊管与盲插液囊管置入成功率对比[n(%)]
3 讨论
重症患者由于严重疾病而处于高分解状态,进入ICU治疗的患者均应尽早常规进行EN。EN有利于保护肠黏膜屏障功能,明显减少肠源性感染和多器官功能障碍的发生,并最终降低病死率[3]。EN主要通过经鼻留置空肠管或经空肠造瘘置管实现。但经空肠造瘘置管破坏空肠的解剖结构,已很少应用。因此经鼻留置空肠管是实现EN的主要途径。
利用胃镜引导空肠管的留置,无疑是最准确的[4]。但胃镜操作复杂,并具有刺激性,而大部分重症患者身体耐受性很差。X线照片亦能很好的观察导管留置的位置,但X线具有创伤性,因此胃镜及X线引导受到很大的限制。目前盲插方式仍是置入空肠管的常规操作方法[5-6]。
液囊空肠管是我国临床工作者根据临床实际情况需要而自主研发的新产品,与一般的鼻空肠管的主要区别在于管头位置注入液体后形成液囊。液囊管的置入原理是液囊接受胃肠蠕动的牵引而“漂”入空肠。因此只需将液囊管头端放置于胃腔内,便可“漂”入空肠。盲插液囊管操作简便,但成功率仍需提高。超声下液囊显示为圆形液性暗区,可作为很好的管头标记物,因此超声可以观察和监测到液囊所处的位置。利用超声引导无疑有助于提高液囊管的置入成功率。
本研究中超声引导组置入成功率为92.4%,盲插组置入成功率为70.1%,两组比较P<0.01。超声引导组较盲插组的置入成功率明显提高。通过研究笔者体会液囊管置入不成功主要有3个原因:①管头未能放置入胃腔内;②管体在胃腔内出现打折现象;③患者的胃肠蠕动力太差。超声引导组均在胃腔内探及液囊,完全避免了管头放置不到位置的可能性。超声引导组置入不成功8例,5例出现了管体打折现象,导致管头难以通过胃窦。总结原因是胃肠的干扰因素过多,液囊显示不清导致液囊管置入距离过长而引起打折。干扰因素过多时,可以注入生理盐水充盈胃腔,提高液囊和管体的显示以避免出现打折现象。另3例是因为患者胃肠动力太差导致液囊的牵引力不够,患者胃动力水平过低是客观存在原因,无法避免。而盲插组由于没有仪器的引导和监测,无法判断管头是否放到位置或空肠管是否在胃腔内打折。因此盲插的成功率均明显低于超声引导组。提高盲插的成功率只能进行多次置管,但没有仪器引导和监测,多次置管的成功率提高有限。并且增加了病患的痛苦和浪费了治疗的时间。
本研究中超声组以超声观察到胃窦管内“平行管”征及胃腔远端的液囊距离胃窦大于25 cm时判定管头位于空肠,与X线判定符合率100%。而盲插组以pH值>7判定管头位于空肠,与X线判定比较,敏感度96.8%,特异度81.2%。pH值判定存在误差,主要原因是部分重症患者的胃肠功能紊乱引起的。抽吸消化液的pH值变化判定管头位置具有很好的参考价值,但并不能完全准确判定。而利用超声观察可以准确的判定液囊所处位置。熟练掌握超声监测液囊管置入后,超声可以取代X线判定。
超声引导液囊管置入操作简便,置入成功率高,可以准确判定管头位置。综上,超声引导液囊空肠管置入在重症患者实现肠内营养中具有重要临床意义。
[1]Artinian V,Krayem H,DiGiovine B.Effects of early enteral feeding on the outcome of critically ill mechanically ventilated medical patients[J].Chest,2006,129(4):960-967.
[2]McClave SA, Heyland DK. The physiologic response and associated clinical benefits from provision of early enteral nutrition[J].Nutr Clin Pract,2009,24(3):305-315.
[3]Woo SH,Finch CK,Broyles JE,et al.Early vs delayed enteral nutrition in critically ill medical patients[J].Nutr Clin Pract, 2010,25(2):205-211.
[4]柳慧,韩建京,王瑞.胃镜下放置空肠营养管的临床应用体会[J].临床荟萃,2011,26(3):252-254.
[5]张平平.液囊空肠管在危重病人的临床应用与护理[J].中国护理杂志,2007,4(3):44-45.
[6]何丽娟,洪泼嫒.气管插管患者无导向下液囊空肠导管置入方法的改进[J].现代中西医结合杂志,2008,17(11):1700.
