急性脑梗死与高敏C反应蛋白水平及颈动脉斑块性质关系的临床研究
2012-02-24马登飞
马登飞
(安阳市人民医院 神经内科,河南 安阳 455000)
动脉粥样硬化是急性脑梗死的病理基础,急性脑梗死发病的主要原因之一是动脉粥样硬化斑块的破裂[1]。动脉粥样硬化发展隐匿,实质是脂质慢性聚集的一种炎性过程。由此可见,炎症反应与动脉粥样硬化的形成与发展关系密切。高敏C反应蛋白是人体特异性炎症反应标志物之一,是人类血清中一种敏感非抗体性蛋白质,动脉粥样硬化斑块内的炎性反应程度可以通过血清中高敏C反应蛋白含量得到量化[2]。我们我院神经内科2009年1月—2011年4月收治的96例急性脑梗死患者彩色多普勒超声检查及血清高敏C反应蛋白水平检测结果进行分析,旨在探讨急性脑梗死与高敏C反应蛋白水平及颈动脉斑块性质之间的关系,现报道如下。
1 资料与方法
1.1 一般资料
选取我院神经内科自2009年1月—2011年4月收治的96例急性脑梗死患者,男65例,女31例,年龄48-86岁,平均(68.1±9.87)岁。所有患者均经MIR或头部CT检查确诊,诊断均符合全国第四届脑血管病学术会议制定的各类脑血管病诊断要点[3]。所有患者无外伤及外科手术病史,无潜在感染及严重的全身感染症状,无肿瘤病史及明显的心、肝、肾功能衰竭。
1.2 方法
将96例急性脑梗死患者标记为急性脑梗死组,同时选取本院同期96例健康体检者作为健康对照组,应用彩色多普勒超声检查两组患者颈动脉内膜厚度和血清高敏C-反应蛋白水平,比较两组患者颈动脉斑块发生情况及血清C-反应蛋白水平的差异。根据脑梗死患者颈动脉超声检查结果,将96例急性脑梗死患者按颈动脉斑块按性质分为稳定性斑块组、不稳定性斑块组和非斑块组,对三组患者检测血清高敏C-反应蛋白水平,比较斑块性质与高敏C反应蛋白水平的关系。所有患者进行心脏彩超、颈动脉多普勒超声检查,并进行常规实验室检查,如血糖、血脂、血压、血粘度、肝功、肾功及血常规等检测,同时进行详细的神经系统检查。
1.3 统计学处理
统计学处理:采用SPSS 13.0统计软件对数据进行分析,计数资料采用χ2检验,计量资料采用t检验,P<0.05为差异具有显著性。
2 结果
2.1 急性脑梗死组和健康对照组颈动脉斑块发生率及血清高敏C-反应蛋白水平比较
急性脑梗死组患者动脉内膜斑块发生率明显高于健康对照组(P<0.05),急性脑梗死组血清高敏C反应蛋白水平显著高于健康对照组(P<0.05),具体结果见表1。
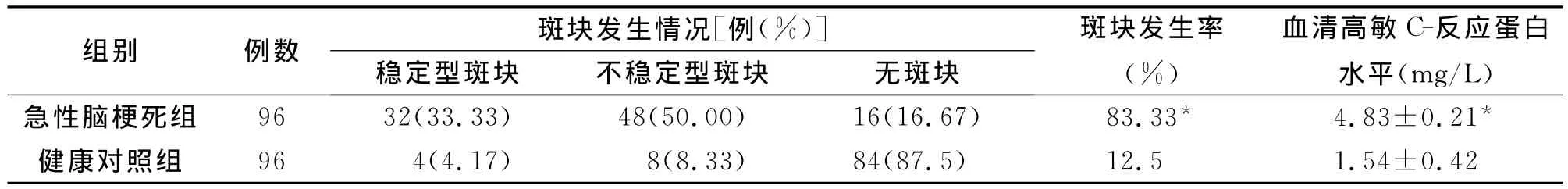
表1 急性脑梗死组和健康对照组颈动脉斑块发生率及血清高敏C-反应蛋白水平比较
2.2 稳定斑块、不稳定斑块和无斑块组血清高敏C反应蛋白水平比较
脑梗死患者不稳定斑块与稳定斑块、无斑块组血清高敏C反应蛋白水平间比较,差异有统计学意义(P<0.05),稳定斑块组与无斑块组患者血清高敏C反应蛋白比较差异无统计学意义(P>0.05),具体结果见表2。

表2 急性脑梗死患者斑块性质与血清高敏C反应蛋白比较
3 讨论
急性脑梗死是一种致死、致残率极高的脑血管病,动脉粥样硬化是急性脑梗死的重要致病因素。传统观点认为颈动脉粥样硬化斑块是导致颈动脉狭窄而引起缺血性脑卒中发生的主要危险因素,现在观点普遍认为缺血性卒中发生的主要机制是血小板聚集、颈动脉不稳定斑块破裂及血栓形成。不稳定性动脉硬化斑块的病理特征为[4]:①大量的巨噬细胞等炎性细胞浸润;②较大的偏心性脂质核;③平滑肌细胞少;④薄的纤维帽;⑤肩部薄弱。近年来的资料表明,动脉粥样硬化也是一种炎症性病理过程,不稳定性斑块表面所受血流环状壁应力大,最终导致纤维斑块破裂、脂质核心裸露,因其富含高凝物资,接触血液后可迅速形成血栓引起血管栓塞[5];另外,斑块破裂后成为小栓子,也极易使血管堵塞。本研究结果显示,急性脑梗死组患者斑块发生率为83.33%,健康对照组斑块发生率仅为12.5%,两组患者斑块发生率差异显著(P<0.05),其中不稳定性斑块发生率占50%,此研究结果充分证实了上述观点的正确性。目前认为缺血性卒中发病机制之一是炎症活动以及由炎性因子触发形成的不稳定斑块及斑块的破裂。临床血清学研究发现,人巨细胞病毒抗体、肺炎衣原体抗体等抗体滴度在缺血性脑卒中患者中明显高于对照组[6];不稳定斑块病理组织学研究也发现斑块内有大量的炎症细胞浸润,其中以巨噬细胞浸润为主,提示炎症活动在动脉粥样硬化的发生、发展过程中起重要作用。血清高敏C反应蛋白是一种非抗体性蛋白,是人体炎症反应最敏感的指标之一,由白介素-6刺激肝细胞合成,正常情况下在人体中含量极少,当各种炎症、发热性疾病和创伤刺激机体时C反应蛋白明显升高。C反应蛋白不仅是炎症标记物,同时也是脑梗死的致病因子,它在动脉硬化粥样病变过程中与泡沫细胞和补体复合物共同沉积在血管壁内[7],导致脂质代谢异常及血管内皮损伤;C反应蛋白还通过增加纤溶酶原激活剂抑制物的生物活性及表达而使纤溶系统失衡,从而引起血栓形成。探讨缺血性卒中与斑块稳定性和外周血炎性相关标志物水平的关系是当前的研究热点之一,炎性细胞的浸润与颈动脉斑块破裂及不稳定性有关,血清高敏C反应蛋白水平可直接反应循环系统中炎性细胞因子的活性。有研究显示,伴有颈动脉粥样硬化的冠心病患者,局部及循环系统中炎性因子的合成明显升高[8],Crea[9]等也认为责任斑块部位的炎症强度可通过检测C反应蛋白水平反应出来。本研究结果显示,不稳定斑块组血清高敏C反应蛋白水平为(6.62±8.58)mg/L,稳定性斑块组血清高敏C反应蛋白水平为(2.49±2.54)mg/L,而无斑块组患者血清高敏C反应蛋白水平为(2.53±5.01)mg/L,说明炎症过程在动脉粥样硬化的发生发展中起非常重要的作用,也说明血清高敏C反应蛋白与动脉硬化斑块性质具有明显相关性,提示颈动脉粥样硬化严重程度可通过血清高敏C反应蛋白水平来进行预测。总之,血清高敏C反应蛋白水平检测具有高灵敏性、经济、检测方便、正常值明确等优势,如与颈部彩超相结合用于颈动脉斑块的筛查,对脑梗死等高危人群的早期检出及预警具有重大的临床意义。
[1]O’Rourke F.Current and future concepts in stroke preventio[J].CMAJ,2004,170:1123.
[2]温红梅.C反应蛋白与缺血性卒中[J].国外医学:脑血管疾病分册,2002,10(4):298.
[3]中华神经科学会,中华神经外科学会.各类脑血管疾病诊断要点[J].中华神经科杂志,1996,29:379.
[4]韦立新.不稳定斑块破裂的形态学及发生机制的病理学研究进展[J].国外医学生理、病理学与临床分册,2003(23):441.
[5]Lowe GD.The relationship between infection,inflammation,and cardiovasculardisease:all overview[J].Ann Prriodontol,2001,(6):1.
[6]明淑萍,张晓琴.感染与缺血性脑卒中[J].卒中与神经疾病,2004,(11):247.
[7]BouIman N,Levy Y Lciba&ec al.Increased C-reactive protein levels in thepolycystic ovary syndrome:a marker of cardiovascular disease[J].J Clin Endocrinol Mctab,2004,(89):2160.
[8]Cortc Uaro M,Baldassarre D,Cofraneeseo E,et al.Relation between hemostatic variables and increase of common carotid intimamedia thickness in patients with peripheral arterial disease[J].Stroke,1996,(27):450.
[9]Crea EBiasucci LM,Buffon A,et al.Role of inflammation in the pathogenesis of unstable coronary artery disease[J].Am J Cardiol,1997,(80):10.
