经尿道前列腺剜除术与电切术疗效比较
2012-01-22杨龙,崔喆
杨 龙,崔 喆
天津医科大学总医院泌尿外科(天津 300052)
前列腺增生症(benign prostatic hyperplasia,BPH)是影响老年男性健康的常见疾病,此疾病在我国发病率呈上升趋势。经尿道前列腺电切术是目前应用较为广泛的一项微创技术[1],但腺体残留较多、手术时间较长、术后出血、术后复发等缺点仍难以完全克服。经尿道前列腺剜除术是近几年出现的一项新的治疗前列腺增生症的腔内微创技术[2]。现将我院于2007年1月—2010年6月分别应用TURP 术治疗前列腺增生110例,应用TUEP术治疗前列腺增生75例总结如下。
1 资料与方法
1.1 一般资料年龄56~82 岁,平均(72±8)岁。平均病史(6.2±1.5)年。国际前列腺症状评分(IPSS) 21~35 分, 平均25分。生活质量评分(QOL) 3~7分, 平均4.4 分。经直肠前列腺彩色多普勒计算前列腺体积为(89.84±24.24)mL。TURP 组110 例,TUEP 组75例,两组均行经直肠指诊、B 超及前列腺特异性抗原(prostate specific antigen PSA)尿常规、尿培养、直肠指诊、心电图、肺功能和空腹血糖检查,排除神经性膀胱和前列腺癌。
1.2 材料 国产沈大电切镜(27F)及环形电切环系统,5 %甘露醇电切灌洗液。
1.3 手术方法 均采用连续硬膜外麻醉及腰麻或全麻,截石位。电切功率120 W,电凝功率80 W。
TURP 组:经尿道直视下入镜,观察膀胱、前列腺,将电切镜置于精阜远端,于6点部位切取纵型标志沟,起于膀胱颈部,深达外科包膜,止于精阜部位。于12 点处电切,使之成为另一条纵型标志沟,达到外科包膜,将腺体分为左右两侧叶。分别于11点及1 点处,沿逆时针及顺时针方向切除两侧叶达外科包膜,修剪前列腺尖部,用冲洗器将组织碎片吸出。留置F20 三腔大气囊导尿管,稍作牵拉并固定于大腿内侧。
TUEP 组:经尿道直视下入镜,观察膀胱、前列腺,将电切镜置于精阜的稍远端,导入电切镜。于12 点处至尿道括约肌近端,切断前列腺左、右叶的前联合。于精阜近端切开尿道黏膜,将之推向膀胱,逐渐暴露前列腺包膜。延此层次,向膀胱颈方向钝性剥离前列腺,然后再沿着逐渐扩大的前列腺包膜,顺时针、逆时针剥离左右侧叶,前列腺滋养血管清晰可见。电凝前列腺滋养血管,使其失去血供,同时使前列腺增生部分大部游离。迅速切除增生前列腺组织。术毕于该处见尿道形成圆洞。止血,冲尽膀胱内组织碎块。置F20 Foley 三腔尿管,水囊注水60 mL(膀胱内),牵引固定。标本称重。
以上两组术后即刻检查血常规及电解质。
1.4 观察指标 通过经直肠前列腺彩色多普勒,计算出前列腺重量[3]并分3 组。两组术中前列腺切除重量、手术时间、术前和术后(手术结束时) 血Na值、术中失血量( 采用Desmonol 比色法[4])。继发出血、膀胱痉挛、尿道口损伤、尿道狭窄、尿失禁、前列腺包膜穿孔。术后膀胱冲洗时间、术后留置尿管时间、住院时间、术前及术后12 个月国际前列腺症状评分IPSS、生活质量评分QOL、最大尿流率Qmax。
1.5 统计学方法 采用SPSS 10.0 软件分析,结果以(±s)表示。观察指标中计量数据采用t检验比较,计数资料采用卡方检验比较,P<0.05为差异有统计学意义。
2 结果
全组185 例,术后病理均为前列腺良性增生。手术情况两组比较见表1。TUEP 组手术时间显著少于TURP 组(P <0.05),术中出血量(前列腺重量<60 g)显著少于TURP 组(P <0.05),腺体切除量显著大于TURP组(P<0.05)。
术后并发症两组比较见表2。尿失禁、继发出血、尿道狭窄、膀胱痉挛、尿道口损伤、包膜穿孔发生率组间比较无显著性差异(P >0.05)。术后低血钠TUEP 组(前列腺重量>120 g) 显著大于TURP 组(P<0.05)。
两组术后观察指标及随访评价指标比较见表3。术后膀胱冲洗时间、术后留置尿管时间、术后住院时间组间比较无显著性差异(P >0.05)。术后12个月的IPSS、QOL…Q 、RUV 数值均显著好于术前(P<0.05)。组间比较无显著性差异(P>0.05)。
表1 TURP组与TUEP组前列腺重量与手术情况比较(±s)
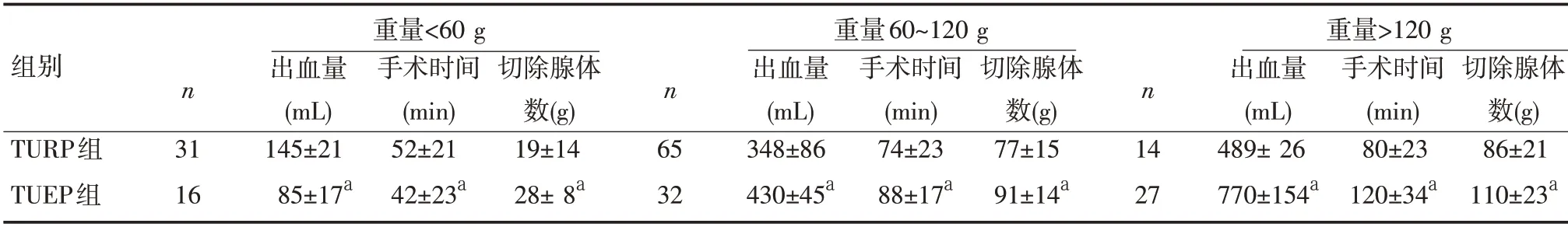
表1 TURP组与TUEP组前列腺重量与手术情况比较(±s)
注:与TURP组相比,aP<0.05
组别TURP组TUEP组n 31 16重量<60 g出血量(mL)145±21 85±17a手术时间(min)52±21 42±23a切除腺体数(g)19±14 28± 8a n 65 32重量60~120 g出血量(mL)348±86 430±45a手术时间(min)74±23 88±17a切除腺体数(g)77±15 91±14a n 14 27重量>120 g出血量(mL)489± 26 770±154a手术时间(min)80±23 120±34a切除腺体数(g)86±21 110±23a
表2 TURP组与TUEP组术后并发症发生率比较(±s)

表2 TURP组与TUEP组术后并发症发生率比较(±s)
组别TURP组TUEP组低血钠6(0.054)4(0.047)尿失禁2(0.018)2(0.023)继发出血7(0.063)5(0.058)尿道狭窄1(0.009)1(0.01)膀胱痉挛7(0.063)6(0.08)尿道口损伤2(0.018)1(0.01)包膜穿孔2(0.018)4(0.047)
表3 TURP组与TUEP组术后观察指标及随访评价指标比较(±s)

表3 TURP组与TUEP组术后观察指标及随访评价指标比较(±s)
注:与术前比较,aP<0.05
组别TURP组TUEP组术后膀胱冲洗时间3±1 2±1术后留置尿管时间8±2 6±1术后住院时间7±2 7±1 IPSS术前31.7±3.3 32.8±2.5术后12月6.5±2.1a 6.7±1.2a QOL…Q术前4.4±0.7 4.5±0.6术后12月1.2±0.9a 1.3±0.8a Qmax术前6.1±3.0 6.3±2.2术后12月18.9±3.0a 19.0±3.0a
3 讨论
腔内手术对良性前列腺增生的治疗,因患者恢复快、住院时间短而逐渐成为良性前列腺增生的金标准。TURP 的优点是切除组织速度快,缺点是出血较多,时间过长, 易发生TURS。近些年技术虽有一些改进[5],但是术中仍存在难以正确辨认增生腺体与包膜之间界面的问题,从而导致腺体残留相对较多,术后复发高的缺点[6]。 由于前列腺外科包膜厚度仅为0.1~1 mm,在这一层薄薄的外科包膜的外侧,分布着静脉丛,若损伤该静脉丛,则导致静脉窦开放。传统的TURP 所采用的逐层切割方法,在该处要完全切除增生腺体而不损伤外科包膜和静脉丛几无可能。经尿道前列腺电切术工作电极位于电切环处,回路电极则位于患者身体表面所贴附的负极板,工作电流可以在通过患者身体时形成回路,靶组织接触面会达到400℃的高温,周围组织常会受到热穿透损伤,带来暂时性尿失禁、尿道狭窄、继发性出血等并发症,另外术中电流对邻近组织仅有极微弱的电干燥作用,在创面形成0.1~0.3 mm的凝固层,因而止血效果差。
TUEP 通过腔内剜除、剥离,结合经尿道手术和开放性前列腺切除术的特点[7]。采用普通电切设备行经尿道前列腺剜除术是可行的,其优点:⑴普通电切设备最为普及,无需购置新设备。为只有普通电切镜的医疗机构的术者提供了一个较佳的、有效的手术方式,值得推广。⑵与传统的经尿道前列腺切除术相比,此法术中切除范围清晰,无需担心切除不全或切穿前列腺外科性包膜。前列腺剜除术维持了外科包膜的完整性。有助于减少液体的吸收,从而避免引起TURPS。⑶可以较为彻底地切除增生的前列腺组织,有效防止前列腺增生复发。能与开放手术一样将增生前列腺组织完整切除, 复发率低。⑷在做前列腺尖部剥离时,以机械操作为主,可有效避免电效应与热效应损伤尿道外括约肌而导致的永久性尿失禁[8]。但剜除不当强行逆推,容易损伤括约肌乃至直肠前壁,尤其对于合并前列腺炎[9]、中叶增生[10]者,普通电切镜下行TUEP,需边剜除边电凝外科包膜止血。本研究结果显示,TUEP 对于前列腺重量>120 g 者,腔内操作空间狭小,止血时间延长,出血量明显多于TURP 组。通过比较两种手术的疗效,TUEP 在出血量(前列腺重量<60 g)、手术时间明显少于TURP 组,增生腺体切除重量明显高于TURP 组。术后12 个月,两组Qmax、IPSS、QOL较术前均有改善,尿失禁、继发出血及尿道狭窄等发生率无明显差异。TUEP 术是一种切除前列腺安全性极高的手术,并发症少恢复快,而且手术时间缩短,腺体切除彻底,复发率低。应该作为治疗的首选术式。
[1]毛厚平, 魏勇, 曹林升, 等. 经尿道前列腺剜除术[J]. 中国男科学杂志, 2007, 21(1):50-52.
[2]Liu CX, Xu AB, Zheng SB, et al. Real endoenucleation of prostate for treatment of benign prostatic hyperplasia [J]. J Urol, 2006, 17(4 Suppl)453.
[3]顾方六. 良性前列腺增生的诊断和治疗[J]. 中华泌尿外科杂志,1995, 16(9):569-570.
[4]Ghanem AN, Ward JP. Osmotic and metabolic sequelae of volumet⁃ric overload in relation to the TURP syndrome [J]. Br J Urol, 1990,66(1):71-78.
[5]Fraundorfer MR, Gilling PJ, Kennert KM, et al. Holmium laser re⁃section of the prostate is more cost effective than transurethral re⁃section of the prostate: results of a randomized prospective study[J]. Urology, 2001, 57(3): 454-458.
[6]刘春晓. 经尿道前列腺腔内剜除术[J]. 中华腔镜泌尿外科杂志(电子版), 2009, 3(1):90.
[7]吴忠, 丁强, 姜昊文, 等. 经尿道钬激光前列腺剜除术治疗良性前列腺增生症[J]. 中华医学杂志, 2006, 86(36):2560-2562.
[8]唐汇龙, 姚茂常, 余湘群, 等. 普通电切镜下经尿道前列腺剜除术的临床体会[J]. 现代泌尿外科杂志, 2008, (6):479-480.
[9]赵国栋, 陈勇, 李建新, 等. 经尿道等离子前列腺剜除术和电切术治疗前列腺增生症的比较[J]. 中国微创外科杂志, 2007, 7(10):962-964.
[10]柳荣强, 高鑫. 经尿道前列腺电切术与经尿道前列腺剜除术联合治疗前列腺增生症的临床体会[J]. 现代中西医结合杂志, 2010,19(6):719-720.
