原发性乳腺淋巴瘤1例
2011-09-18徐振花
武 晨 徐振花
1 病例简介
患者,女性,18岁,因双侧乳房无痛性肿块1年余,左腋下疼痛半年就诊。体格检查:双侧乳房对称,皮肤无橘皮样改变,乳头无凹陷、溢血、溢液;双侧乳房内可扪及数个巨大肿块,占据整个乳房,质硬、固定,与皮肤及胸大肌粘连;左腋下扪及淋巴结1枚,直径约2.5cm,质硬、固定;右腋下未扪及异常。超声检查示:双侧乳房体层内见弥漫性低回声,边界不清,无包膜;内部呈弱回声,近似无回声,中间夹杂条状强回声;后方回声增强(图1)。
彩色多普勒血流显像示:肿块周边及内部可见丰富彩色血流信号,脉冲多普勒显示高速动脉血流频谱:收缩期最大血流速度(maximal velocity, Vmax)44m/s,阻力指数(resistance index, RI)0.53。左腋下肿大淋巴结呈类圆形低回声团块,淋巴结门回声消失:其内可见丰富彩色血流信号;脉冲多普勒显示高速高阻动脉血流频谱:Vmax0.23m/s,RI 0.70。右腋下未见明显肿大淋巴结。超声提示:双乳房实质性肿块(考虑乳腺淋巴瘤)伴左腋下淋巴结转移。术后病理诊断:双乳T淋巴母细胞淋巴瘤/白血病伴左腋下淋巴结转移。
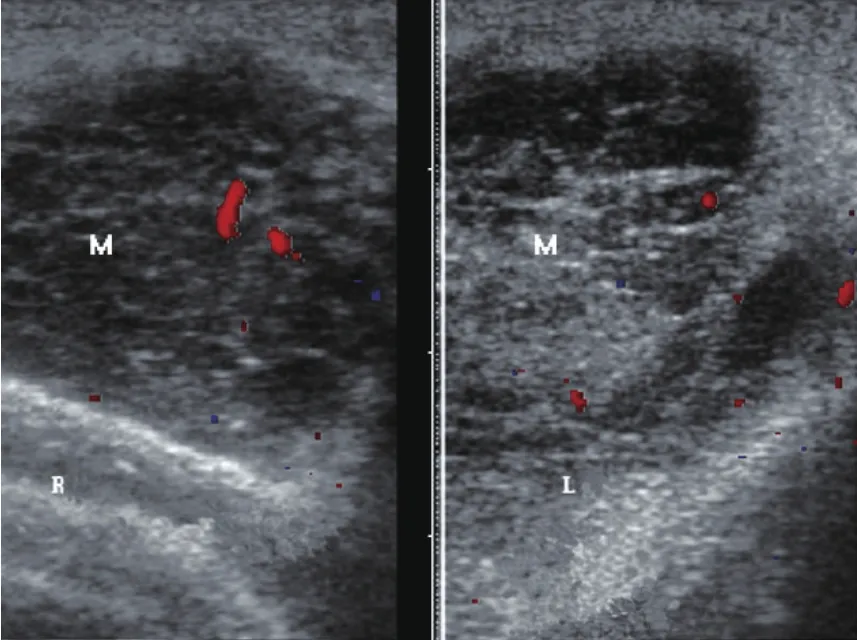
图1 乳房淋巴瘤声像图。肿瘤呈低回声,边界不清且无包膜,内部近似无回声。彩色多普勒超声见多支条状血流信号。R.右乳;L.左乳;M.肿瘤
2 讨论
原发性乳房恶性淋巴瘤(primary malignant lymphoma of breast, PMLB)在临床上极为少见,文献报道其发病率仅占原发性乳房恶性肿瘤的0.04%~0.5%[1],占所有结外淋巴瘤的2.2%[2],绝大多数为非霍奇金淋巴瘤,乳腺非霍奇金淋巴瘤可以是原发性的,也可为继发性的。此病最早由Eufemio于1966年报道,以后逐渐受到重视。患者发病年龄多为18~52岁,平均44岁;多见于女性,男性极为罕见[3~5]。乳腺恶性淋巴瘤按其细胞来源分为B细胞型和T细胞型2类。B细胞型又可分为弥漫性大B细胞淋巴瘤和黏膜相关淋巴组织类型边缘区B细胞淋巴瘤;T细胞淋巴瘤更为罕见。乳房原发性淋巴瘤超声主要表现为形态欠规则,边界欠清晰,无包膜,内部呈弱回声,近似无回声,中间夹杂中强回声,后方回声增强。临床上超声检查出现以下几种情况应该考虑乳房恶性淋巴瘤:①乳房内出现不规则形实性低回声非均质肿块;②边界欠清晰;③彩色多普勒超声显示血供丰富,血流速度高,阻力指数低。乳房恶性淋巴瘤需经病理组织学确诊。本例彩色多普勒超声声像图表现与上述特征相似,但此例患者年龄较小,正值青春发育期,双侧呈弥漫性,较为特殊且少见。
本病主要应与特殊病理类型乳腺髓样癌相鉴别:乳腺髓样癌往往呈膨胀性生长,部分较大病灶常呈圆球形,质地较软,多表现为边界清楚,但无包膜,乳腺腺体层深部多发,后期易与皮肤粘连。髓样癌内的成分较为单一,主要是大量弥漫排列的肿瘤细胞成分,间质成分少,因此透声性较好,声像图表现为边缘较光滑,内部呈低回声或极低回声,肿块内部可见散在不均的光点伴无回声区,后方回声增强或部分有声影,病灶内血管多为高阻力血流。若后方回声增强,则与淋巴瘤声像图难以鉴别,必要时可行穿刺活检病理检查,镜下见大量癌细胞即可明确诊断。
原发性乳房恶性淋巴瘤在临床上极少见,肿瘤生长速度快,病程较短,发病至就诊时间为1~12个月,平均约6个月,易发生对侧乳房或远处转移,预后较乳腺癌差,因此,对待乳房恶性包块应注意区分恶性淋巴瘤。及早对该病作出正确诊断,对延长患者生存期有重要的临床意义。
[1]Pinneiro RF, Colleoni GW, Baiocchi OC, etal. Primary breast lymphoma: an uncommon but curable disease. Leuk Lymphoma, 2003, 44(1): 149-151.
[2]Babovic N, Jelic S, Jovanovic V. Primary non Hodgkin lymphoma of the breast: is it possible to avoid mastectomy?J Exp Clin Caner Res, 2000, 19(2): 149-154.
[3]王洪江, 王忠裕. 乳腺原发性恶性淋巴瘤的诊治现状.中国现代普通外科进展, 2007, 10(6): 513-515.
[4]何丽宏, 佟仲生. 原发性乳腺恶性淋巴瘤28例临床分析.中华肿瘤防治杂志, 2008, 15(6): 465-466.
[5]沈存芳. 原发于乳腺的恶性淋巴瘤8例临床分析.山东医药, 2007, 47(25): 91-92.
