不同营养途径改善危重患者营养状况的临床观察
2011-09-11陈英姿陶福正陈仁辉浙江省台州市中西医结合医院ICU科台州317523
陈英姿 陶福正 陈仁辉 浙江省台州市中西医结合医院ICU科 台州 317523
2008年月2月—2010年1月我科对48例危重患者采取肠外营养(parenteral nutrition,PN)、肠内营养(enteral nutrition, EN)及肠外肠内联合营养(parenteral combinding with enteral nutrition,PN+EN)支持治疗,现将结果报道如下。
1 临床资料
48例均为ICU住院的危重患者,男27例,女21例,年龄22~79岁,平均59.0岁;APACHE Ⅱ评分8~15分,平均11.4分;既往均无糖尿病史。随机分为三组,每组16例,PN组颅脑外伤4例,脑血管意外6例,心肺复苏术后3例,慢性阻塞性肺疾病3例。EN组颅脑外伤6例,脑血管意外5例,心肺复苏术后3例,慢性阻塞性肺疾病2例。PN+EN组颅脑外伤5例,脑血管意外6例,心肺复苏术后2例,慢性阻塞性肺疾病3例。
2 方 法
正常成人静息能量消耗(REE)约104.6kJ/(kg.d),氮量0.15g/(kg.d),ICU危重患者在应激状态下应增加补充热量和氮量。三组患者分别给予相同热量和氮量补充,热量125.56kJ/(kg.d),氮量0.2 g/(kg.d)。PN组通过中心静脉导管输注由脂肪乳剂、葡萄糖、氨基酸及各种维生素、微量元素配制成的静脉营养液,EN组根据患者具体情况,通过鼻胃管或鼻肠管给予百普力或能全力营养液(500~1500mL),由营养泵持续注入(60~80mL/h),进食时头抬高30~45度。PN+EN组先给予肠外营养支持,方案同PN组,每日根据患者具体情况逐步减少PN量,加用适量肠内营养液并由少至多。定期监测患者的肝肾功能、血糖、血脂,及时调整营养支持输注速度。
指标观察:分别于营养支持的第1、10天测定体质指数(BMI)、总蛋白、白蛋白、血红蛋白。
统计学方法:使用SPSS 13.5统计软件,计量资料用均数±标准差表示,组内比较用t检验,组间比较用方差分析,检验水准a=0.05。
3 结 果
本组患康复者44例(91.67%),死于原发病4例(8.33%)。EN支持出现腹胀3例,经调节及治疗后缓解。PN组发生高血糖6例(37.5%),EN组有1例(6.25%),EN+PN组有3例(18.75%)。
三组患者营养支持前后及组间BMI差异均无统计学意义(P>0.05)。EN组和PN+EN组的总蛋白、白蛋白较治疗前升高,与PN组比较,差异有统计学意义(P<0.05),三组血红蛋白均较治疗前升高(P<0.05),见表1。
±s) g/L
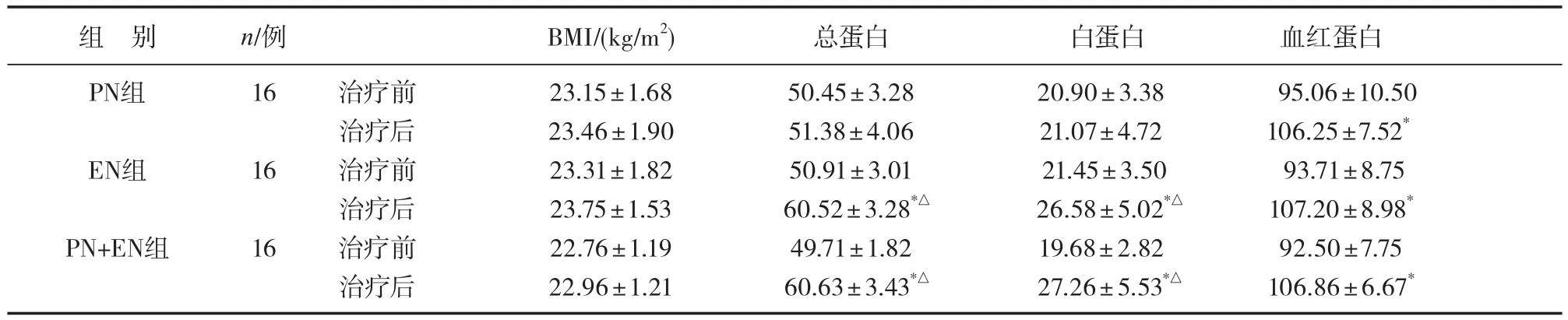
表1 三组营养状况比较(x
4 讨 论
营养支持是危重患者临床治疗中不可缺少的治疗措施。开展营养疗法,改善营养状况已成为提高危重患者存活率和生活质量的重要课题。危重患者机体处于应激状态,分解代谢大于合成代谢,易出现负氮平衡和低蛋白血症。而营养支持可以减轻营养底物不足,防止细胞代谢紊乱,支持器官、组织的结构与功能,参与机体调控免疫与生理功能,减少器官功能障碍的发生[1]。本研究表明,不同的营养支持途径均可不同程度的改善危重患者的营养状况,而EN、PN+EN对危重患者而言,效果更明显。另外危重患者糖异生增加、胰岛素抵抗,易出现高血糖,导致高渗性利尿,影响血容量并造成血电解质酸碱平衡紊乱,导致免疫力下降,感染加重难以控制,甚至影响脑缺血缺氧后局部或全脑功能的恢复[2]。Van Den Berghe等[3]指出,控制血糖可明显缩短危重病人的ICU滞留时间,减少感染性并发症的发生率,降低病死率。本组结果表明,EN、PN+EN组高血糖发生率明显低于PN组。而且营养不良时,胃肠道血管收缩使黏膜血流处于低灌注状态,胃肠黏膜屏障功能减弱,引起应激性消化道溃疡甚至出血;同时小肠通透性增加,肠腔内细菌毒素易位致肠源性感染,导致全身炎症反应综合征甚至诱发多器官功能障碍。故肠内营养不仅提供充足的热量,并且保护肠道功能和机体免疫功能,较好地控制低蛋白血症和高血糖,促进肠道功能吸收及排泄功能的及早恢复,防止菌群失调和胃肠功能衰竭[4]。
PN与EN是完全不同的营养治疗途径,PN属强制营养治疗手段,EN治疗则更好地依赖机体本身代谢调节反应。长期应用PN胃肠道黏膜可能萎缩,对患者肠道通透性、器官功能恢复及预后等有不良影响,机体难以充分发挥自身代谢调节,故易导致一系列并发症[5]。2005年美国肠外肠内营养学会及2003年加拿大危重病营养支持指导均推荐早期给予EN支持,只要患者存在部分消化功能都可给予EN。
在ICU科危重患者的救治中,根据患者疾病的不同情况,及时、合理地选择营养支持方式,可促进患者的康复,同时减少营养支持并发症的发生[6]。只要条件允许,应尽早予EN支持以维持患者的生理状态,对于不能经胃肠道摄取营养或摄取不足者,可先选择PN、EN+PN支持,待病情允许后再过渡到EN支持。PN和EN在临床应用中相辅相成,使危重患者的营养支持更趋合理和完善,促进患者的康复。
[1] 黎介寿.严重创伤病人营养支持的研究进展[M].中华创伤杂志, 1999, 15: 405-406.
[2] Umpierrez GE, Isaacs SD, Bazrgan N, et al. Hyperglycemia:anindependent marker of In-hospital mortality in patients with andiognosed. Diabete[J]. J Clin Endocinol Metab, 2002,87(3):978-982.
[3] Van den Berghe G,Wilmer A,Hermans G,et al Intentisive insulin therapy in the medical ICU[J]. Med,2006,354(5):449-461.
[4] 张建军.董伟峰.顾水均,等.重症高血压.脑出血后早期营养支持的临床研究[J].中国危重病急救医学,2004,16: 552-555.
[5] 蔡东联.营养师必读[M].北京:人民卫生出版社, 2007:297-299.
[6] 余颜,吕恩,唐朝晖.EN支持对ICU病人细胞免疫的影响[J].中国危重病急救医学, 2000, 2(2): 113-115.
