低成本腹膜透析治疗方案的探讨
2011-09-07薛武军尹爱萍靳引红梁嫦娜杨亚丽
吕 晶,薛武军,尹爱萍,靳引红,梁嫦娜,李 昭,杨亚丽
腹膜透析是终末期肾衰竭的有效替代治疗方式之一,但透析是一项费用极其昂贵的治疗,对于经济情况差的患者,透析是根本无法承受的负担。所以,很多患者最终会由于经济原因选择停止透析 (withdrawal) 或拒绝透析 (withholding)[1]。但是,接受透析或肾移植治疗是终末期肾衰竭患者的权利,尤其是那些合并症少、年轻、活动能力较好的患者,单纯因为经济原因而选择停止透析并不是出于患者的本意。从医学伦理的角度上讲,停止透析是不符合伦理的[2]。由于我国的经济条件和医疗资源有限,仍有很多经济困难甚至没有任何医疗保障的尿毒症患者。所以,尽可能地降低治疗成本,最大限度地利用现有的医疗资源,使更多的尿毒症患者能够接受透析治疗是当前值得探讨的课题。本研究回顾性分析了我院12例因经济困难而给予小剂量透析的腹膜透析患者的治疗过程,探讨如何利用腹膜透析的特点,调整治疗方案,在节省费用的基础上,发挥腹膜透析的最大效能。
1 资料与方法
1.1 一般资料 选择西安交通大学医学院第一附属医院腹膜透析中心2008年7月—2010年7月因经济困难而进行小剂量透析 (透析剂量低于4 000 ml),且透析时间超过12个月的腹膜透析患者12例为研究对象。12例患者中男4例,女8例,年龄26~77岁,平均 (49.4±19.5)岁。原发病:慢性肾炎6例,慢性间质性肾炎2例,糖尿病肾病2例,多囊肾1例,狼疮性肾炎1例。所有患者使用美国Baxter双联腹透液。排除以下患者:(1)正常透析剂量者;(2)非经济原因使用小剂量透析的患者〔肾小球滤过率 (GFR) >10 ml/min〕; (3)不愿接受随访的小剂量透析患者。
1.2 方法 回顾性研究小剂量透析患者的透析充分性、营养状况及康复状况。用MDRD公式计算患者进入透析时的GFR,用尿素清除率 (Kt/V)与肌酐清除率的均值计算透析12个月后的GFR,测量透析12个月时的透析充分性,调查透析0、3、6、9、12个月时患者的血浆清蛋白、血红蛋白、血压、尿素氮、肌酐、电解质水平。用主观全面营养评估法 (SGA)评估患者的营养状况,用karnofsky活动指数评价患者的活动能力。在保证足够能量供给的同时给予低蛋白饮食,根据记录的每月3日食谱,计算每日蛋白摄入量 (DPI)和每日热量摄入(DEI),给予饮食指导,调整食谱,纠正食谱中不良饮食成分。根据患者的腹透液用量,计算总DEI(包括饮食和透析液吸收的葡萄糖产生的热量)。对比分析透析开始时及透析12个月后GFR、DPI和DEI、生化指标、透析充分性、营养状况、康复状况及医疗费用的变化。
1.3 统计学方法 使用SPSS 16.0软件进行统计学处理,计量资料以 (±s)表示,两均值的比较采用t检验,多个均值的比较采用F检验,P<0.05为差异有统计学意义。
2 结果
2.1 透析治疗9、12个月时与透析开始时的透析充分性和生化指标比较 (见表1) 12例患者开始透析后GFR逐渐下降(P<0.01),平均DPI明显减少 (P<0.05),总DEI增加 (P<0.05),但随着平均残肾Kt/V下降 (P<0.01),平均总Kt/V明显降低 (P<0.05)。透析9个月时血尿素氮及血肌酐明显降低 (P<0.05,见图1、2),血红蛋白明显升高 (P<0.01,见图3),血清清蛋白升高 (P<0.05,见图4)。透析12个月时血红蛋白再次降至 (88.6±28.7)g/L,但与开始时比较差异仍有统计学意义 (P<0.05,见图3),清蛋白降至(33.2±8.0)g/L,与开始透析时比较差异无统计学意义 (P>0.05,见图4)。血尿素氮及肌酐升高,与开始时比较差异无统计学意义 (P>0.05,见图1、2)。透析各月血钾水平平稳,仅1例发生低钾血症,各月比较差异无统计学意义 (P>0.05)。
2.2 透析治疗12个月时的容量负荷情况与透析开始时比较(见表2) 透析12个月后患者尿量减少,与透析开始时比较差异有统计学意义 (P<0.05),超滤量、总水清除亦降低,但与开始透析时比较差异均无统计学意义 (P>0.05,见图5),平均动脉压降低 (P<0.05,见图6),血钠水平明显下降 (P<0.05,见图7),可能与严格的水盐限制有关。治疗12个月后与治疗开始时比较,平均透析液浓度升高,差异有统计学意义 (P<0.05)。3例患者出现下肢轻度水肿,仅1例患者出现心力衰竭。
表1 透析治疗9、12个月时的透析充分性及生化指标与透析开始时比较 (±s)Table 1 Dialysis adequacy and clinical biochemical mark at 0,9,12 month

表1 透析治疗9、12个月时的透析充分性及生化指标与透析开始时比较 (±s)Table 1 Dialysis adequacy and clinical biochemical mark at 0,9,12 month
GFR(ml/min)DPI(g·kg-1·d-1)总DEI(kcal·kg-1·d-1)残肾Kt/V总Kt/V血红蛋白(g/L)清蛋白(g/L)血尿素氮(mmol/L)血肌酐(umol/L)血钾(mmol/L)4.85±0.70透析9个月 3.0±1.1 0.77±0.09 23.8±2.1 0.87±0.85 1.79±0.42 101.8±27.5 36.1±10.4 28.4± 9.4 762.0±192.6 4.81±0.92透析12个月 1.4±1.1 0.65±0.12 25.4±3.7 0.43±0.30 1.35±0.41 88.6±28.7 33.6±7.6 32.6± 7.7 1025.5±233.1 4.35±0.95 F透析开始 5.2±1.6 0.97±0.42 21.3±2.0 0.98±0.45 1.72±0.84 78.6±19.4 33.6±7.6 34.0±8.2 823.7±146.4 1 11.941 0.721 P值 0.002 0.039 0.047 0.008 0.011 0.003 0.168 0.03值4.923 2.915 1.799 3.987 3.293 5.523 1.783 3.49 8 0.001 0.578

表2 透析治疗12个月时的容量负荷情况与透析开始时的比较Table 2 The comparison of volume status treated by 12 month with start of dialysis

图1 透析各月血尿素氮的变化Figure 1 The change of serum urea level on dialysis

图2 透析各月血肌酐的变化Figure 2 The change of serum creatininine level on dialysis

图3 透析各月血红蛋白的变化Figure 3 The change of hemoglobin level on dialysis

图4 透析各月清蛋白变化Figure 4 The change of albumin level on dialysis
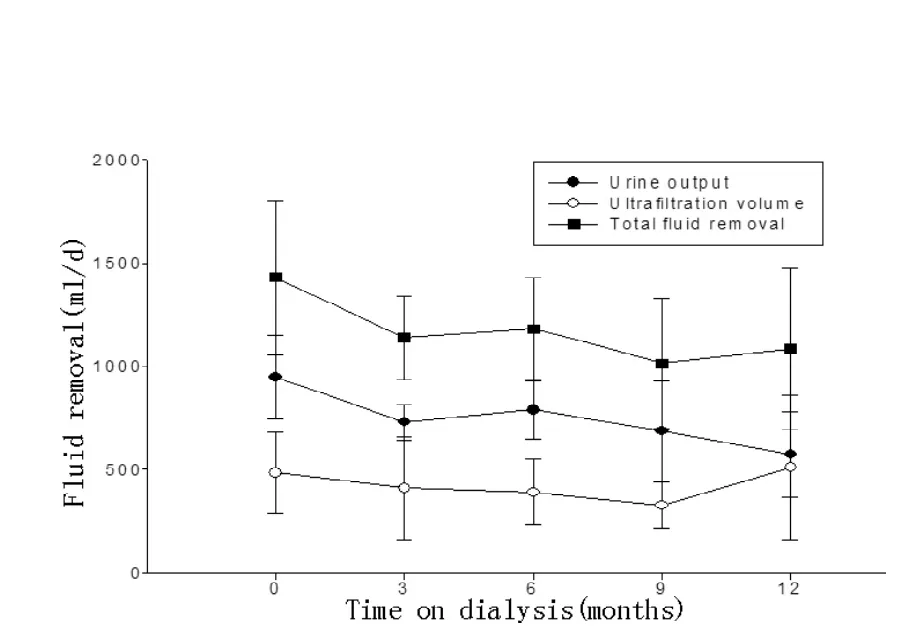
图5 透析各月尿量、超滤量及总液体出量的变化Figure 5 The change of fluid removal on dialysis

图6 透析各月平均动脉压的变化Figure 6 The change of mean arterial pressure on dialysis

图7 透析各月血钠的变化Figure 7 The change of plasma sodium concentration on dialysis
2.3 透析后患者的营养变化 透析开始时,12例患者SGA评估,有4例为A,8例为B。透析12个月后,SGA评估8例为A,3例为B,1例为C。营养不良发生率由透析开始时的8/12降至4/12,差异有统计学意义 (P=0.043)。
2.4 透析后患者的康复状况 透析开始时,12例患者Karnofsky活动指数评分8例为70分,2例为60分,2例为40分,平均 (63.3±18.5)分;透析12个月后Karnofsky活动指数评分6例为90分,2例为80分,1例为70分,3例为40分,平均 (74.2±12.5)分,二者比较差异有统计学意义 (t=2.241,P=0.036)。在开始透析时,所有患者未工作,9例患者生活仅能自理,3例患者生活不能自理。透析12个月后,6例患者康复状态理想 (2例已恢复工作,1例继续上学,3例患者已经退休,除了日常生活可以自理外,还可以做家务,帮助照顾孩子,参与社会活动);3例患者康复状态一般,生活仅能自理,可以独立完成穿衣,洗漱,吃饭等日常生活,每日卧床时间少于50%;另外3例患者康复状态不佳,由于并发症多,每日卧床时间超过50%,其中1例生活可以完全自理,2例生活完全不能自理。
2.5 报销情况和医疗花费状况 在12例患者中,合作医疗者8例,全自费者4例。平均医疗费用为 (2 833.3±1 040.8)元。其中促红细胞生成素用量每周3 000~6 000 U,平均每周4 500 U,每月促红细胞生成素费用160.8~321.6元,平均(182.4±42.7)元,占所有花费的6.4%。平均透析液花费为(2 354.8±988.2)元,占83.1%,透析液与促红细胞生成素的总费用占所有花费的89.6%。
3 讨论
尽管对GFR降至多少应该开始透析还存在争议,但有研究发现,开始透析时的GFR低于5 ml/min时,治疗效果差,营养不良发生率增高,生存时间明显缩短[3]。本研究中,由于经济困难,进入透析时患者的GFR已经降至 (5.2±1.6)ml/min,半数以上的患者存在营养不良。其中一部分患者较年轻,合并症少,透析不仅是挽救他们生命,缓解症状,减轻痛苦的惟一途径,而且完全有可能使他们恢复正常生活。然而,由于这部分患者是全自费或部分自费的患者,传统的透析方案所需要的费用对他们来说是不可能承担的,所以,我们给这些患者采用了小剂量透析的方法。
3.1 小剂量透析的原理 在上世纪90年代,腹膜透析患者几乎全部使用传统透析处方,即每日8 L透析液,交换4次,每袋腹透液在腹腔保留4 h。美国KDOQI指南对腹膜透析充分性的要求是腹膜Kt/V达到每周2.0以上,肌酐清除率达到每周60 L/W[4]。但墨西哥ADEMEX研究显示,增高小分子溶质的清除不影响腹膜透析患者的生存率。而香港的研究显示,每周Kt/V为1.7的维持性腹膜透析治疗仍可以获得很好的临床效果[5]。腹膜透析是建立在毒素生成和清除的平衡基础上的,所以只要减少饮食的摄入,在保证机体处于代谢稳定的基础上,完全可以达到减少透析剂量的目的。在相同的透析剂量下,残肾功能、腹膜转运功能、蛋白摄入量和身高都会影响透析效果[6],对于不同的个体给予个体化的透析方案是可能的。
3.2 溶质清除的问题 过去很多人认为腹膜透析患者的低蛋白血症是由于腹透液中蛋白丢失所致。所以,KDOQI建议维持性腹膜透析患者的蛋白摄入量应为1.2~1.3 g·kg-1·d-1,以补充经腹透液丢失的蛋白质。透析治疗是建立在摄入和排出平衡的基础上,所以这种高蛋白摄入就需要更多的透析液来清除代谢产物和毒素,从而增加了腹透液的用量。为了达到低剂量透析的目的,首先应降低蛋白的摄入量。对于正常人,最小的蛋白摄入量是0.6 g·kg-1·d-1。国内有研究发现,只要同时供给30~35 kcal·kg-1·d-1的热量,以免蛋白作为能量被分解,对于无合并症的腹膜透析患者给予低蛋白饮食 (每日蛋白摄入量0.8 g/kg,甚至可以更低)不会导致营养不良[7]。本研究中,所有患者都控制了蛋白的摄入量,平均DPI(0.65±0.12)g·kg-1·d-1,总 DEI(25.4 ± 3.7) kcal·kg-1·d-1。透析剂量为 (3 644.4±733.3)ml,残肾与腹膜的总Kt/V为1.35±0.41,远远低于KDOQI指南对腹膜透析充分性Kt/V达到每周2.0以上的要求。根据透析动力学模型,腹膜透析对小分子溶质的清除是流量依赖性的,而对中分子毒素的清除是时间依赖性的。也就是说,延长腹透液的存腹时间有利于中分子毒素的清除。12例患者中透析液每次存腹时间为6~12 h,明显较传统透析的4 h存腹时间要长,从而增加了对中分子的清除,以弥补透析剂量的不足。
3.3 容量平衡的问题 在对透析前后12例患者水负荷状态、血压和生化指标进行比较后发现,在透析开始时,容量负荷、血压、尿素氮水平明显改善,血红蛋白、清蛋白水平增高。在前9个月,随着患者的尿量逐渐减少,腹透液的剂量未增加,导致总液体清除量减少。我们发现前9个月患者的血钠浓度持续下降,与透析前比较,透析6个月和9个月时总的液体清除量减少,但平均动脉压仍明显降低,说明患者严格地限制了水盐的摄入,使容量得到有效控制。透析12个月时,血钠和平均动脉压轻度升高,其中有3例出现了下肢水肿,说明仍存在容量负荷增加的现象。为改善容量负荷,增加了腹透液浓度,所以超滤量、总液体清除量都较前增加,但尿素氮和肌酐的水平随之升高,血红蛋白和清蛋白随之下降,营养状态逐渐恶化,可能由于残肾功能的降低,严格限制水盐摄入量,容量负荷有所改善,平均动脉压仍保持正常,再次证实了水盐限制控制血压的有效性[8]。但是,当严格限盐仍不能减轻容量负荷时,可增加透析液的浓度,通过增加腹透出超量来增加水分清除,减轻体内容量负荷。这种方法的好处是不需要增加透析剂量及医疗费用,缺点是长期使用高渗透析液可能会导致腹膜转运功能增高,最终致使腹膜超滤能力减退[9]。
3.4 并发症的问题 残肾功能下降、透析剂量不足、饮食摄入减少、水负荷过重、酸中毒、热量摄入不足等原因可导致腹膜透析患者营养不良[10]。从本研究中可以发现,在透析后3个月,由于残肾功能下降,透析剂量未增加,进而出现对溶质的清除不足的表现,尿素氮及肌酐水平回升,患者开始出现营养不良。3例患者SGA评估为B,而1例营养状态恶化为C,这些营养不良患者除1例的总热量为19.7 kcal·kg-1·d-1,可能存在热量摄入不足外,都有不同程度的水负荷增加、酸中毒、残肾功能下降。由于残肾功能下降,总液体清除减少,内环境稳态被打破,而透析剂量不能随之增加可能是出现水负荷加重、酸中毒、毒素蓄积和营养不良的主要原因。我们发现12例透析患者在透析刚刚开始的时候,采用小剂量透析,同时控制水盐的摄入以及低蛋白饮食可以起到减轻容量负荷,降低血压,改善贫血和营养状况的作用。如果残肾功能下降缓慢,这种治疗可能会维持较好的容量及营养状态。但是随着残肾功能的减退,透析剂量不能相应增加,容量负荷可能会再次加重,溶质的清除不充分,营养状况可能恶化。本研究还发现,透析12个月后8例患者SGA评估为A,这8例患者中4例尿量超过了1 000 ml,所以良好的营养状态可能与残肾功能有关。
3.5 医疗费用的问题 国外资料显示,腹膜透析患者90.9%的费用是用于透析和促红细胞生成素的使用[11],在本研究中,透析液和促红细胞生成素的费用占总费用的89.6%。本研究采用低剂量透析,减少了透析液费用,所以大大降低了总的治疗费用。对于经济困难的患者,刚开始透析阶段,在低蛋白饮食、严格水盐限制的基础上,每日2 000~4 000 ml的小剂量腹膜透析,能改善容量负荷和尿毒症症状,延长患者的寿命,改善患者的营养状况,提高其生活质量,有效节省了医疗费用。但随着残肾功能的下降,由于无法相应地增加透析剂量而产生透析不充分、酸中毒、容量负荷加重、营养不良。但对于这部分经济困难患者,如果可能应根据患者的经济情况间歇少量地增加透析剂量。如每隔1~2天增加1袋透析液,医疗费用每月增加400~600元。但是在该治疗过程中需要严格限制饮食蛋白和水盐的摄入。
本研究结果显示,每月促红细胞生成素的平均费用为(182.4±42.7)元,占总费用的6.4%,因此,即使不使用促红细胞生成素对医疗总费用的影响也不大。而且多项资料显示,提高血红蛋白可以有效增加活动能力,缓解乏力等尿毒症症状[12-13],减轻左室肥厚,改善营养状况,明显提高生活质量,降低住院率,减少医疗费用[14]。患者通过增加透析剂量来改善贫血、增加活动能力,缓解症状的费用要远比使用促红细胞生成素高。本研究中虽然只有3例患者使用了促红细胞生成素,平均血红蛋白水平最高达 (101.8±27.5)g/L。3例使用促红细胞生成素的患者中,2例karnofsky活动指数评分达90分,1例恢复了工作,1例已经退休,可以干家务,照顾孩子,正常参加社会活动,与正常老人一样地生活。因此,我们认为使用促红细胞生成素不仅不会增加成本,而且由于贫血改善,可使患者体力恢复。本研究的12例患者中,每月总费用为 (2 833.3±1 040.8)元,显著低于国内腹膜透析患者的平均医疗花费[15]。由于降低了蛋白摄入量,使患者透析液用量降低,磷结合剂的使用减少。严格的水盐限制,使血压显著降低,减少了降压药的费用。由于给予了正确的营养指导,患者从饮食中补充所需的营养物质 (如钾、铁),所以12例患者中无一例使用口服补钾药物,仅1例使用铁剂,但仅1例患者出现血钾降低,其他患者血钾的水平保持正常,血红蛋白水平最高达 (101.8±27.5)g/L,节省了补钾药物和铁剂的费用[16]。
在本研究中,合作医疗患者有8例,全自费患者4例。参与合作医疗的腹膜透析患者其报销比例为20%~50%,而且必须住院才能报销,所以这些患者与全自费患者一样承担着沉重的医疗负担。平稳透析的患者完全可以在门诊治疗,但为了报销而收住院,实际上是医疗资源的浪费。因此,有关部门应对透析患者采取不同的政策,调整透析液报销比例,使更多的患者能够从保险中获益,同时也能有效节省医疗费用[17]。
小剂量透析法完全改变了传统的腹膜透析的概念,对于经济困难而无法获得治疗的终末期肾衰竭患者,一方面,通过对患者的教育,让其真正明白饮食控制的重要性,并掌握一定的疾病自我管理能力;另一方面,在医生严密监测下,在保证能量摄入的基础上,给予低蛋白饮食,同时减少透析剂量可最大限度地降低医疗费用[18]。严格的水盐控制可避免产生容量超负荷,饮食调整及一些非药物治疗才能有效节省患者的开支。在治疗过程中,患者的依从性是决定治疗成功与否的关键。
1 Germain MJ,Cohen LM,Davison SN.Withholding and Withdraw al from Dialysis:What we know about how our patients die[J].Source Seminars in Dialysis,2007,20(3):195 -199.
2 瞿金涛,汪玫,郁胜强.1998-2007年国内腹膜透析及血液透析领域文献回顾与分析 [J].中国全科医学,2010,13(6):1953.
3 Korevaar JC,Jansen MAM,Dekker FW.When to initiate dialysis:effect of proposed US guidelines on survival[J].Lancet,2001,358:1046-1050.
4 Blake PG,Stojimirovic B.Peritoneal dialysis adequacy and risk of death [J].Current Opinion in Nephrology and Hypertension,2001,10:749-754.
5 Lai KN,Lo WK.Optimal peritoneal dialysis for patients from Hong Kong[J].Perrit Dial Int,1999,19(suppl 3):26 -31.
6 Burkart JM.Asequacy of peritoneal dialysis[M] //R.Gokal,R.Khanna,R.Th.,K.D Nolph(eds).Textbook of peritoneal dialysis,2nd edition.London:Kluacer Academic Publisher,2000:465-497.
7 鲁新红,陆潜,汪涛.慢性肾衰竭病人的饮食现状调查 [J].护理研究,2008,22(10):2560 -2562.
8 蒋红樱,程李涛,汪涛.腹膜透析患者高血压的产生与容量超负荷的关系[J].中华肾脏病杂志,2005,21(6):367-369.
9 Wang AY-M,Lai K N.The importance 0f residual renal function in dialysis patients[J].Kidney Int,2006,69:1726 -1732.
10 Wang AY,Sea Mandy MM,Ricky IP,et al.Independent effects of residual renal function and dialysis adequancy on acutal dietary protein,calorie,and other-nutrition intake in patients on continous ambulatory peritoneal dialysis[J].Am Nephrol,2001,12:2450 -2457.
11 Yang WC,Hwang SJ,Chiang SS,et al.The impact of diabetes on economic costs in dialysis patients:experiences in Taiwan [J].Diabetes Reseach and Clinial Practice,2001,54(suppl):47-54.
12 Hansen RA,Chin H,Blalock S.Predialysis chronic kidney disease:evaluation of quality of life in clinic patients receiving comprehensive anemia care[J].Research In Social& Administrative Pharmacy,2009,5(2):143-153.
13 Carson JL,Terrin ML,Jay M.Anemia and postoperative rehabilitation [J].Can J Anaesth,2003,50(6 suppl):S60-64.
14 权正洪,张东亮,李宗文,等.纠正贫血对慢性肾衰竭患者左心室结构和功能的影响[J].中国中西医结合肾病杂志,2009,10(2):148-149.
15 王峦,程晓明,张璐莹,等.杭州市腹膜透析和血液透析治疗费用与疗效的比较研究[J].中国卫生源,2009,12(3):129-131.
16 鲁新红,孙玲华,汪涛.应用持续质量改进减少腹膜透析病人低钾血症的发生[J].护理研究,2006,20(12)3224-3226.
17 王学梅,方积乾,汪涛.论医疗费用补偿方式[J].中国卫生经济,2008,27(10):30-32.
18 于连英,卢素玉,芦静,等.不同健康教育方式对腹膜透析患者疗效的影响[J].河北医药,2008,30(3):413.
