重症监护病房谵妄危险因素分析
2011-09-06胡友斌李书清陈春梅
薛 珲,胡友斌,李书清,陈春梅
重症监护病房 (ICU)内发生的谵妄 (delirium syndrome)表现为广泛的认知障碍,以急性意识波动和认知紊乱为主要特征,常因脑弥漫性改变等引起。表现为急性起病、病变发展迅速、急性波动性精神异常等特点,故又称急性错乱状态 (acute confusional state)或急性脑病综合征 (acute brain syndrome)。国外多个流行病学调查发现,未接受机械通气或者疾病严重程度相对较低的患者,ICU内谵妄发生率为20%~50%[1],而接受机械通气的危重患者谵妄的发生率高达60%~80%。目前国内尚无ICU内谵妄的多中心流行病学研究结果,有研究报道老年患者术后谵妄的发生率在11.8%~16.3%[2],也有报道心内科心脏介入术后为 26%[3-4]。需要立即内、外科处置的危急患者或末期患者发生谵妄的概率最高[5],有研究认为在监护病房中的老年患者谵妄发生率高达80%以上[6]。谵妄的发生会导致医疗费用增加、住院时间延长,并且死亡率升高,约40%的谵妄患者会导致慢性脑病综合征[7]。谵妄患者较无谵妄患者平均住院时间增加8 d,病死率是后者的2倍[8]。本研究对我院ICU收治的513例符合纳入标准的住院患者的临床资料进行总结分析,现报道如下。
1 资料与方法
1.1 诊断标准 采用ICU患者意识模糊评估法 (confusion assessment method for the intensive care unit,CAM-ICU) 进行诊断:意识状态的急性改变或反复波动和注意缺损均为阳性,加上思维紊乱或意识清晰度的阳性改变表示存在谵妄。
1.2 纳入标准年龄≥18岁,入住ICU时间≥24 h。
1.3 排除标准 精神病、慢性痴呆史、智力低下或其他神经疾病;濒死患者。
1.4 病例来源 收集我院ICU收治的513例符合纳入标准的住院患者为研究对象,其中发生谵妄91例,无谵妄422例。基础疾病包括:颅脑创伤171例;心脏疾病105例;呼吸系统疾病86例;重大手术62例;脑血管意外55例;其他疾病34例。
1.5 方法 采用回顾性病例对照研究。收集513例患者的各项资料,填写病例调查表。内容包括:性别、年龄、慢性阻塞性肺疾病 (COPD)史、糖尿病史、低血压或心源性休克、缺氧、电解质紊乱、睡眠障碍、使用硝普钠、使用咪唑安定、感染、心律失常情况 (心房纤颤、恶性心律失常、高度房室传导阻滞)、射血分数 (EF) <40%、急性心血管事件及机械通气情况。
1.6 统计学方法 采用SPSS 17.0统计软件进行统计学处理,计量资料采用 (±s)表示,采用t检验;计数资料采用χ2检验;多因素分析采用多元Logistic回归分析。以P<0.05为差异有统计学意义。
2 结果
2.1 单因素分析结果 两组男女比例、COPD史、使用硝普钠、发生恶性心律失常、高度房室传导阻滞患者例数比较,差异均无统计学意义 (P>0.05)。谵妄组患者年龄、有无糖尿病史、低血压或心源性休克、缺氧、电解质紊乱、睡眠障碍、使用咪唑安定、感染、射血分数<40%、急性心血管事件及机械通气与无谵妄组比较,差异均有统计学意义 (P<0.05,见表1)。

表1 ICU谵妄的单因素分析Table1 Single factor analysis of ICU delirium syndrome
2.2 多因素分析结果 以是否发生谵妄为因变量,以单因素分析结果中差异有统计学意义的糖尿病史、低血压或心源性休克、缺氧、电解质紊乱、睡眠障碍、使用咪唑安定、感染、射血分数<40%、急性心血管事件、机械通气等为自变量,建立回归模型,进行二分类多因素Logistic回归分析,结果示:低血压或心源性休克、缺氧、电解质紊乱、睡眠障碍、使用咪唑安定、感染、机械通气是ICU患者发生谵妄的危险因素 (P<0.05,见表2)。
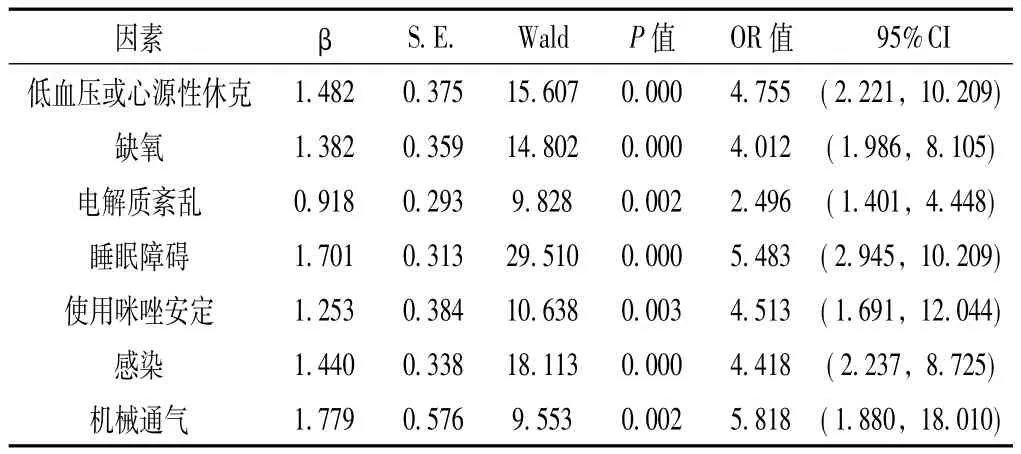
表2 ICU谵妄的多因素回归分析Table2 Multi-variate regression analysis of ICU delirium syndrome
3 讨论
本研究结果显示,谵妄组男女比为1.33∶1.00;无谵妄组男女比为1.43∶1.00,性别不是ICU患者谵妄的危险因素。谵妄组患者平均年龄 (53.33±11.63)岁,无谵妄组平均年龄(48.30±12.70)岁,有明显差异;Tersa等 发现,≥70岁的患者谵妄发生率明显提高。这与ICU老年患者的特点 (包括心脏病的高患病率、应激、感染、心功能不全、社会心理因素、电解质紊乱、睡眠障碍等)有关。
本研究多因素分析显示,低血压或心源性休克是ICU患者谵妄发生的独立危险因素,低血压或心源性休克被认为是传统监护病房内谵妄的危险因素,主要发病机制是由于低灌注状态引起的全身损伤刺激机体反应影响下,免疫及炎症反应波及脑组织,表现为炎症因子的产生和释放、炎症细胞浸润和组织损伤等[10],从而影响神经元的活动,并可能导致谵妄的发生。本研究显示低血压或心源性休克共发生62例,占所有患者的12.09%,其中发生谵妄30例,发生率达48.39%。
本研究多因素分析显示,缺氧是ICU患者谵妄发生的独立危险因素,这与其他报道一致[11]。缺氧是传统认为与重症监护病房内谵妄有关的危险因素之一,其发病机制是脑细胞对氧的耐受性很低,形成缺氧性脑病,导致谵妄的发生,缺氧与低血压共同促进恶化脑细胞功能,急性精神状态的改变或者波动,在缺血缺氧改善后有好转,呈波动性改变。本研究显示缺氧的发生率为15.20%,依靠动脉血气结果诊断,缺氧的患者谵妄的发生率为43.59%,比例较高。故重视ICU患者的氧合状态非常重要,一旦诊断患者缺氧,及时采取积极的措施提高患者的氧摄取率,采取的办法有提高氧浓度、面罩给氧、无创通气,必要时可行机械通气呼吸机辅助呼吸,保证ICU患者氧动力学的稳定,减少谵妄的发生率。本研究的局限性是未收集患者动脉血气其他数据,酸碱平衡原因未考虑,对结果可能有一定的影响。
本研究多因素分析显示,电解质紊乱对于ICU患者发生谵妄呈中度有害,177例患者存在电解质紊乱,其中50例发生谵妄,发生率为28.25%,其他报道约80%的患者发生谵妄时出现血清电解质异常[12],低钙血症可使ATP酶的作用减弱,从而使脑内乙酰胆碱释放增加,促进兴奋性谵妄的出现[13]。本研究显示ICU患者发生电解质紊乱177例 (34.50%),发生率较高,其中50例发生谵妄,占28.25%。本研究提示ICU患者发生电解质紊乱时,低钾血症、低钠血症、低钙血症均较常见,低钾血症、低钠血症已经被ICU的医护人员所重视,但低钙血症尚未重视,目前低钙血症是否是谵妄发生的独立因素尚不能确定,常合并其他电解质紊乱,应综合评定。可以确定纠正ICU患者水电解质紊乱维持其内环境的稳定是重要的也是必须的,其中维持血钾的平衡尤其重要。
本研究多因素分析显示,睡眠障碍是ICU患者谵妄的另一独立危险因素,ICU患者睡眠障碍的影响因素有: (1)视觉、听觉障碍:Kahn等[14]研究认为,谈话占监护病房内噪声的第一位 (为26%),监护报警占噪声的第二位 (为20%),呼吸机占噪声的第三位 (为8%)。超过60分贝的噪声就会刺激患者的交感神经兴奋,导致患者烦躁不安、血压升高、心率升高、压力感和焦虑感加重,使患者入睡困难、昼夜睡眠节律异常、幻觉[15]。(2)限制探视:监护病房内危重患者较多,常谢绝探视控制感染,但患者与家人隔离后常出现分离性焦虑。尤其是老年患者常不能理解,缺乏安全感,入睡困难。(3)限制活动:通常用约束带固定患者的双手甚至四肢,为了防止气管插管导管和 (或)引流管移动或意外拔除,若没有向患者解释清楚,患者会感觉无安全感、不适,导致躁动不安,睡眠障碍。部分学者认为睡眠障碍并不是监护病房内谵妄的主要因素,与患者的病情相关,目前尚无大样本临床相关证据报道[16]。本研究结果显示513例患者中出现睡眠障碍128例 (24.95%),而谵妄患者睡眠障碍占35.93%,比例更高,多因素分析结果显示睡眠障碍是ICU患者谵妄的危险因素。
本研究多因素分析显示,使用咪唑安定是ICU患者发生谵妄的另一独立危险因素,ICU内药物的副作用及药物的戒断症状已经引起广大监护病房医护人员的重视。现在有人认为,重症监护病房内谵妄最为突出的一个危险因素就是镇痛、镇静药物和精神活性药物的使用[17]。Inouye等[18]在一篇综述中总结提出,使用阿片类苯二氮卓艹类及一些精神活性药物,患者发生谵妄的风险会增加3~11倍。Marcantonio等[19]发现哌替啶、地西泮与ICU内谵妄的发生密切相关。Pandharipande等[20]研究发现劳拉西泮是ICU内发生谵妄的一个独立危险因子。对外科和创伤监护病房患者进行调查发现咪达唑仑是ICU内发生谵妄的一个较强的独立危险因素[21]。本研究仅选取ICU常用的药物硝普钠、咪唑安定两种药物进行多因素分析,结果显示咪唑安定是ICU患者发生谵妄的危险因素,由于样本量较少,其他药物的影响未列入本研究的范围,结果有一定的局限性。
本研究多因素分析显示,感染是ICU患者发生谵妄的另一独立危险因素,87例感染患者中36例发生谵妄,发生率为41.38%,与其他报道一致[13]。感染增加监护病房内谵妄发生风险可能是由于感染时释放大量炎性细胞因子和 (或)细菌毒素[22],从而使血-脑脊液屏障的通透性增加,改变神经传递造成大脑代谢改变而引起精神改变,导致谵妄。另一方面由于在全身感染引起全身炎性反应,免疫及炎症反应波及神经系统,表现为炎症因子的产生及释放、炎症细胞浸润和组织损伤等,从而影响神经元的活动,并可能导致谵妄的发生。ICU患者出现的感染中第一位是肺部感染,肺部感染常是心功能不全急性发作的诱因。感染已经被ICU医护人员所重视,而控制感染是治疗心力衰竭主要的治疗措施之一已经被众人熟知[23],值得注意的是在ICU监护和治疗要严格执行无菌操作,并及时洗手,加强管理,避免交叉感染。
本研究多因素分析显示,机械通气是ICU患者发生谵妄的独立危险因素,危险程度居各因素的第一位,发生率为53.84%,结果与其他报道一致[24],机械通气患者高谵妄率已是目前ICU不能忽视的问题,长期使用而短期无法脱离呼吸机的患者,由于气管插管或切开等不适,肢体被动约束、语言沟通障碍、监护仪和呼吸机的报警音及噪声、白昼无法分辨、室内通宵照明,使患者心理压力加大,精神压力增加,不能及时调节内环境的稳定,从而产生应激反应,导致交感神经兴奋,血肾上腺素、去甲肾上腺素水平增高,耗氧增加,心率增加,高级神经中枢活动出现急性失调,表现为兴奋性增高为主的精神异常,从而诱发谵妄[25-26]。机械通气诱发的谵妄常表现为活动亢进型,如何处理机械通气患者的这种心理平衡紊乱,目前暂无比较好的方法,及时观察患者的精神状态,并定时评估,加强治疗早日脱机是比较理想的方法。
本研究由于资料有限未能行其他一些可能导致谵妄的因素的资料收集,包括文化程度、性格倾向、家族史、发热、性格倾向、社会心理因素、代谢状态等,这是本研究的局限性,有条件进行前瞻性研究更好,对于每位符合要求的患者进行ICU谵妄的筛查,并由受过培训的医护人员进行现场评估,增加诊断的正确率,减少漏诊率。
ICU谵妄是一种常见的监护病房疾病,发生率较高,应早期诊断,早期治疗,在住院期间如果患者发生低血压或心源性休克、缺氧、电解质紊乱、睡眠障碍、使用咪唑安定、感染、机械通气,应该多观察患者,早期行谵妄的筛查,及时诊治,减少ICU患者谵妄的发生率。
1 Pandharipande P,Cotton BA,Shintani A,et al.Prevalence and risk factors for development of delirium in surgical and trauma intensive care unit patients[J].J Trauma,2008,65(1):34-41.
2 张永乐,窦东梅,张世清,等.老年患者术后谵妄危险因素分析[J].中国全科医学,2006,9(9):717-718.
3 Matusumoto K,Akagi K,Abekura M,et al.Investigation of surgically treated and untreated unruptured cerebral aneurysms of the anterior circulation[J].Surg Neurol,2003,12:516.
4 董建廷,周敏.老年心肌梗死患者急诊经皮腔内冠状动脉成形术围术期谵妄综合征临床分析[J].中国心血管病研究杂志,2004,8(2):620.
5 Marshall MC,Soucy MD.Delirium in the intensive care unit[J].Critical Care Nursing Quarterly,2003,26(3):172.
6 Demeure MJ,Fain MJ.The elderly surgical patient and postoperative delirium[J].J Am Coll Surg,2006,203:752-757.
7 Micusker J,Cole MG,Dendukuri N,et al.Does delirium increase hospital stay?[J].J Am Geriatr Soc,2004,51:1539-1546.
8 Miller MO.Evaluation and management of delirium in hospitalized older patients[J].American Family Physician,2008,78(10):1265.
9 Tersa A,Rumman MD,Jonathan M,et al.Delirium in elderly patients:evalution and management[J].Mayo Clin Proc,1995,70(2):989.
10 Rothwell NJ,Luheshi G,Toulmond S.Cytokines and their receptors in the central nervous system:physiology,pharmacology and pathology[J].Pharmacol Ther,1996,69:85-95.
11 LIN Shu-min,HUANG Chien-da,LIU Chien-ying,et al.Risk factors forthe development of early onset delirium and the subsequent clinicaloutcome in mechanically ventilated patients[J].Sepsis,2008,23(3):372-379.
12 西鸣康一,平山正実.ICU症候群[J].呼吸和循环,1991,39:1201-1204.
13 黄洁,肖倩.ICU谵妄危险因素的META分析[J].中华护理杂志,2010,45(1):6-9.
14 Kahn DM,Cook TE,Carlisle CC,et al.Identification and modification of environmental noise in an ICU settings[J].Chest,1998,114:535-540.
15 孙淑兰.监护仪给病人身心引发的伤害及护理对策[J].护理管理杂志,2004,4(2):34-35.
16 万献尧,张久之.ICU综合征[J].中华内科杂志,2009,48(9):779-781.
17 方向明.正确认识和处理危重病人的谵妄[C].2009年中华医学会全国麻醉学术年会论文集,2009:20-25.
18 Inouye SK,Schlesinger MJ,Lyndon TJ.Delirium:a symptom of how hospital care is failing older persons and a window to improve quality of hospital care[J].Am J Med,1999,106:565-573.
19 Marcantonio ER,Juarez G,Goldman L,et al.The relationship of postoperative delirium with psychoactive medications[J].JAMA,1994,272:1518-1522.
20 Pandharipande P,Shintani A,Peterson J,et al.Lorazepam is an independent risk factor for transitioning to delirium in intensive care unit patients[J].Anesthesiology,2006,104:21-26.
21 Pandharipande P,Cotton BA,Shintani A,et al.Prevalence and risk factors for development of delirium in surgical and trauma intensive care unit patients[J].J Trauma,2008,65(1):34-41.
22 Ouimet S,Kavanagh BP,Gottfried SB,et al.Incidence,risk factors andconsequences of ICU delirium[J].Intensive Care Med,2007,33:66-73.
23 Aldemir M,Ozen S,Kara I,et al.Predisposing factors for delirium in the surgical intensive care unit[J].Crit Care,2001,5:265-270.
24 Lin SM,Liu CY,Wang CH,et al.The impact of delirium on the survival of mechanically ventilated patients[J].Crit Care Med,2004,32:2254-2259.
25 赵俊敏,王云平,杜新艳.食管癌、贲门癌术后谵妄的原因分析及护理[J].河北医药,2009,31(20):2834.
26 杨玉燕,吕美聪,徐雅琼.高龄患者谵妄的原因分析及护理对策[J].护理与康复,2009,8(1):25.
