外阴癌预后影响因素分析
2011-08-14姚心雨胡小青
姚心雨,胡小青,罗 兵
(1.河南省安阳地区医院妇产科 455000;2.江西省妇幼保健院肿瘤科,南昌 330006)
外阴癌约占女性肿瘤的0.3%,占女性生殖系统恶性肿瘤的3%~5%[1]。本文回顾性分析本院1980~2009年收治的90例原发性外阴癌患者资料,探讨临床病理因素与总生存时间的关系。
1 资料与方法
1.1 一般资料 (1)年龄:发病年龄为29~81岁,中位55岁。(2)肿瘤位置:中线型(Ⅰ组)49例,侧位型(Ⅱ组)41例。(3)肿瘤病理类型:外阴鳞癌73例,疣状癌4例,腺癌 3例,腺鳞癌 2例,恶性黑色素瘤4例,基底细胞癌2例,paget′s腺癌1例,恶性皮肤纤维肉瘤1例。将外阴鳞状细胞癌和疣状癌分为鳞癌组,其他病理类型归为非鳞癌组。(4)肿瘤组织学分级:73例外阴鳞癌中高分化51例,中分化21例,低分化1例。(5)临床分期:按2009年FIGO临床分期,Ⅰ期30例,Ⅱ期18例,Ⅲ期37例,Ⅳ期5例。(6)腹股沟淋巴结转移:无淋巴结转移63例,单侧淋巴结转移24例,双侧淋巴结转移3例。
1.2 手术及辅助治疗 75例患者接受外阴癌根治手术(50例行腹股沟淋巴结清扫术),其余15例行腹股沟淋巴结活检术。56例单纯手术治疗,5例术前行1个疗程辅助化疗,11例术后辅助化疗。早期化疗方案为平阳霉素/博莱霉素、长春新碱、顺铂联合化疗,目前化疗方案为卡铂、多西紫杉醇联合化疗。1例术前放疗,放射剂量为25 Gy/4w。2例术后补充放疗,6例术后辅助放、化疗,放射剂量为40~50 Gy/4w。15例行根治性放化疗,放射剂量为60 Gy/4w。
1.3 统计学处理 采用SPSS13.0统计软件分析数据,生存率采用生命表法,各组5年生存率差异比较采用log-rank法检验,多因素预后分析采用Cox比例风险模型。
2 结 果
2.1 生存率 随访时间8~308个月,失访15例,死亡30例,治疗后复发18例。5年生存率为 75.1%,随着时间延长,患者生存率明显降低(图1)。
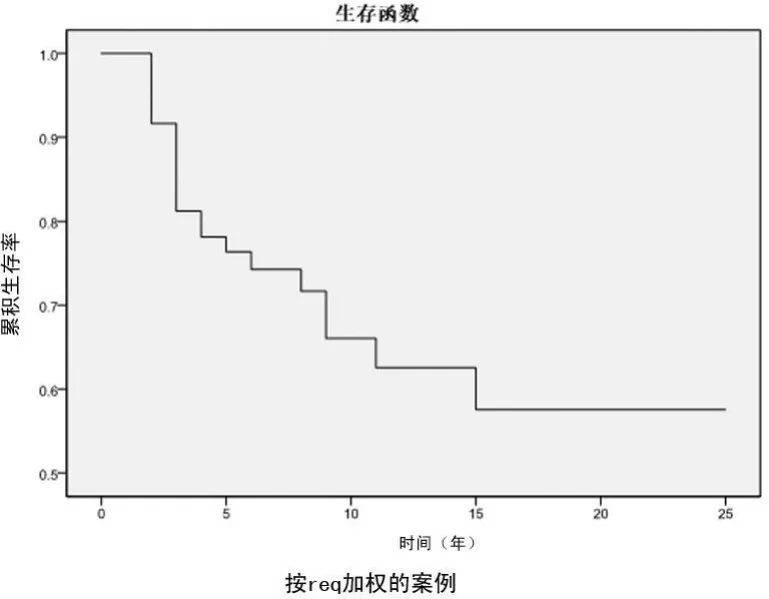
图1 生存时间
2.2 临床病理因素对生存时间影响 将年龄、肿瘤直径、肿瘤位置、肿瘤组织学分级、临床分期、肿瘤病理类型和腹股沟淋巴结转移等因素分组比较,单因素分析显示肿瘤组织学分级对外阴鳞癌患者生存时间有影响。临床分期、肿瘤病理类型和腹股沟淋巴结转移对外阴癌患者生存时间有影响(表1)。
2.3 治疗方式对生存时间的影响 手术加辅助治疗组、单纯手术组和根治性放、化疗组5年生存率分别为90.9%、76.0%和66.2%。3组患者生存时间无显著差异(表2)。

表1 临床病理因素与生存时间的关系

表2 治疗方式与生存时间的关系
2.4 多因素分析与生存时间的关系 将临床分期、肿瘤病理类型和腹股沟淋巴结转移引入Cox比例风险模型分析,腹股沟淋巴结转移是外阴癌患者独立预后风险因素(B=-1.439,P=0.026,OR=0.237,95%CI:0.067~ 0.839)。
3 讨 论
目前外阴癌发病率呈上升趋势[2],5年生存率约为68%[2-3],本研究5年生存率为75.1%。外阴癌预后与年龄、病灶部位、肿瘤临床分期、组织学分级、淋巴结转移、切缘是否残留癌灶等有关[2,4]。本研究结果显示肿瘤病理类型、组织学分级、临床分期和腹股沟淋巴结转移是外阴癌预后影响因素。
鳞癌约占外阴癌的90%[5],鳞癌组5年生存率为 80.4%,非鳞癌组5年生存率为56.8%,外阴鳞癌患者预后优于非鳞癌患者。
73例外阴鳞癌中,肿瘤高分化组5年生存率为86.8%,中低分化组5年生存率为58.4%,两组差异显著。这与 Rosen和M almstrom[6]研究结果相似。但有研究认为肿瘤组织学分级并不影响外阴鳞癌患者预后[7]。结论差异可能是由于本研究和文献[6]研究均把中、低分化归为一组所致。
Ⅰ~Ⅱ期患者预后优于Ⅲ~Ⅳ期,这与众多研究结果一致[2,4,7]。但Rouzier等[8]研究发现侵及阴道、尿道及肛周的患者预后优于淋巴结受累者,认为Ⅲ期范围较广泛,不能反映分期对外阴癌生存率的影响。
国内外研究公认腹股沟淋巴结转移是外阴癌预后最重要的影响因素[9-10],本研究腹股沟淋巴结阳性组5年生存率也明显降低。腹股沟淋巴结清扫为其治疗手段,但术后护理非常棘手[11]。为改善患者生活质量,Levenback等[12]引入前哨淋巴结技术。Tjin Asjoe等[10]发现32例前哨淋巴结阴性患者中1例腹股沟淋巴结复发,质疑此技术可行性。但有学者认为此技术安全有效[13-15]。
综上所述,肿瘤组织学分级、临床分期、肿瘤病理类型和腹股沟淋巴结转移对生存时间有影响。腹股沟淋巴结转移是外阴癌独立预后因素,但因样本量小,可能存在偏差,仍需扩大样本量,加强随访。
[1]杨来春,段涛,朱关珍,等.铁林迪妇科手术学[M].山东:山东科学技术出版社,2003:1247.
[2]Kim MK ,Kim JW,Lee JM ,et al.Validation of a nomogram for predicting outcome ofvulvarcancerpatients,primarily treated by surgery,in Korean population:multicenter retrospective study through Korean Gynecologic Oncology Group(KGOG-1010)[J].Gynecol Oncol,2008 ,19(3):191-194.
[3]王淑珍,孙建衡.外阴癌临床治疗309例报道[J].中华肿瘤杂志,2000,(22):170-174.
[4]Stroup AM ,Harlan LC,T rimble EL.Demographic,clinical,and treatment trends among women diagnosed with vulvar cancer in the US[J].GynecolOncol,2008 ,108(3):577-583.
[5]Berek JS.诺瓦克妇科学[M].郎景和,向阳,译.14版.北京:人民卫生出版社,2005:995.
[6]Rosen C,Malm strom H.Invasive cancer of the vulvar[J].gynecoloncol,1997,65:213-217.
[7]Francesco R,Francesco H ,Antonino D,et al.Clinical and pathological prognostic factors in squamous cellcarcinoma of the vulva[J].Gynecologic Oncology ,2006,102(2):333-337.
[8]Rouzier R,Preti M ,Sideri M ,et al.A suggested modification to FIGO stage Ⅲ vulvar cancer[J].Gynecol Oncol,2008,110(1):83-86.
[9]Woelber L,Mahner S,Voelker K,et al.Clinicopathological prognostic factors and patterns of recurrence in vulvar cancer[J].Anticancer Res,2009,29(2):545-552.
[10]Tjin-Asjoe FM ,van Bekkum E,Ewing P,et al.Sentinel node procedure in vulvar squamous cell carcinoma:a histomorphologic review of 32 cases.The significance of anucleate structures on immunohistochemistry[J].Int J Gynecol Cancer,2008,18(5):1032-1036.
[11]刘芳容.1例外阴癌根治术后TDP照射导致深Ⅱ度烫伤的护理教训[J].重庆医学,2006,35(18):1724.
[12]Levenback C,Burke TW,Gershenson DM ,et al.Intraoperative lymphatic mapping for vulvar cancer[J].Obstet Gynecol,1994 ,84(2):163-167.
[13]Nathalie DH ,Gregory A,Luce T ,et al.Sentinel node biopsy in vulvar cancer[J].Bull Cancer,2008 ,95(7):701-706.
[14]Puig-Tintore LM ,Ordi J,Vidal-Sicart S,et al.Further data on the usefulness of sentinel lymph node identification and ultrastaging in vulvar squamous cell carcinoma[J].Gynecologic Oncology,2003,88(1):29-34.
[15]程玺,李子庭,臧荣余.外阴癌前哨淋巴结活检研究进展[J].国外医学肿瘤学分册,2001,28(2):154-156.
