食管胃交界部腺癌切口手术径路的研究对比
2011-08-14周林太
周林太
食管胃交界部腺癌(AEG)是指位于食管胃连接线(齿状线)上下5 cm范围内的腺癌统称为食管-胃结合部腺癌,据癌肿主体部位与齿状线的关系将AEG分为Siewert分型I、Ⅱ、Ⅲ型。近年来,AEG的发病率呈上升趋势,选择我院2006年2月至2010年3月收治的(Siewert分型II/Ⅲ型)AEG患者78例,分别行经腹根治术与经胸根治术,对临床效果进行比较分析,现报告如下。
1 资料与方法
1.1 一般资料 本组男40例,女38例,年龄46~74岁,平均53岁。所有患者术前都行上消化道造影检查和胃镜检查取病检证实为AEG(Siewert分型Ⅱ/Ⅲ型)患者,排除Ⅰ型病例。病理类型:中高分化腺癌58例,低分化腺癌20例,印戒细胞癌12例,管状腺癌3例,黏液腺癌3例,乳头状腺癌2例。经胸手术12例,胸腹联合手术22例,经胸手术病例均需输血,每例400~800 ml,平均600 ml。经腹手术34例,均连续硬膜外麻醉,仅有4例需术中输血,每例400 ml。
1.2 手术方式 本组手术均经口气管全麻下进行,经左胸第8肋间紧贴第9肋上缘或胸腹联合,近端胃大部切除22例,全胃切除17例。其中3例同时切除脾脏;经腹手术病例中,近端胃大部切除15例,全胃切除24例,其中5例切除脾脏。消化道重建方式均采用吻合器进行。近端胃大部者小弯侧封闭,留大弯侧与食管对端吻合,全胃切除者行食管空肠吻合,其中空肠代胃袢式吻合22例,空肠P型代胃ROUXEN-Y吻合16例。
1.3 经左胸第8肋间紧贴第9肋上缘或胸腹联合治疗,术后并发症手术后一个月内死亡1例,1例因出现心功能衰竭死亡。经腹部手术无死亡病例。
1.4 统计学方法 采用SPSS 12.0统计学软件进行处理,数据应用均数±平均值(±s)表示,并对计数单位和计量单位应用t检验和χ2检验,P<0.05有统计学差异。
2 结果
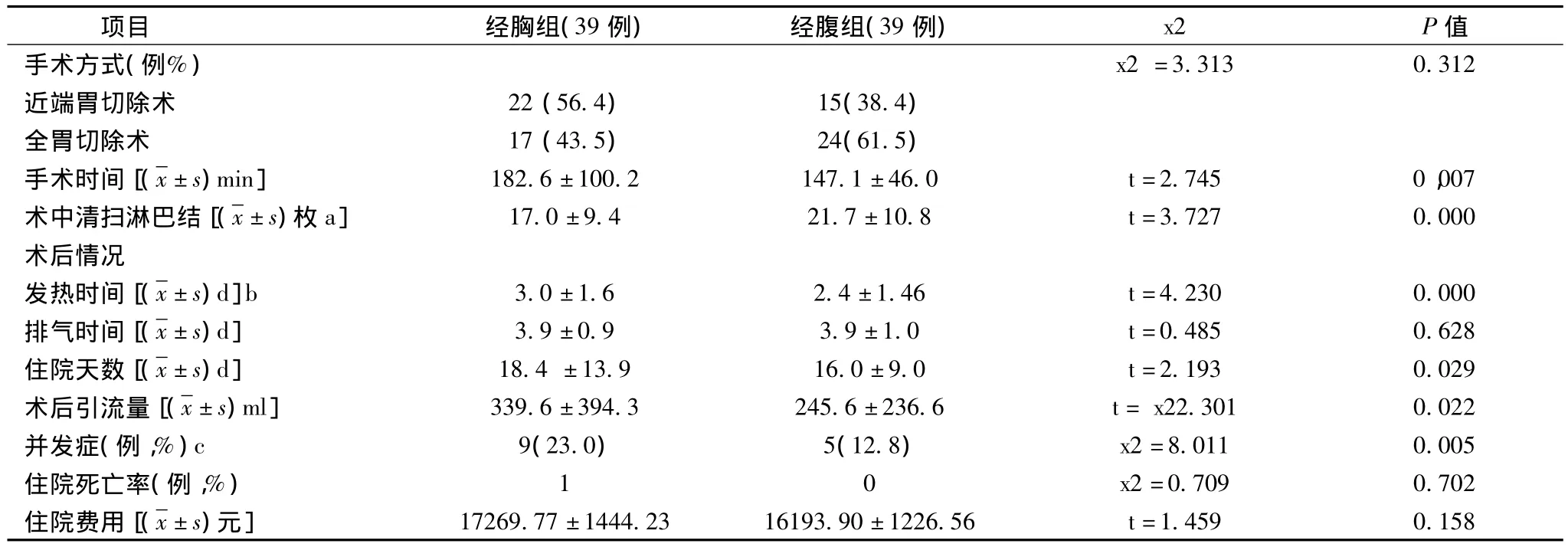
表1 胸组和经腹组手术及术后观察指标结果比较
3 讨论
自上个世纪70年代中期以来,胃远端部位腺癌发病率和死亡率呈逐年下降的同时,食管胃结合部腺癌(AEG)的发病情况呈增长趋势,特别是在西方国家,其增长趋势尤为迅速,美国发病率呈5~6倍的增长,年增长率为4% ~10%,而在英国和西欧国家的发病趋势呈同样升高的趋势,年增长率为5% ~10%[1-2]。相比于胃远端癌和食管上段癌,AEG具有特殊的生物学行为,且5年存活率较低,学术界倾向将其列为一类独立类型的肿瘤[3]。目前,最常用的AEG的分型是德国医生Siewert提出的Siewert分型(Ⅰ、Ⅱ、Ⅲ型)。不同的Siewert亚型的AEG患者接受手术方式有所不同,对于Ⅰ型AEG行经胸近端胃及部分食管切除已无异议。长期以来有关分型Ⅱ、Ⅲ型AEG根治术的手术径路一直存在争议。采用左胸一切口径路之一治疗Ⅱ、Ⅲ型AEG,然而,经胸手术创伤较大,术后并发症发生率高,且若不作腹部辅助切口则难以彻底清扫胃周淋巴结影响手术的根治性和术后存活率。应用左胸腹联合切口能提供更好的显露,纵膈和胃周淋巴结清扫均较彻底,左胸腹联合切口创伤更大,手术并发症和围手术期病死率均较高,影响患者的预后。吻合口瘘是消化道肿瘤术后的严重并发症之一,吻合口的愈合与一般组织愈合的区别在于其术后就担负消化液的储存及输送功能,而胸腔内吻合口还受到负压影响,因而经胸手术的吻合口瘘发生率远高于经腹手术[4]。Siewert分型II/Ⅲ型AEG在生物学行为上更接近于胃癌,遵照胃癌的处理规范,同时切除部分食管[5]。经腹径路不但能完整廓清胃周淋巴结,充分游离胃周韧带,并可以经食管裂孔进入胸腔,切除食管下段,在纵膈内完成胃-食管吻合,由于该术式避免开胸,降低术中和术后并发症的发生率,尤其减少了术后胸痛和胃食管反流的发生,提高了生活质量。文献认为在能够完整切除肿瘤的情况下,(绝对根治手术,RO切除),行经腹或经胸手术患者的预后差异无统计学意义。AEG经胸手术并发症发生率高,生活质量差却是事实[6]。经腹组术后总生存时间、无瘤生存时间和5年存活率均明显优于经胸组,两组术后5年存活率分别为52.3%和37.9%[7]。经本组手术观察经腹切口手术中时间缩短,输血量明显减少,患者术后发热时间短,术后引流量减少,术后并发症的发生率也明显低于经胸组,对心肺功能的影响较小,术后无一例心肺并发症死亡病例,因此,缩短住院时间,医疗花费减少,是一种良好的手术路径,值得进一步推广。
[1]Devessa SS,Blot WJ,Fraumeni JF.Jr:Changing pattems in the IncIdenoe of esophageal and gastric carccinoma in the United States.Cancer,1998,83:2049-2053.
[2]Dolan k,Sutton r,Waiker SJ,et al.New classification of esophageal and gastric carcinomas derived from changing patterns in epidemioiogy.Br J Cancer,1999,80:834-842.
[3]Chandrasoma p.What is adenocarcinoma of the esophagogastric junction?.Am J Gastroenterol,2008,103(2):492-493.
[4]吴阶平,裘法祖.黄家驷外科学.北京:人民卫生出版社,1999:1487.
[5]Forehaw MJ,Gossage JA,Ockrim J,et al.Left thoracoabdominal esophagogastrectomy:still avalid operation for carcinoma of the distal esophagus and esophagogastric junction.Dis esophagus,2006,19(5):340-345.
[6]Johansson J,Djerf P,oberg S,et al.Two different surgicai approaches in the treatment of adenocarcinoma at the gastroesophageal junction.world Surg,2008,32(6):1013-1020.
[7]Sasako M,sano T,Yamamoto S,et al.Lefa thoracoabdominal approach versus abdominal-transhiatal approach for gastric cancre of the cardia or subcardia:a randomised controlled trial.lancet Oncol,2006,7(8):644-651.
