经直肠彩超引导下穿刺诊断前列腺癌的临床分析
2011-08-01赵盛发杨伟萍丁战玲李红学
李 想 李 航 赵盛发 杨伟萍 丁战玲 李红学
近年来,我国中老年男性常见的前列腺疾病发病率快速增长,其中前列腺癌更是成为男性身体健康的重大威胁。经直肠彩超(transrectal ultrasound,TRUS)可以近距离检查前列腺,发现其细微病变,TRUS引导下前列腺穿刺活检正逐渐成为早期发现和诊断前列腺癌的重要手段之一。我院自2010年1月至2011年3月对30例直肠指检阳性或经直肠彩超检查怀疑有占位性病变的前列腺疾病患者行TRUS引导下前列腺穿刺活检,现报道如下。
1 资料与方法
1.1 临床资料
本研究经医院伦理委员会讨论同意,入组35例,年龄48~82岁,平均年龄(69.7±7.43)岁。均行直肠指检(DRE)、TRUS检查。其中直肠指检阳性(触及硬结或质地较硬)者30例,经直肠彩超检查异常者34例。所有患者均签署知情同意书,并行外科手术治疗。全组前列腺体积(按长×宽×厚/2估算)26~203cm3,平均体积(54 ±26)cm3。
1.2 仪器与试剂
采用GE LOGIC 9型、PHILIPS HDI 5000彩超检查仪,端扫直肠探头(频率6.5 MHz)及配套的金属活检穿刺架,自动活检枪(美国BARD公司)及穿刺针(美国BARD公司18G 25cm)。
1.3 操作方法
患者于穿刺前行肠道准备,穿刺时取左侧卧位,将带有穿刺架的探头插入肛门。扫察前列腺,观察团块回声及异常回声区,辅以彩色多普勒血流显像(CDFI)及脉冲式多普勒(PW)侦测异常血流信号区。行前列腺标准六点穿刺法[1],然后对声像图上发现的可疑病灶、血流信号异常区及供血动脉血流阻力指数(RI)较高的病灶各加穿1~2针。穿刺后取出组织分别置于10%福尔马林固定液瓶中,注明姓名及穿刺部位,送病检。本组病例平均穿刺针数为10针,其中2人再次活检。
1.4 随访
本组病例随访最长15个月,2例原诊为前列腺良性增生者后经再次前列腺穿刺确诊为前列腺癌,漏诊率5.71%。
1.5 统计学方法
应用SPSS 16.0软件包进行统计分析,计量资料采用均数±标准差表示,单侧检验采用Fisher确切概率法,P<0.05为差异有统计学意义。
2 结果
2.1 穿刺结果和手术结果
前列腺组织标本取材良好,共穿刺350针。病理诊断结果为前列腺良性增生者(BPH)16例、前列腺癌(PCa)17例、胃肠间质瘤2例,分别占穿刺例数的45.71%、48.57%、5.71%。穿刺病理诊断为前列腺癌者均被手术切检证实,穿刺结果为前列腺增生的病例中有1例经手术切检证实为前列腺癌。TRUS和手术切检对前列腺癌的诊断差异无统计学意义(P>0.05)。见表1。
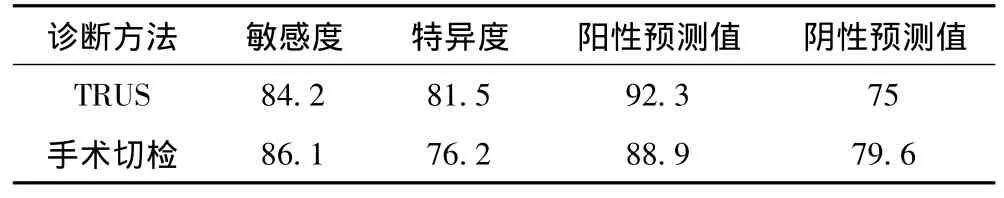
表1 两种诊断方法判断前列腺肿物良、恶性的比较 (%)
2.2 TRUS彩超CDFI及PW检查
本组病例前列腺癌病灶血供丰富者占70.59%,非前列腺癌结节血供丰富者占61.1%,两者差异无统计学意义(P>0.05);两者均以动脉供血为主,前列腺癌病灶(图1)的RI≥0.75者占70.59%,显著高于非前列腺癌结节(7.69%,图2),差异有统计学意义(P<0.05)。见表2。以RI=0.75为临界值,对前列腺癌诊断的敏感度、特异度分别为70.6%、81.2%,阳性、阴性预测值分别为92.3%、75.0%。

表2 前列腺癌病灶与非前列腺癌结节CDFI、PW检查结果 (n)
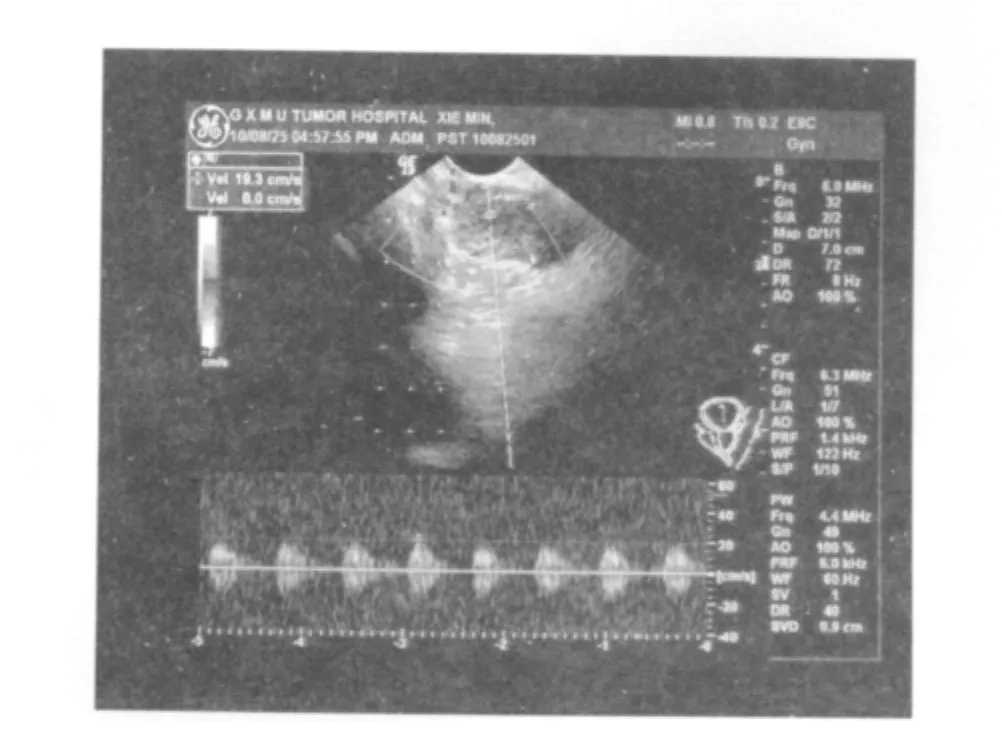
图1 PW检查:前列腺癌病灶血供丰富,RI=1
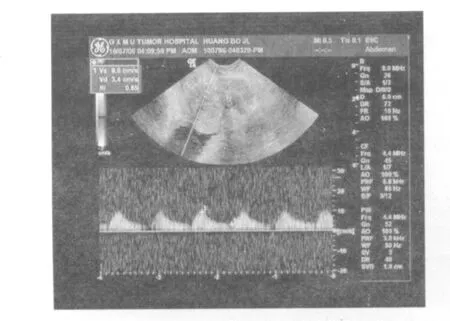
图2 PW检查:前列腺增生结节血供欠丰富,RI=0.65
3 讨论
前列腺癌初发于40岁左右,发病率随年龄增长而上升。虽然我国是前列腺癌发病率较低的国家,但近年来部分发达地区前列腺癌发病率正迅速增长。1989年Hodge提出了标准6点法前列腺穿刺术,阳性率为20% ~30%,检出率为71.8%[2],但也有研究发现其漏诊率达13% ~41%[3]。本组病例在此方法基础上对怀疑为前列腺癌病灶的异常回声结节,特别是位于外腺的低回声结节或内有散在钙化灶的结节进行重点穿刺,病检结果为前列腺癌17例,占穿刺总人数48.57%,漏诊率为5.71%。穿刺病检与手术切检查结果相比较敏感度稍低,可能与穿刺布针选择欠佳有关。前列腺癌病灶内部回声多变,在本组病例中,病灶较小且局限时,癌肿结节主要为低回声,边界较清晰。癌肿较大时,为强弱不均的混合性回声,边界模糊,可向前列腺表面隆起或向周围组织浸润生长。由于前列腺癌侵蚀性、多发性的生长特点,要求前列腺活检时行多点穿刺,以提高阳性率。
CDFI和PW对发现肿瘤部位具有重要辅助作用。本研究结果显示,前列腺癌病灶与非前列腺癌结节血供丰富者所占比例接近,两者均以动脉供血为主,前者 RI≥0.75者占 70.59%,显著高于后者(7.69%),差异有统计学意义(P<0.05),以 RI=0.75为临界值,对前列腺癌诊断的敏感度、特异度分别为 70.6%、81.2%,阳性、阴性预测值分别为92.3%、75.0%,与钱孝纲[4]、岳林先等[5]报道结果相似。分析原因,我们认为阻力指数的差异可能是由于肿瘤血管缺乏正常的树状分枝结构、完整的基底膜和弹力纤维,血管缺乏弹性等缘故。依据表1的结果我们认为对前列腺病灶供血动脉RI≥0.75的结节应重点穿刺。此外,对在灰阶声像图不能发现的等回声癌,局部血流信号异常提示该部位很可能存在病变,亦需重点穿刺。
综上所述,TRUS检查作为诊断前列腺癌的重要方法,有着与手术切检近似的敏感度和特异度,且安全高效,对前列腺癌的诊断具有重要的指导意义。
[1] Hodge KK,Mcneal JE,Terris MK,et al.Random sysematic versus directed ultrasound guided transrectal core biopsies of the prostate[J].J Urol,1989,142(1)∶71-74.
[2] Philip J,Ragavan N,Desouza J,et al.Effect of peripheral biopsies in maximizing early prostate cancer detection in 8-,10-,or12-core biopsy regimens[J].BJU Int,2004,93(9)∶1218-1220.
[3] Stewart CS,Leibovich BC,Weaver AL,et al.Prostate cancer diagnosis using a saturation needle biopsy technique after previous negative sextantbiopsies[J].J Uro,2001,166(1)∶86-92.
[4] 钱孝纲.前列腺癌与前列腺被膜支动脉阻力指数的相关性分析[J].中国超声医学杂志,2010,26(9)∶822-825.
[5] 岳林先,邓立强,刘 军,等.前列腺外周带血流高阻力指数(RI)对前列腺癌的诊断价值[J].临床超声医学杂志,2004,6(3)∶133-135.
