晶状体超声乳化治疗年龄相关性白内障合并闭角型青光眼
2011-07-31蒋冬红肖向前付同圣
蒋冬红 肖向前 付同圣
急性闭角型青光眼是眼科常见的致盲性眼病[1],青光眼合并白内障时,小梁切除术常加速白内障进展,而且也不能解除眼前段拥挤情况。白内障超声乳化吸出术治疗急性闭角型青光眼已广泛应用,不仅能降低眼压,改善前房深度和房角宽度,而且能显著提高视力[2]。我科对62例(89眼)急性闭角型青光眼合并年龄相关性白内障患者,采用晶状体超声乳化吸出联合人工晶状体囊袋内植入加房角分离术,可解除瞳孔阻滞,改善房水循环,降低眼压,同时消除晶状体混浊对视力的影响,效果满意,现报告如下。
1 资料与方法
1.1 资料 2003年12月~2009年12月,我科收治急性闭角型青光眼合并年龄相关性白内障62例(89眼),其中男性25例、女性37例;年龄57~89岁,平均(67.2±6.5)岁。65眼为首发病例,19眼为复发病例,5眼发作2次以上。房角粘连关闭<180°者56眼,180~270°者28眼,>270°者5眼。89眼均存在不同程度的晶状体混浊。晶状体核硬度按照LOCSⅡ分级:Ⅱ级核45眼,Ⅲ级核32眼,Ⅳ级核12眼。
1.2 方法 术前常规进行全身及眼部检查,如:视力、眼压、视野、裂隙灯显微镜及房角镜、眼底、AB超等。术前全身及局部使用降眼压药物以降低眼压。对眼前段炎症反应重的患者加用皮质类固醇。
经药物控制,眼压仍高于28 mm Hg(1 mm Hg=0.133 kPa)者,术前30 min静脉滴注20%甘露醇250 mL,托吡卡胺散瞳,盐酸奥布卡因表面麻醉。打开眼睑,作上方巩膜隧道切口,以15°前房穿刺刀分别于3:00及10:00处透明角膜缘行辅助切口。前房注入黏弹剂,环形撕囊,水核分离,囊袋内超声乳化碎核并吸出,以I/A系统吸净皮质;再次注入黏弹剂,黏弹剂针头贴近前房角粘连关闭处虹膜根部,并360°钝性分离前房角。囊袋内植入后房型人工晶状体,吸出黏弹剂。卡巴胆碱缩瞳。水密切口,术毕结膜囊内涂妥布霉素地塞米松眼膏。单眼纱包。术后随访3~6个月,平均4.2 个月。
2 结果
62例(89眼)术后视力均提高,术后1周与术前视力相比差异有统计学意义(χ2=43.76,P <0.05);末次复诊与术前视力相比差异有统计学意义(χ2=74.62,P <0.05),详见表1。术后眼压控制良好,详见表2。

表1 术前、术后视力情况(n)
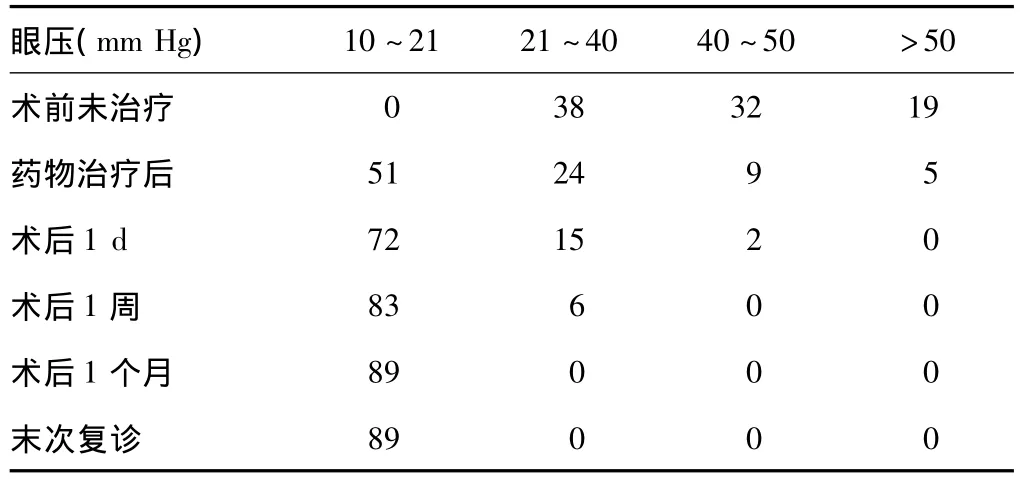
表2 术前、术后眼压情况(n)
患者术前中央前房深度普遍较浅1/4~1/3 CT,术后前房深度1/2~1/3 CT。中央前房深度术前平均为(1.78 ±0.21)mm,术后平均为(2.9 ±0.33)mm,两者比较差异有统计学意义(t=2.62,P<0.05)。术后前房角镜检查均较术前明显增宽,周边虹膜前粘连范围缩小,虹膜平坦,房角大多开放。
术后早期21眼发生轻度角膜内皮水肿,11眼角膜内皮皱褶,经局部或全身应用皮质类固醇等保守治疗3~7 d后恢复到正常。11眼由于术前高眼压致瞳孔括约肌麻痹使瞳孔散大。全部患者无浅前房、脉络膜脱离、睫状环阻滞性青光眼等术后严重并发症发生。
3 讨论
我国的原发性青光眼类型以原发性闭角型青光眼为主[3]。晶状体在急性闭角型青光眼的发病机制中起至关重要的作用,前房变浅由晶状体厚度造成的因素占35%,由晶状体前移造成的因素占65%,这为通过行白内障超声乳化吸除术来降低眼压提供了理论依据[4-5]。肿胀期白内障并发青光眼可发生于年龄相关性白内障的膨胀期,属于继发性闭角型青光眼类型。肿胀的晶状体体积增大,前后径增加,前房变浅,房角变窄,构成房角关闭,眼压急剧升高的解剖因素。更重要的是,晶状体前移使其前囊面与瞳孔缘部虹膜背面更加紧密相贴,生理性瞳孔阻滞加剧,容易导致后房压力高于前房,前推膨隆的周边虹膜贴靠于小梁网,关闭房角,使眼压急剧升高[6]。由此可见,晶状体形态和位置的变化,可使瞳孔阻滞而引起青光眼;而原发性闭角型青光眼中,95%的患者房角关闭机制中有瞳孔阻滞因素参与[7]。
本组病例术后1个月,眼压无需药物控制,均在11~21 mm Hg,且前房明显加深,房角增宽,虹膜人工晶状体之间的间隙增大。这是因为,超声乳化白内障吸除术中植入的人工晶状体厚度不足1 mm,取代了5.5 mm厚度的人眼晶状体。这样虹膜瞳孔与晶状体接触面后移,完全解除了瞳孔阻滞,加深了前房,降低了眼压[1]。但对于房角粘连过重或关闭的患者,单纯白内障超声乳化术很难达到让房角开放的目的,故常联合房角分离术[8]。超声乳化术中相对密闭的前房内灌注液压力及灌注液对房角的冲击,对房角的分离也起了一定的作用;加之采用黏弹剂对房角进行分离,通过机械作用使虹膜组织与小梁组织分开,恢复房水的生理引流通道,有效地开放房角,降低眼压[9]。另外,房水中炎性介质的释放,如白细胞介素-1、前列腺素等,这些介质具有促进小梁网细胞外基质降解的作用,可增加房水流出度。因此,摘出晶状体就是消除瞳孔阻滞,可从根本上改善原发性闭角型青光眼以晶状体为核心的眼前段拥挤状况。
对于白内障合并青光眼患者手术方式的选择上,有学者[10]主张,先行白内障超声乳化手术,再把隧道两边剪开使巩膜隧道变成巩膜瓣,于隧道内口用小梁完成小梁切除和周边虹膜切除,缝合巩膜瓣数针。也有学者[11-13]采用双切口小梁切除联合超声乳化术,但操作稍复杂,且术后易出现浅前房。我们采用晶状体超声乳化吸除联合人工晶状体囊袋内植入加房角分离术,可有效改善前房结构及其关系,解除原发性闭角性青光眼发病机制中的晶状体因素。与以往单纯抗青光眼手术相比,能更好地提高和恢复患者的有用视力,且避免和减轻了分期手术给患者造成的精神压力和经济负担;手术无外引流口,无术后浅前房低眼压等并发症,术后恢复快。胡洁等[14]也有类似报道。
总结手术注意事项如下:①术前尽量降低眼压至正常或更低,以减少术中并发症的发生;②因缩瞳剂的应用,术前不必过分散大瞳孔,我们都是术前20 min开始散瞳,术中借助黏弹剂扩大瞳孔;③对术前眼压不能降至正常的患者,作传统的球后阻滞麻醉,既能降低眼压又能避免术中痛感;④作房角分离时,动作要轻柔;⑤术后皮质类固醇用量要足,以防炎性渗出;⑥超声乳化吸出术后部分病例眼压一过性升高,可能与血-房水屏障破坏、晶状体皮质或黏弹剂残留有关,不做特别处理。本组资料结果显示,许多急性闭角型青光眼患者,尤其是既住有高血压病史的患者,常以原发性高血压收入内科治疗,结果不但血压不能理想控制,还使患者视力丧失了最佳治疗时机。本组有8例术后视力<0.1的患者,就是由于未能及时来眼科就诊而引起。
因此认为,晶状体超声乳化吸出即能恢复、提高视力,又可有效控制眼压,加深前房,开放房角,是治疗急性闭角型青光眼合并白内障的有效方法。
[1]赵丹,王颖君,吴慧锋,等.两种术式治疗急性闭角型青光眼合并白内障[J].中国眼耳鼻喉科杂志,2010,10(3):171-173.
[2]谭吉林,龚力力,贺翔鸽,等.两种房角分离术联合白内障造声乳化治疗慢性闭角型青光眼的疗效比较[J].中国实用眼科杂志,2008,26(12):1337-1340.
[3]杨强,郭文毅.原发性闭角型青光眼的流行病学[J].中国眼耳鼻喉科杂志,2008,8(5):334-335.
[4]唐广贤,宋秀君,吕建华,等.超声乳化白内障吸除联合房角分离术治疗原发性闭角型青光眼的临床研究[J].中国实用眼科杂志,2008,26(8):775-780.
[5]Mathalone N,Hyams M,Neiman S,et al.Long-term intraocular pressure control after clear corneal phacoemulsification in glaucoma patients[J].J Cataract Refract surg,2005,31(3):479-483.
[6]李风鸣.眼科全书(中册)[M].北京:人民卫生出版社,1996:1926-1927.
[7]王宁利,欧阳洁,周文柄,等.中国人闭角型青光眼房角关闭机制多样性的研究[J].中华眼科杂志,2000,36(1):46-51.
[8]杨新光,朱赛林,解晓明.疑难青光眼的诊断与治疗[M].北京:人民军医出版社,2005:36-39.
[9]张作仁,顾育红,韦立群.超声乳化联合小梁切除治疗青光眼合并白内障[J].国际眼科杂志,2007,7(3):859-860.
[10]张振平.晶状体病学[M].广州:广东科技出版社,2005:269-271.
[11]卓业鸿,葛坚,魏雁涛,等.双切口小梁切除联合超声乳化显微手术治疗青光眼合并白内障[J].中华显微外科杂志,2004,27(3):221-223.
[12]谢平,刘庆淮,高自清,等.表麻下双切口青光眼白内障联合手术疗效观察[J].中国实用眼科杂志,2006,24(9):933-935.
[13]侯习武,雷方,靳中良.超声乳化吸出与小梁切除双切口联合手术的临床观察[J].眼外伤职业眼病杂志,2006,28(11):825-827.
[14]胡劼,郑丹.单纯白内障手术治疗合并白内障的闭角型青光眼[J].中国眼耳鼻喉科杂志,2010,10(2):116.
