急性心肌梗死患者院内上消化道出血的相关因素分析
2011-07-27王永亮赵树梅付明玮陈佳纬吴永全
王永亮 赵树梅 付明玮 陈佳纬 吴永全
急性ST段抬高型心肌梗死(acute ST-segment elevated myocardial infarction,STEMI)的规范化治疗包括早期的血运重建和抗凝、抗血小板治疗,这些治疗大大的改善STEMI患者的早期及长期预后,但出血风险增加的不良后果随之而来,如上消化道出血[1]。大量研究发现,即使在出血量较少的情况下,合并消化道出血的急性冠脉综合征(acute coronary syndromes,ACS)患者预后仍较差,上消化道出血与6个月内的病死率独立相关[2,3]。对于 STEMI患者,常需要更积极的抗凝、抗血小板治疗甚至溶栓治疗,同时此类患者更易于出现应激性溃疡,均使消化道出血的发生机会增加,而出血又给治疗带来“矛盾性”困难,因此在临床工作中需要早期识别、发现上消化道出血高危的STEMI患者,并积极给予治疗及预防,防止不良事件发生,有利于减低病死率。本研究通过回顾性分析入院治疗的STEMI患者上消化道出血发生率及相关临床因素,旨在探索早期发现STEMI合并上消化道出血的高危患者。
资料与方法
1.研究对象:回顾性分析2009年1~12月北京友谊医院心脏中心CCU诊治的233例STEMI患者。(1)入选标准:STEMI的诊断按照2007年ACC/AHA心肌梗死全球新定义的标准。(2)排除标准:①入选前即有消化道出血症状,如黑便或便血、呕吐物呈咖啡色或隐血阳性;②凝血功能障碍及患有可能影响凝血功能的血液病。
2.一般资料:(1)观察指标:患者急诊入院后接受详细病史的采集,包括年龄、性别、高血压病、糖尿病、血脂异常、吸烟等冠心病危险因素。既往心肌梗死、心力衰竭、心肺复苏术史、既往上消化道出血病史或消化性溃疡、贫血、慢性肾功能不全情况。观察和记录住院期间应用阿司匹林、氯吡咯雷、普通肝素、低分子肝素、替罗非斑、rt-PA等用药情况;以及接受经皮冠状动脉介入治疗(PCI)、冠状动脉旁路移植术(CABG)操作及主动脉球囊反搏(intra aortic ballon pump,IABP)、临时起搏器等有创治疗情况。(2)上消化道出血定义:临床上肉眼可见的呕血、呕吐物潜血阳性、便潜血阳性、黑便,并且血红蛋白Hb至少下降1g/dl以上。
3.统计学方法:所有统计分析均采用SPSS 16.0统计软件。计量资料采用均数±标准差的形式,计数资料采用百分比的形式。计量资料组间比较采用t检验,计数资料采用χ2检验;多因素分析采用logistic回归分析;P<0.05定义为有统计学意义。
结 果
在233例诊断为急性STEMI的患者中,发生上消化道出血的患者占7.3%(17/233)。血红蛋白下降水平平均在1.9±0.8g/dl,从入院到上消化道出血的平均时间为6±2天,出血的患者(17例)与未出血的患者(216例)的临床资料见表1。

表1 患者一般临床资料[n(%)]
与上消化道出血相关的因素有年龄≥70岁(P=0.03),既往消化性溃疡病史(P=0.01),既往上消化道出血病史(P=0.004),肌酐(>2mg/dl)(P<0.001),贫血(P=0.03),心肺复苏术史 (P<0.001),rt- PA(P=0.02),IABP(P < 0.001),临时起搏器(P=0.02)。所有这些因素均进入多因素logistic回归分析,结果详见表2,显示rt-PA治疗是最强的预测上消化道出血的因素,使上消化道出血的发生率增加约89倍。既往上消化道出血病史的患者上消化道出血的发生率增加约24倍,其他的独立的预测因子还有:肌酐(>2mg/dl),IABP置入、年龄≥70岁,而贫血,而既往消化性溃疡病史,心肺复苏术后,临时起搏器置入等均无统计学意义。
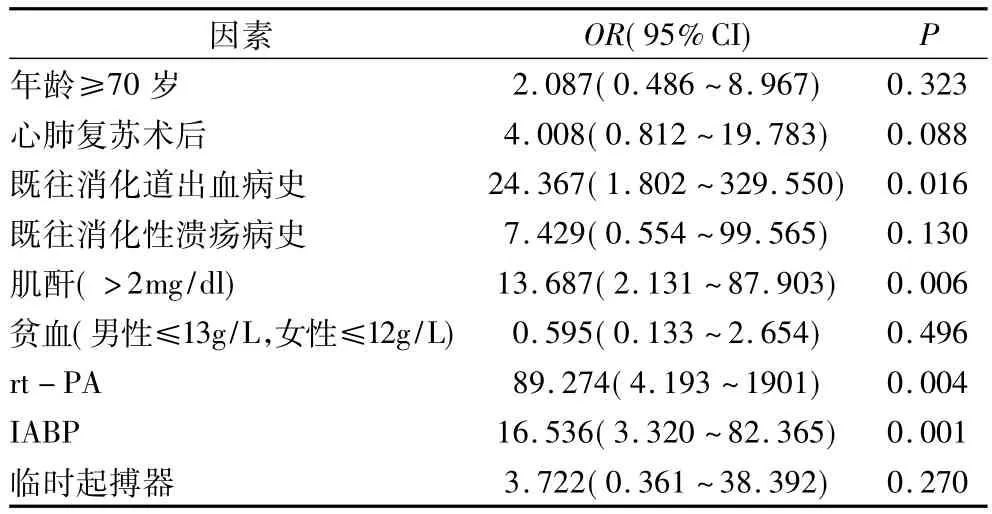
表2 上消化道出血的多因素logistic回归分析
讨 论
STEMI患者往往面临着支架置入和强化抗血小板、抗凝治疗,治疗过程中出现的消化道出血是制约疗效、增加病死率的重要因素;识别出血高危患者,早期给予相应干预措施有利于改善预后,提高生存率。我们的研究显示,STEMI患者住院期间上消化道出血的发生率高达7.3%,高于相似研究的报道。预测上消化道出血的因子有rt-PA溶栓治疗,既往上消化道出血病史,IABP置入,肌酐>2mg/dl等。贫血并未显著增加出血,既往消化性溃疡病史,年龄≥70岁,心肺复苏术后,临时起搏器置入等增加上消化道出血风险,但尚未达统计学意义(P>0.05)。
既往研究显示,高龄是ACS患者发生上消化道出血的危险因素,但本研究并未显示类似结果。究其原因,本研究群体为急性ST段抬高性心肌梗死患者;近年来,STEMI患者有年轻化的趋势,本研究中年龄最小为27岁,导致群体平均年龄降低。肾功能不全是预测上消化道出血的因子之一,与其他许多研究结果一致[4]。
我们的研究显示,住院期间,抗血小板和抗凝药物(阿司匹林,氯吡咯雷,普通肝素,低分子肝素)的联合使用并未增加上消化道出血,但是许多研究表明,阿司匹林联合氯吡咯雷双重抗血小板治疗增加了上消化道出血的发生,这一结果提示上消化道出血的发生率与长期使用这些药物有关,而在急性期短期使用对出血风险增加并不显著。
我们的研究结果显示,IABP显著增加了上消化道出血的发生率,约增加16倍。可能是由于接受IABP治疗多为血管病变严重的患者,造成心肌缺血严重,且合并许多临床情况,如心力衰竭(KillipⅢ~Ⅳ级)(3/6人)、心室纤颤、心肺复苏术后(3/6人),导致抗栓治疗的强度增大,同时因为低血压,胃肠黏膜血流低灌注等增加了上消化道出血的发生。
Barada等建议对于上消化道出血的高危ACS患者,应该预防性地使用质子泵抑制剂(proton pump inhibitors,PPI),以降低出血。但也有反对的观点,认为氯吡咯雷与 PPI联用,将增加再发缺血事件的发生[5,6]。在 P.Michael Ho 等的研究中,氯吡咯雷联合PPI与氯吡咯雷单一治疗相比,死亡或因ACS(心肌梗死或不稳定型心绞痛)再入院的风险增高(OR:1.25;95%CI:1.11 ~1.41)。在 Wu等的研究中,氯吡咯雷联合 PPI(33.2%;95%CI:27.8% ~39.4%)与氯吡咯雷单一治疗(11.6%;95%CI:10.8% ~12.5%;P<0.0001)相比,1年内因ACS(心肌梗死或不稳定心绞痛)再入院或再入院3个月内全因死亡的发生率显著增高,同时氯吡咯雷联合H2受体阻滞剂治疗组不良事件发生率也显著增加(26.8%;95%CI:21.5% ~33.0%)。原因可能与PPI减弱了氯吡咯雷对血小板的抑制作用有关。理论上,氯吡咯雷必须通过CYP2C19代谢,转化成活性形式才能发挥其抗血小板效应[7,8]。有研究表明一些PPI通过抑制肝细胞CYP2C19的活性从而减弱了氯吡咯雷的抗血小板效应。最近的研究结果显示,氯吡咯雷活化过程中CYP2C19基因突变而致失活的患者,不良心脏事件的风险增加。2009年,美国FDA对氯吡咯雷和PPI之间潜在的相互作用提出了警告。目前就PPI在ACS中的应用尚无统一的共识。
Atar等[1]研究表明ACS患者出院后随访10个月,上消化道出血的发生率增加3~5倍。我们的研究是回顾性的研究,且只局限在住院期间的出血事件,并未涉及患者入院前阿司匹林、氯吡咯雷等抗血小板药物的使用情况,因此没有证据证明长期使用抗凝,抗血小板治疗增加上消化道出血的发生率。
我们的研究并未涉及到PPI的使用情况(预防性的使用或是治疗性的使用),故对于PPI能否降低急性心肌梗死患者上消化道出血的发生率,PPI是否增加了急性心肌梗死患者不良心脏并发症等,目前不能给出论据。
总之,临床实践中STEMI患者上消化道出血的发生率还是较高。其中rt-PA治疗,IABP置入,肾功能不全,既往上消化道出血病史等显著增加了上消化道出血的风险。对于具有这一类危险因素的患者,是否应该早期开始给予强化的PPI治疗及治疗疗程,还需进一步的研究以明确。
1 Atar S,Cannon CP,Murphy SA,et al.Statins are associated with lower risk of gastrointestinal bleeding in patients with unstable coronary syndromes:analysis of the Orboiban in Patients with Unstable coronary Syndromes-Thrombolysis In Myocardial Infarction 16(OPUS-TIMI 16)trial[J].Am Heart J,2006,151:976,e1-e6
2 Patrono C,Garcia Rodriguez LA,Landoli R,et al.Low -dose aspirin for the prevention of atherothrombosis[J].New Engl J Med,2005,353:2373-2383
3 Eikelboom JW,Mehta SR,Anand SS,et al.Adverse impact of bleeding on prognosis in patients with acute coronary syndromes[J].Circulation,2006,114:774 -782
4 Sadeghi HM,Stone GW,Grines CL,et al.Impact of renal insuffciency in patients undergoing primary angioplasty for acute myocardial infarction[J].Circulation 2003,108:2769-2775
5 Gilard M,Arnaud B,Cornily JC,et al.Influence of omeprazole on the antiplatelet action of clopidogrel associated with aspirin:the randomized,double-blind OCLA(Omeprazole CLopidogrel Aspirin)study[J].J Am Coll Cardiol,2008,51(3):256 -260
6 Juurlink DN,Gomes T,Ko DT,et al.A population-based study of the drug interaction between proton pump inhibitors and clopidogrel[J].CMAJ 2009,180:713 -718
7 Giusti B,Gori AM,Marcucci R,et al. Cytochrome P4502C19 loss-of-function polymorphism,but not CYP3A4 IVS1012G/A and P2Y12 T744C polymorphisms,is associated with response variability to dual antiplatelet treatment in high-risk vascular patients.Pharmacogenet[J],Genomics,2007,17:1057 -1064
8 Mega JL,Close SL,Wiviott SD,et al.Cytochrome p-450 polymorphisms and response to clopidogrel[J].N Engl J,Med,2009,360:354-362
