脂肪肝及其腹围与代谢综合征的相关性研究
2011-07-05傅晓英周昭远马承红刘爱群
余 艺,傅晓英,周昭远,马承红,廖 瘳,刘爱群
(1.广东药学院附属第一医院内分泌科,广东 广州 510080;2.广东省第二人民医院内分泌科,广东 广州 510317;3.广东药学院附属第一医院神经内科,广东 广州 510080)
流行病学研究发现许多人往往同时存在高血压、中心性肥胖、血脂紊乱及高血糖,这些人发生心血管疾病的风险很高。1988年Reaven[1]对此提出了“X综合征”的概念,此外还有“胰岛素抵抗综合征”等多种名称,近年来学者们将其称为“代谢综合征”,简称MS。MS的发病机制研究主要集中在以下两方面:(1)腹型肥胖和脂毒性的作用[2]。(2)胰岛素抵抗(IR):传统上认为IR是MS的中心环节。MS的定义和发病机制都显示了糖/脂代谢异常的重要地位,并且突出腰围的重要性,糖代谢异常来源于胰岛素抵抗,而胰岛素抵抗的原因是脂肪代谢异常。
肥胖的脂肪肝患者常表现为明显代谢紊乱,然而,有研究表明正常体重者也可发生脂肪肝,代谢紊乱上与肥胖的脂肪肝患者比较差异无统计学意义。本研究通过对于体检人群的非酒精性脂肪肝与腹围代谢情况的相关因素的分析,探索不同腹围组的脂肪肝与代谢综合征及其代谢紊乱的各个相关因素之间的关系。
1 资料与方法
1.1 一般资料 全部资料来源于广东省第二人民医院体检中心2007年10~12月所有体检人员。总体检人数1 416例,体检人员职业包括农民、工人、干部及自由职业者。将1 416例人员先后依据脂肪肝的有无分成正常腹围非脂肪肝组(正常对照组),腹型肥胖非脂肪肝组,正常腹围脂肪肝组,腹型肥胖脂肪肝组。
1.2 方法
1.2.1 诊断标准
1.2.1.1 非酒精性脂肪肝诊断 中华医学会肝脏病学分会脂肪肝和酒精性肝病学组2002年提出了非酒精性脂肪肝诊断标准[3]:(1)有易患因素如肥胖、2型糖尿病、高脂血症和女性等;(2)无饮酒史或饮酒折含酒精量每周小于40 g;(3)除外病毒性肝炎、药物性肝病、Wilson病、全胃肠外营养和自身免疫性肝病等;(4)除原发病临床表现外,可出现乏力、肝区隐痛等症状,可伴肝脾肿大;(5)血清转氨酶可升高,并以谷丙转氨酶(ALT)为主,可伴血清γ-谷氨酰转肽酶(GGT)、铁蛋白及尿酸等增高。(6)肝脏组织学有典型改变;(7)有影像学诊断依据。
1.2.1.2 脂肪肝B超诊断标准 B超诊断依据为[4]:(1)肝区近场弥漫性点状高回声,回声强度高于脾脏和肾脏,少数表现为灶性高回声;(2)远场回声衰减,光点稀疏;(3)肝内管道结构显示不清;(4)肝脏轻度或中度肿大肝前缘变钝。
1.2.1.3 代谢综合征诊断 2005年4月IDF提出此定义以腹型肥胖为核心,合并血压、血糖、甘油三酯(TG)升高和/或高密度脂蛋白胆固醇(HDL-C)降低。
1.2.1.4 亚洲成人中心性肥胖 中心性肥胖[5]:腰围男≥90 cm,女≥80 cm;(1)超重或肥胖体质指数(BMI)≥25.0 kg/m2(体重/身高的平方);(2)高血糖:空腹血糖:≥6.1 mmol/L(110 mg/dl),及/或糖负荷后血糖≥7.8 mmol/L(140 mg/dl),及/或已确诊为糖尿病并治疗者;(3)高血压:收缩压/舒张压≥140/90 mmHg(1 mmHg=0.133 kPa),及/或已确诊为高血压并治疗者;(4)血脂紊乱:空腹总胆固醇≥1.70 mmol/L(150 mg/dl),及/或空腹血高密度脂蛋白胆固醇:男性<0.9 mmol/L(35 mg/dl),女性<1.0 mmol/L(39 mg/dl)。
1.2.2 检测内容 检测1 416例体检人员的血生化:TG、总胆固醇(TC)、低密度脂蛋白(LDL)、ALT、天冬氨酸转氨酶(AST)、空腹血糖、肾脏功能、乙肝5项,肝脏B超,个人情况:性别、年龄、体重、身高、BMI、腹围、血压[收缩压(SBP)、舒张压(DBP)]、心率、个人史、家族史,等指标,建立个人档案。
1.2.3 仪器及试剂 B超检查仪器:西门子彩超:型号SNOLINE Premire;检验仪器:雅培(Abbott)Aeroset型全自动生化分析仪器;主要试剂:总胆固醇液体试剂盒、甘油三酯测定试剂盒由浙江省东瓯生物工程有限公司提供。葡萄糖液体试剂盒、丙氨酸转氨酶试剂盒、天冬氨酸转氨酶试剂盒由上海金标生物科技股份有限公司提供。
1.3 统计学方法 将所有数据采用Excel软件进行数据录入,将1 416例体检人员根据中华医学会肝脏病学分会诊断标准分正常腹围非脂肪肝组(正常对照组)、腹型肥胖非脂肪肝组、正常腹围脂肪肝组、腹型肥胖脂肪肝组,分别对其利用SPSS13.0统计软件进行分析。
2 结 果
1 416 例中共检出脂肪肝患者385例,检出率为27.19%;非脂肪肝1 031例。共检出代谢综合征298例,检出率为21.05%,非代谢综合征1 118例。将体检人员分为4组(表1),正常腹围非脂肪肝组、腹型肥胖非脂肪肝组、正常腹围脂肪肝组、腹型肥胖脂肪肝组,比较各组之间代谢紊乱的情况。先检验其方差齐性,再进行多个样本多重比较。
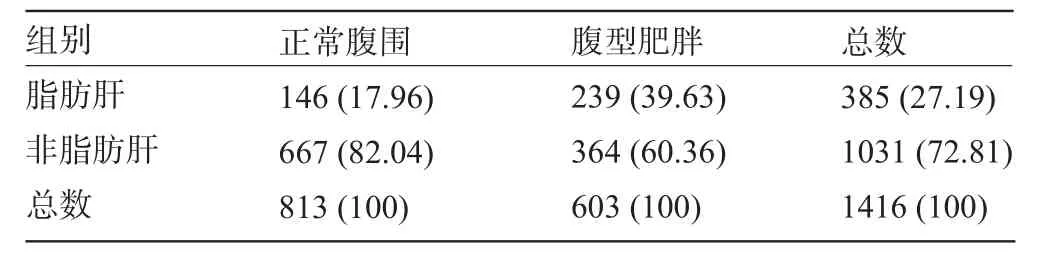
表1 1 416例人群腹围与脂肪肝关系情况[例(%)]
2.1 各组之间的比较
2.1.1 正常腹围非脂肪肝组(正常组)与正常腹围脂肪肝组各指标的比较 除腹围、BMI差异无统计学意义,其余年龄、心率、血压(SBP、DBP)、ALT、AST、TG、TC、空腹血糖(FBG)正常腹围脂肪肝组均高于正常腹围非脂肪肝组(正常组),且差异有统计学意义(P<0.05),见表2。
2.1.2 正常腹围非脂肪肝组(正常组)与腹型肥胖脂肪肝组各指标的比较 腹型肥胖脂肪肝组其年龄、心率、腹围、BMI、血压(SBP、DBP)、ALT、AST、TG、TC、FBG均高于正常组,差异有统计学意义(P<0.05),见表3。
2.1.3 腹型肥胖非脂肪肝组与正常腹围脂肪肝组各指标的比较 除BMI和心率差异无统计学意义,其余年龄、腹围、血压(SBP、DBP)、ALT、AST、TG、TC、FBG均高于正常组(P<0.05),两组心率和BMI无统计学意义,只是脂肪肝的有无进行比较,说明即使有腹型肥胖,但无脂肪肝,其代谢紊乱情况不如正常腹围而患有脂肪肝的组别严重,提示脂肪肝是代谢综合征重要组成成分,且可能诱发代谢紊乱的发生,见表4。
表2 正常腹围非脂肪肝组与正常腹围脂肪肝组各指标的比较(±s)
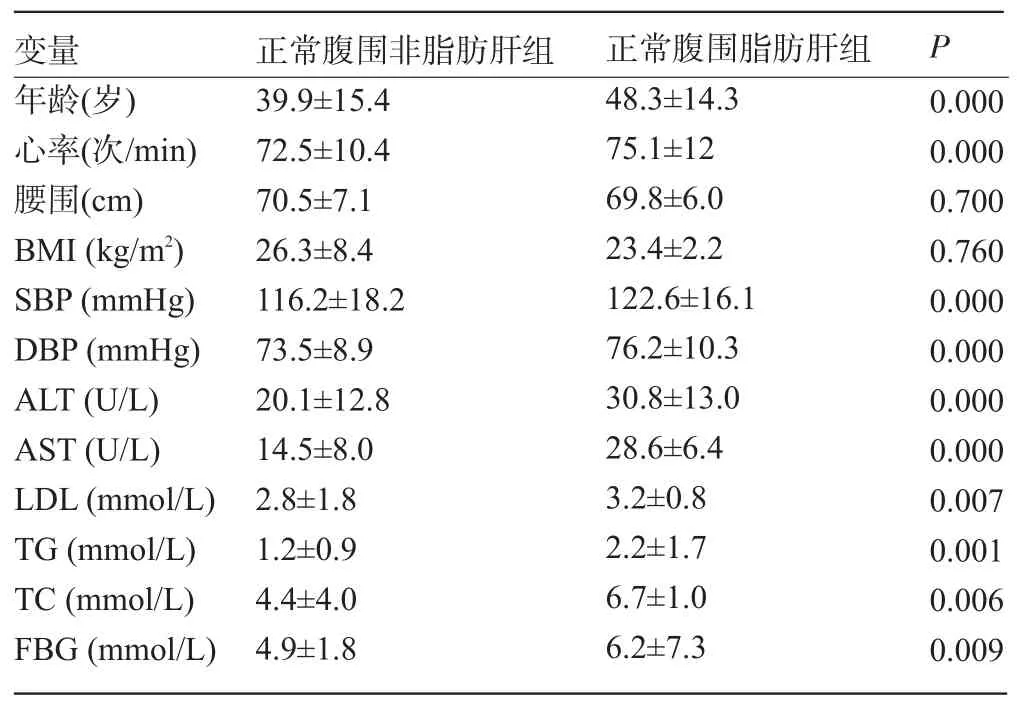
表2 正常腹围非脂肪肝组与正常腹围脂肪肝组各指标的比较(±s)
变量 正常腹围非脂肪肝组 正常腹围脂肪肝组P年龄(岁)心率(次/min)腰围(cm)BMI(kg/m2)SBP(mmHg)DBP(mmHg)ALT(U/L)AST(U/L)LDL(mmol/L)TG(mmol/L)TC(mmol/L)FBG(mmol/L)39.9±15.4 72.5±10.4 70.5±7.1 26.3±8.4 116.2±18.2 73.5±8.9 20.1±12.8 14.5±8.0 2.8±1.8 1.2±0.9 4.4±4.0 4.9±1.8 48.3±14.3 75.1±12 69.8±6.0 23.4±2.2 122.6±16.1 76.2±10.3 30.8±13.0 28.6±6.4 3.2±0.8 2.2±1.7 6.7±1.0 6.2±7.3 0.000 0.000 0.700 0.760 0.000 0.000 0.000 0.000 0.007 0.001 0.006 0.009
表3 正常腹围非脂肪肝组与腹型肥胖脂肪肝组各指标的比较(±s)
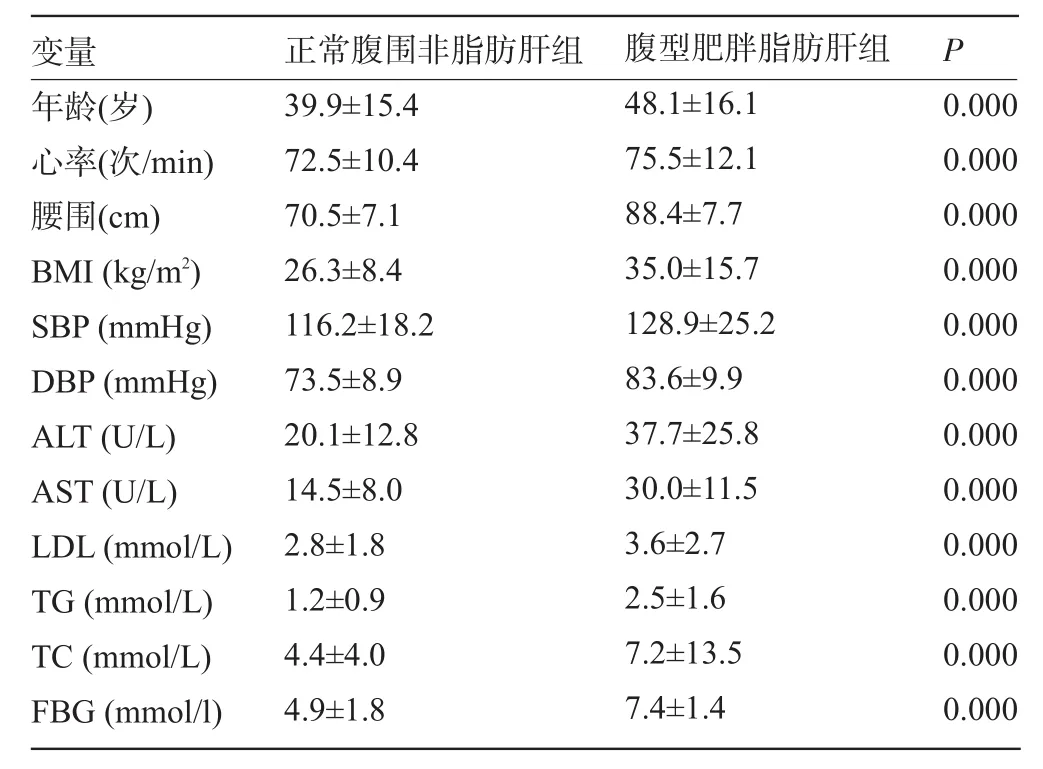
表3 正常腹围非脂肪肝组与腹型肥胖脂肪肝组各指标的比较(±s)
变量 正常腹围非脂肪肝组 腹型肥胖脂肪肝组P年龄(岁)心率(次/min)腰围(cm)BMI(kg/m2)SBP(mmHg)DBP(mmHg)ALT(U/L)AST(U/L)LDL(mmol/L)TG(mmol/L)TC(mmol/L)FBG(mmol/l)39.9±15.4 72.5±10.4 70.5±7.1 26.3±8.4 116.2±18.2 73.5±8.9 20.1±12.8 14.5±8.0 2.8±1.8 1.2±0.9 4.4±4.0 4.9±1.8 48.1±16.1 75.5±12.1 88.4±7.7 35.0±15.7 128.9±25.2 83.6±9.9 37.7±25.8 30.0±11.5 3.6±2.7 2.5±1.6 7.2±13.5 7.4±1.4 0.000 0.000 0.000 0.000 0.000 0.000 0.000 0.000 0.000 0.000 0.000 0.000
表4 腹型肥胖非脂肪肝组与正常腹围脂肪肝组各指标的比较(±s)
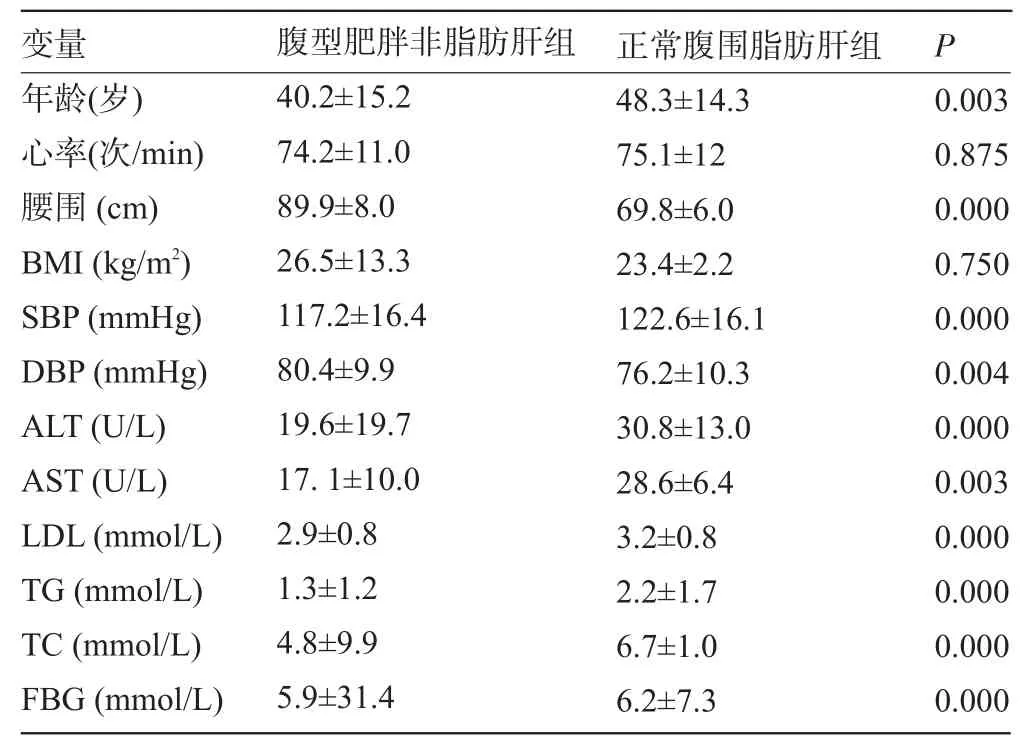
表4 腹型肥胖非脂肪肝组与正常腹围脂肪肝组各指标的比较(±s)
变量 腹型肥胖非脂肪肝组 正常腹围脂肪肝组P年龄(岁)心率(次/min)腰围(cm)BMI(kg/m2)SBP(mmHg)DBP(mmHg)ALT(U/L)AST(U/L)LDL(mmol/L)TG(mmol/L)TC(mmol/L)FBG(mmol/L)40.2±15.2 74.2±11.0 89.9±8.0 26.5±13.3 117.2±16.4 80.4±9.9 19.6±19.7 17.1±10.0 2.9±0.8 1.3±1.2 4.8±9.9 5.9±31.4 48.3±14.3 75.1±12 69.8±6.0 23.4±2.2 122.6±16.1 76.2±10.3 30.8±13.0 28.6±6.4 3.2±0.8 2.2±1.7 6.7±1.0 6.2±7.3 0.003 0.875 0.000 0.750 0.000 0.004 0.000 0.003 0.000 0.000 0.000 0.000
2.1.4 腹型肥胖非脂肪肝组与腹型肥胖脂肪肝组各指标的比较 腹型肥胖脂肪肝组除心率、腹围无统计学意义,其余年龄、血压(SBP、DBP)、BMI、ALT、AST、TG、TC、FBG均高于腹型肥胖非脂肪肝组,差异有统计学意义(P<0.05),两种腹围差异无统计学意义,但有脂肪肝组其代谢紊乱较无脂肪肝组严重,脂肪肝与代谢综合征密切相关,见表5。
表5 腹型肥胖非脂肪肝组与腹型肥胖脂肪肝组各指标的比较(±s)
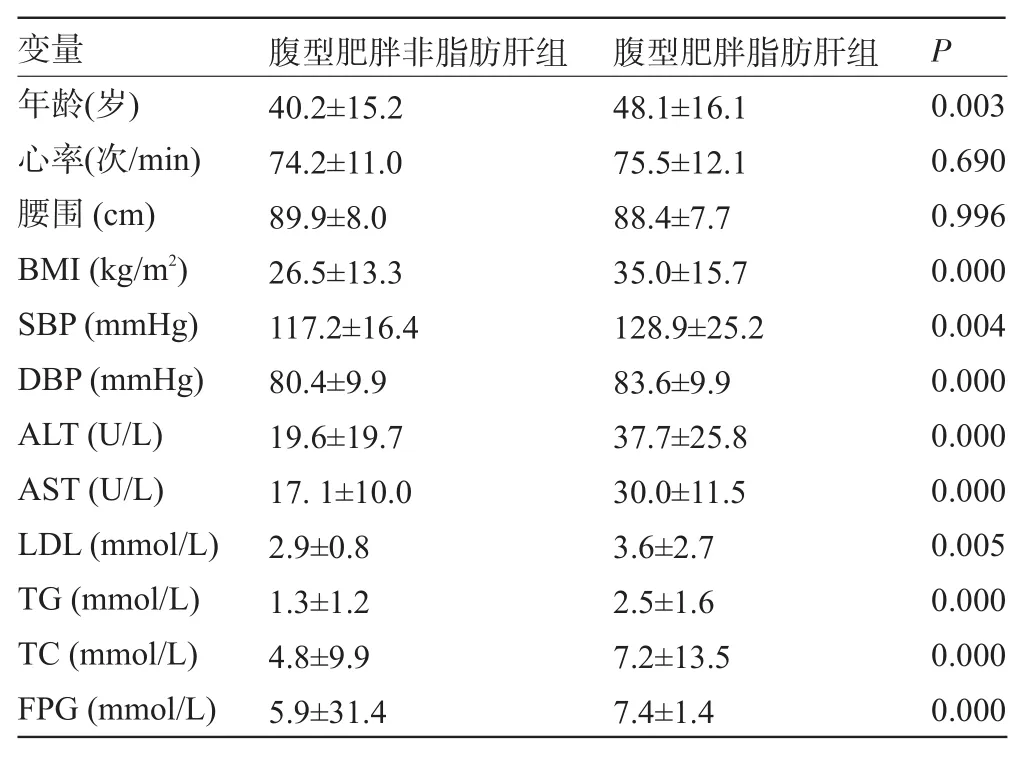
表5 腹型肥胖非脂肪肝组与腹型肥胖脂肪肝组各指标的比较(±s)
变量 腹型肥胖非脂肪肝组 腹型肥胖脂肪肝组P年龄(岁)心率(次/min)腰围(cm)BMI(kg/m2)SBP(mmHg)DBP(mmHg)ALT(U/L)AST(U/L)LDL(mmol/L)TG(mmol/L)TC(mmol/L)FPG(mmol/L)40.2±15.2 74.2±11.0 89.9±8.0 26.5±13.3 117.2±16.4 80.4±9.9 19.6±19.7 17.1±10.0 2.9±0.8 1.3±1.2 4.8±9.9 5.9±31.4 48.1±16.1 75.5±12.1 88.4±7.7 35.0±15.7 128.9±25.2 83.6±9.9 37.7±25.8 30.0±11.5 3.6±2.7 2.5±1.6 7.2±13.5 7.4±1.4 0.003 0.690 0.996 0.000 0.004 0.000 0.000 0.000 0.005 0.000 0.000 0.000
2.1.5 正常腹围非脂肪肝组(正常组)与腹型肥胖非脂肪肝组各指标的比较 除腹围有统计学意义外,其余两组年龄、腹围、BMI、心率、AST、TG、TC、FBG差异无统计学意义(P>0.05),非脂肪肝组即使有腹型肥胖,在年龄、BMI无差异的情况下,其代谢紊乱情况差异无统计学意义,见表6。
表6 正常腹围非脂肪肝组与腹型肥胖非脂肪肝组各指标的比较(±s)
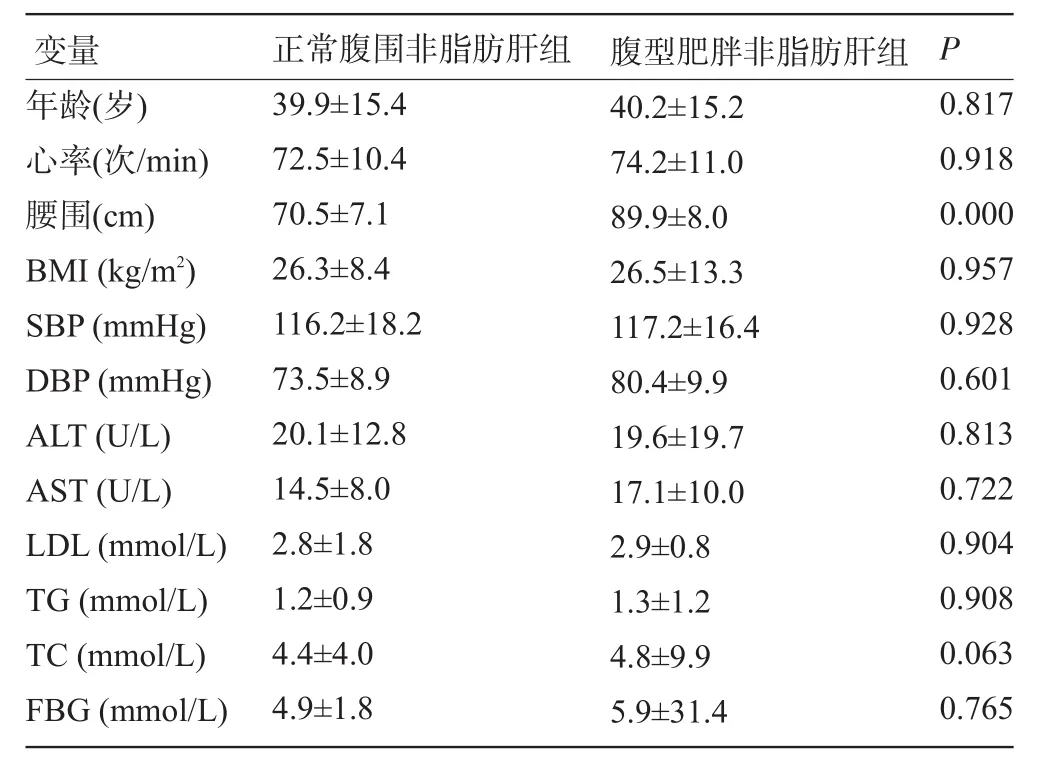
表6 正常腹围非脂肪肝组与腹型肥胖非脂肪肝组各指标的比较(±s)
变量 正常腹围非脂肪肝组 腹型肥胖非脂肪肝组P年龄(岁)心率(次/min)腰围(cm)BMI(kg/m2)SBP(mmHg)DBP(mmHg)ALT(U/L)AST(U/L)LDL(mmol/L)TG(mmol/L)TC(mmol/L)FBG(mmol/L)39.9±15.4 72.5±10.4 70.5±7.1 26.3±8.4 116.2±18.2 73.5±8.9 20.1±12.8 14.5±8.0 2.8±1.8 1.2±0.9 4.4±4.0 4.9±1.8 40.2±15.2 74.2±11.0 89.9±8.0 26.5±13.3 117.2±16.4 80.4±9.9 19.6±19.7 17.1±10.0 2.9±0.8 1.3±1.2 4.8±9.9 5.9±31.4 0.817 0.918 0.000 0.957 0.928 0.601 0.813 0.722 0.904 0.908 0.063 0.765
2.1.6 正常腹围脂肪肝组与腹型肥胖脂肪肝组各指标的比较 除腹围、BMI有统计学意义(P<0.05),其余年龄、心率、AST、TG、TC、FBG差异无统计学意义(P>0.05),两组均有脂肪肝,在年龄无差别的情况下,其代谢紊乱情况差异无统计学意义,说明脂肪肝可能为代谢综合征重要组成成分,且性质相同,见表7。
表7 正常腹围脂肪肝组与腹型肥胖脂肪肝组各指标的比较(±s)
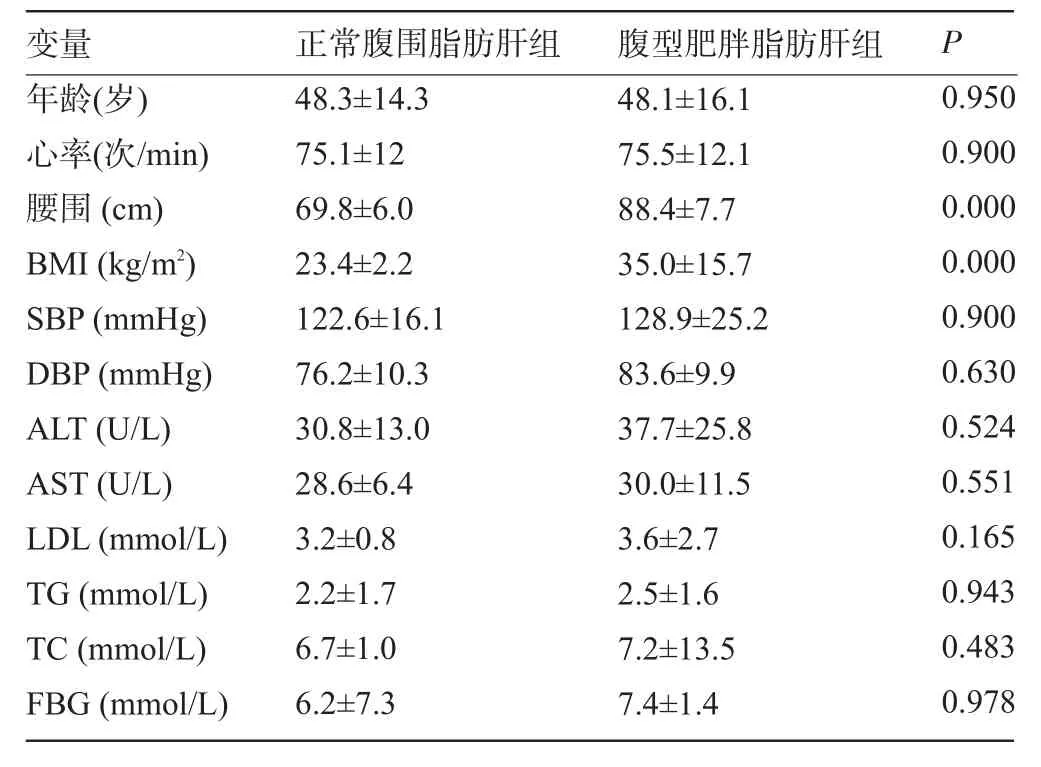
表7 正常腹围脂肪肝组与腹型肥胖脂肪肝组各指标的比较(±s)
变量 正常腹围脂肪肝组 腹型肥胖脂肪肝组P年龄(岁)心率(次/min)腰围(cm)BMI(kg/m2)SBP(mmHg)DBP(mmHg)ALT(U/L)AST(U/L)LDL(mmol/L)TG(mmol/L)TC(mmol/L)FBG(mmol/L)48.3±14.3 75.1±12 69.8±6.0 23.4±2.2 122.6±16.1 76.2±10.3 30.8±13.0 28.6±6.4 3.2±0.8 2.2±1.7 6.7±1.0 6.2±7.3 48.1±16.1 75.5±12.1 88.4±7.7 35.0±15.7 128.9±25.2 83.6±9.9 37.7±25.8 30.0±11.5 3.6±2.7 2.5±1.6 7.2±13.5 7.4±1.4 0.950 0.900 0.000 0.000 0.900 0.630 0.524 0.551 0.165 0.943 0.483 0.978
2.2 代谢综合征患者代谢指标的阳性率 将所有人群分为非酒精性脂肪肝和非脂肪肝,分别依次计算两组人群中其代谢综合征中各个成分的阳性率,采用χ2检验,结果发现在非酒精性脂肪肝人群中,高血压发病率最高,中心性肥胖发病率其次,第三则为肥胖,最后为血脂紊乱,非酒精性脂肪肝中代谢紊乱情况显著,见表8。
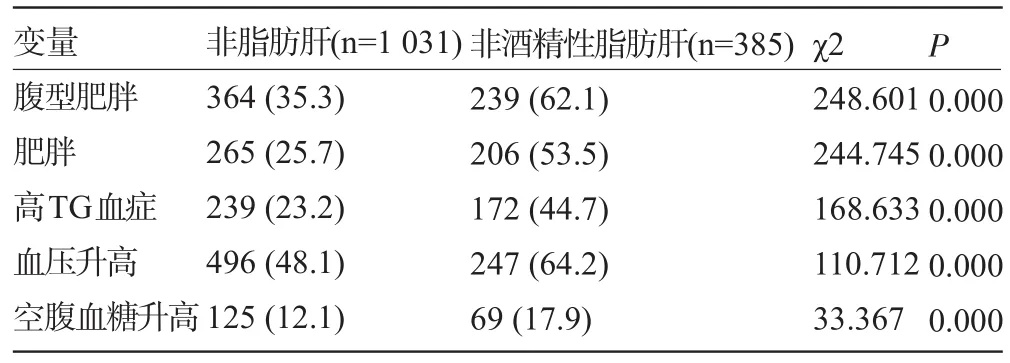
表8 脂肪肝患者各代谢指标的阳性率[例(%)]
3 讨论
本次研究总人数为1 416例,共检出腹型肥胖603例,检出率为42.6%;共检出脂肪肝患者385例,检出率为27.19%;检出代谢综合征298例,检出率为21.05%。“健康”体检人群中脂肪肝及代谢综合征发病率高呈现一个较高的水平,需引起重视。在脂肪肝人群代谢紊乱情况分析中显示:高血压的高发病率排第一位(247例,在脂肪肝中的构成比为86.7%),中心性肥胖第二位(239例,在脂肪肝中的构成比为83.9%),第三位为肥胖(206例,在脂肪肝中构成比为72.2%),最后为血脂紊乱(172例,在脂肪肝中的构成比为60.4%),脂肪肝中代谢紊乱异常显著。非酒精性脂肪肝患者各指标均高于非脂肪肝组,肝脏在后期代偿性增大,肝脏处理脂肪的能力下降,脂肪可异位沉积在内脏,超重并引发血压,血糖的紊乱。
在本研究中正常腹围脂肪肝组与正常腹围非脂肪肝组、正常腹围脂肪肝组与腹型肥胖非脂肪肝组、腹型肥胖脂肪肝组与正常腹围非脂肪肝组、腹型肥胖脂肪肝组与腹型肥胖非脂肪肝组中各指标相比得出:在年龄及BMI无显著差异下,脂肪肝组中无论腹围大小其身高、体重、血压(SBP、DBP)、ALT、AST、TG、TCH、FBG均高于非脂肪肝组,各组之间差异有统计学意义(P<0.05)。正常腹围脂肪肝组与腹型肥胖脂肪肝组除BMI外,其腹围、心率、AST、TG、TCH、FPG差异无统计学意义(P>0.05),即通过观察人群中脂肪肝分布与腹围的特点,并分析其合并糖脂代谢紊乱的相关性,探讨脂肪肝与正常腹围组合并糖脂代谢紊乱比非脂肪肝且腹型肥胖组糖脂代谢紊乱更严重,说明正常腹围的脂肪肝已出现了代谢综合征的表现,即使脂肪肝无腹型肥胖,其代谢紊乱的情况依然严重,脂肪肝比腹围更敏感、更合理,说明脂肪肝与代谢综合征有明显的相关性,从而树立脂肪肝在代谢综合征中的地位,让人们重视脂肪肝的重要性,以便早期进行干预,以预防MS的发生及心血管的病变[7]。
本研究通过对体检人群的非酒精性脂肪肝与腹围相关因素的分析,探索不同腹围组的非酒精性脂肪肝与代谢综合征及其各代谢成分相关因素之间的关系,为进一步探索正确及时早期对脂肪肝进行干预,从而在不同人群中及时对代谢综合征进行早期干预提供思考路线,及时发现和观察到已经存在的代谢异常,予以更早期的干预。而对于尚未出现代谢异常患者,一旦早期发现非酒精性脂肪肝也应适当予以干预,以避免后来出现心脑血管事件的发生。
[1] Reaven GM.Banting lecture 1988.Role of insulin resistance in human disease[J].Diabetes,1988,37:1595-1607.
[2] Eckel R,Grundy SM,Zimmet PZ.Metabolic syndrome[J].Lancet,2005,365(9468):1415-1428.
[3] 中华医学会肝病学分会脂肪肝酒精性肝病学组.非酒精性脂肪肝性肝病诊断标准[J].中华肝脏病杂志,2003,11(2):71.
[4] 范建高,曾民德.脂肪肝[M].上海:复旦大学出版社,2000:187-189.
[5] 中华医学会糖尿病学分会代谢综合征研究协作组.中华医学会糖尿病学分会关于代谢综合征的建议[J].中华糖尿病杂志,2004,12:156-161.
[6] 宋秀霞,纪立农.国际糖尿病联盟代谢综合征的全球共识定义[J].中华糖尿病杂志,2005,13(3):175-177.
[7] 刘石平,陈 晶.新诊断2型糖尿病患者合并非酒精性脂肪性肝病的危险因素分析[J].中国实用内科杂志,2007,27(3):205-207.
