PK/PD理论在治疗多重耐药菌中的意义与作用
2011-05-21顾鹏邢茂张恩娟第三军医大学新桥医院药剂科重庆市400037
顾鹏,邢茂,张恩娟(第三军医大学新桥医院药剂科,重庆市 400037)
药动学/药效学(PK/PD)理论将抗菌药物分为3类,即浓度依赖型、时间依赖型、时间依赖型但有较长抗生素后效应(PAE)或长半衰期。针对3类不同类型的抗生素给药方式也有所差别。应用PK/PD理论指导临床合理治疗耐药菌的给药方案主要用于时间依赖型抗生素和浓度依赖型抗生素的给药调整,因此本文就这2类抗菌药物选药策略展开综述。
我们面对多重耐药和泛耐药细菌常常不知如何选择抗生素,PK/PD理论的应用也许对我们药物选择有所帮助。
PK/PD理论常用的评价参数如下:T>最低抑菌浓度(MIC):药物浓度高于细菌MIC的时间占给药间隙的百分比,常用于时间依赖型抗生素效果评价;AUIC:24h药物浓度时间曲线下面积/MIC,即AUC/MIC,用于评价浓度依赖型抗生素治疗效果;cmax/MIC:最高血药峰浓度为细菌MIC的倍数。
1 时间依赖型抗生素选药策略
时间依赖型抗生素其杀菌活性主要依靠T>MIC,如β-内酰胺类药物的T>MIC在40%~50%时,可以达到药效最大化,所以对于时间依赖型抗生素,治疗策略为令T>MIC最大化,如适当增加给药剂量、延长点滴时间、增加给药频次等。
1.1 增加给药剂量
多重耐药菌的MIC往往比较高,临界中敏和耐药值。常规剂量给药往往很难达到MIC,要让T>MIC值大于40%就更加困难。
美国学者戴维·尼古劳指出:当哌拉西林/他唑巴坦对于铜绿假单胞菌MIC为8μg·mL-1时,其治疗达标率可达90%以上;但当MIC升高达到16、32、64μg·mL-1,其达标率分别下降为80%、40%、10%,临床上治疗成功率下降。而通常只要哌拉西林/他唑巴坦对该菌的MIC在64μg·mL-1以下时,药敏结果均会报告敏感,但实际临床疗效可能很差。因此,在临床实践中,对于严重感染的患者,我们常给予较大剂量药物,以求达到最佳效果。
时间依赖型抗生素最大抗菌活性的浓度在cmax/MIC倍数等于4~5时,即使剂量继续加大,抗菌活性也不会明显升高,所以应维持时间依赖型抗生素最大抗菌活性的cmax/MIC=4~5。
例如在耐药的肺炎克雷伯菌治疗过程中,哌拉西林的药动学参数如下[1]:参照美国临床实验室标准化协会(CLSI),哌拉西林/他唑巴坦针对肺炎克雷伯菌的MIC50值:敏感值(S):≤16/4μg·mL-1;耐药(R)值≥128/4μg·mL-1;中介值:32/4~64/4μg·mL-1。计算cmax/MIC,结果见表1。
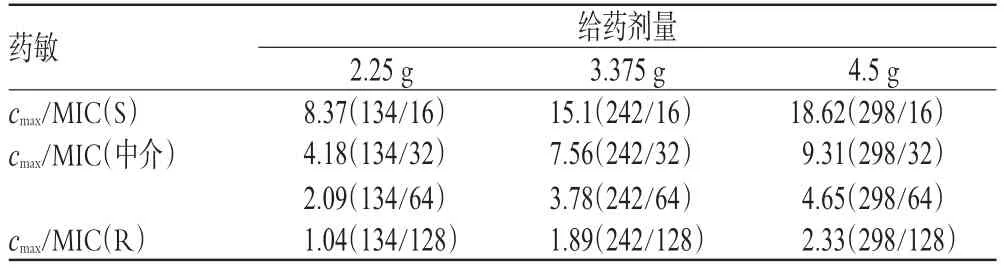
表1 哌拉西林不同剂量的峰浓度与MIC的比值(cmax/MIC)
表1结果提示,一次剂量2.25 g时达到中介(MIC≤32μg·mL-1)的cmax/MIC=4~5倍要求;而大剂量4.5 g给药时,达到中介药敏上限(MIC≤64μg·mL-1)的cmax/MIC=4~5 倍要求。
因此可以得知,对于耐药程度较大的细菌,增大时间依赖型药物给药剂量是维持较好的抗菌活性可行的办法。
1.2 增加给药次数或延长给药时间
通过增加给药剂量只能在一定程度上增加药物疗效,当cmax/MIC达到4~5倍时,再增加给药剂量,杀菌力增加不明显。因此,如果要使T>MIC大于40%,临床还可反复多次给药或延长给药时间甚至持续输注抗菌药物,以发挥抗菌药物的最佳疗效。
1.2.1 增加给药次数。增加每日给药次数也是使T>MIC最大化的有效方法。例如表2对比了美罗培南每日2次与每日3次给药对不同细菌的T>MIC的影响[2]。
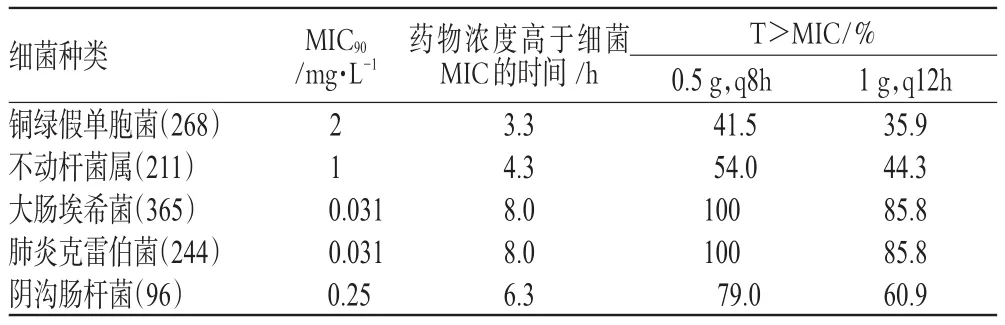
表2 美罗培南1 g,q12h,iv 60min与0.5 g,q8h,iv 60min对不同细菌的T>MIC
表2结果显示,对于时间依赖型抗生素美罗培南,每日3次给药比每日2次给药更能够有效地清除病原菌。
又例如哌拉西林/他唑巴坦4.5 g,q8h给药方案对MIC值为8~16mg·mL-1的常见致病菌T>MIC可达40%~50%;而哌拉西林/他唑巴坦3.375 g,q6h给药方案对MIC值为16~32mg·mL-1的常见致病菌T>MIC可达40%~50%[3]。
因此,增加给药次数可使时间依赖型抗生素的疗效增强。
1.2.2 延长滴注时间。通过延长点滴时间增加T>MIC,从而使PD最大化的有效手段,是治疗多重耐药菌以及泛耐药菌的经济有效的方案。有实验表明,延长点滴时间可以让对美罗培南的MIC为8μg·mL-1及16μg·mL-1的中介和耐药细菌株也能够治疗[4]。
目前临床已经有微泵给药方案,符合最大化增加药效学理论,但要以保证药物稳定性为前提。
2 浓度依赖型抗生素选药策略
浓度依赖型抗生素药效学参数AUIC理想要求是AUIC>125~250,基本要求是AUIC>100。给药剂量直接影响到AUIC值,对于浓度依赖型抗生素,大剂量冲击疗法是解决细菌耐药性的可行办法。所以,我们在选择给药剂量时应尽量保证AUIC>125或cmax/MIC>10。
例如按文献[5,6]提供参数,计算左氧氟沙星药效学参数(AUIC):MIC参照CLSI;取药敏报告敏感值,2μg·mL-1;耐药值:8μg·mL-1。同时,将敏感值缩小一定倍数(5、7、10倍)计算AUIC,结果见表3。
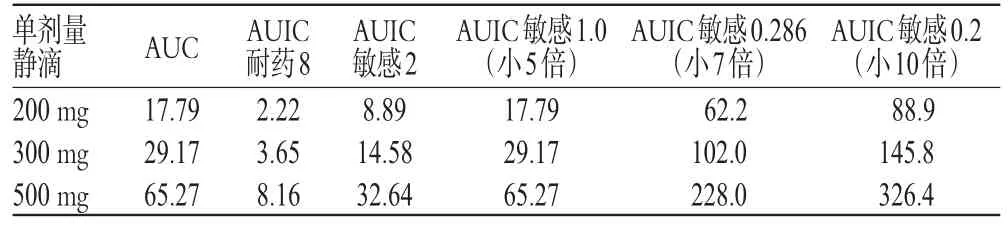
表3 左氧氟沙星不同给药剂量所得AUC值,按不同MIC参照值计算得的药效学参数AUIC一览表
表3结果显示,左氧氟沙星在治疗MIC为8(耐药)、2(敏感)、1.0(敏感)的病原菌时,单剂量给药200、300、500mg均达不到AUIC>100基本要求;只有当细菌非常敏感(MIC<血药浓度7倍),能达到AUIC>100。
由于浓度依赖型抗生素AUIC 125~250时不但起效快,且能有效地杀灭细菌和抑制耐药菌株产生,临床有效率可达90%,因此用浓度依赖型抗生素治疗多重耐药的细菌时,应尽量使AUIC>125。加替沙星、左氧氟沙星对肺炎克雷伯菌等有高度的抗菌活性,但结合药动学参数显示,加替沙星、左氧氟沙星、洛美沙星、环丙沙星4种药物的血药浓度均位于MIC和防耐药变异浓度之间,单药治疗易导致耐药突变株的富集生长,故应联合用药以防止细菌耐药的发生。因此,浓度依赖型抗生素治疗多重耐药菌株时,往往采取联合用药方法来防止细菌的进一步耐药。
3 面临多重耐药细菌怎样选择给药方案
在面临病原微生物药敏报告中介或者耐药时,我们调整治疗策略有以下几种方法:(1)根据药敏报告,如面临非发酵菌的感染,首选含β-内酰胺酶抑制剂的复方抗生素制剂或亚胺培南[7],根据实际情况考虑是否联合应用喹诺酮类或氨基糖苷类抗生素,以防止耐药菌的产生。(2)改变给药方法也许有效。对于多重耐药细菌,若选择时间依赖型抗生素治疗(如碳青霉烯类),应积极考虑改进给药方法,比如每日给药3~4次甚至更多,若药敏报告示细菌对该药中敏,应给予该药日最大剂量,并延长给药时间,且每组给药时间最好能达到2~3 h。
[1]郑 恒.哌拉西林/他唑巴坦钠的人体药动学[J].中国医院药学杂志,2009,29(18):1527.
[2]李家泰,李 耘,王 进,等.中国医院和社区获得性感染革兰阳性球菌耐药性监测研究[J].中华医学杂志,2003,83(5):365.
[3]梁蓓蓓,王 睿.β-内酰胺类抗生素的药动学/药效学研究进展[J].中国新药杂志,2004,13(4):311.
[4]Kuti JL,Moss KM,Nicolau DP,et al.Empiric treatment of multidrug-resistant burkholderia cepacia lung exacerbation in a patient with cystic fibrosis:application of pharmacodynamic concepts to meropenem therapy[J].Pharmacotherapy,2004,24(11):1641.
[5]张 莉,李家泰,吕 媛,等.左氧氟沙星注射液及口服片剂在健康人体内的药动学研究[J].中国药学杂志,2001,36(12):834.
[6]李燕明,孙铁英,姚婉贞.500mg·d-1左氧氟沙星治疗下呼吸道感染的(PK/PD)研究[J].中国新药杂志,2005,14(3):334.
[7]童明庆,刘根焰.细菌耐药与临床对策[J].临床检验及实验室设备,2005,7(2):56.
