无痛胃肠镜联合检查及安全性的临床研究
2011-04-27陕西省宝鸡市中医医院麻醉科宝鸡721001姚永远
陕西省宝鸡市中医医院麻醉科 (宝鸡 721001) 姚永远 曹 波
2009年 1月至 2010年 10月间,我院行无痛胃镜、结肠镜联合检查 55例,取得比较满意的结果,现总结如下。
资料与方法
1 一般资料 无痛胃镜、结肠镜联合检查的患者55例,其中结肠息肉高频电切术 2例,胃息肉射频治疗术 3例,ASAⅠ ~ Ⅱ 级,男 35例,女 20例,年龄 30~ 80岁,体重 45~80kg,作为观察组;选取同时期无痛胃镜检查患者 199例,ASAⅠ~ Ⅱ级,男 110例,女89例,年龄 18~ 87岁,体重 42~83kg,作为对照组。住院患者占 47.00%,合并其他系统疾病占 43.00% (高血压、冠心病、风湿性心脏病、冠脉支架置入术后、肺部感染、COPD、脑梗死史、精神分裂症)。
2 麻醉方法 患者完善血常规、心电图等相关检查,麻醉医师了解一般情况、评估麻醉风险,并签署麻醉知情同意书。检查前常规禁饮食 8~ 12h,结肠镜检查的患者做好肠道准备,所有患者无麻醉前用药,检查前备好吸氧设备、监护仪、急救设备和药品。检查时患者取左侧卧位,建立静脉通道,胃镜检查时用鼻导管吸氧,氧流量 2~ 4L/min,连接心电监护仪,麻醉医师缓慢静注芬太尼 0.05 mg,2~ 3 min后开始单独静注丙泊酚,用量 1.0~ 3.0 mg/kg,注药速度 40~ 60 mg/min,待意识消失、睫毛反射消失、呼之不能应答即可进行胃肠镜检查及治疗。胃镜插入时,首先吸净咽腔内的分泌物,防止分泌物进入气管引起呛咳;当胃镜到达十二指肠降部或结肠镜到达回盲瓣时停止给药,检查过程中视检查时间长短及患者肢体活动酌情追加丙泊酚,一般追加 10~ 30 mg/次。麻醉下胃镜、结肠镜联合检查者,胃镜检查结束后,体位不变,双膝屈曲显露臀部,改用普通面罩吸氧,加深麻醉后继续结肠镜检查。整个检查过程连续监测 BP、HR、RR、SpO2等生命体征。记录用药过程有无躁动、呛咳、呼吸抑制(呼吸暂停> 15s或 SpO2<90%)、低血压 (血压下降大于基础值的 30%)、心动过缓等不良反应。检查过程中如血压下降达基础值的 30%,给予麻黄碱 5~ 10mg,心率 < 60次 /min时,酌情给予阿托品 0.5~1.0mg。记录麻醉时间、丙泊酚用量、苏醒时间;胃镜检查到达十二指肠降部的成功率,结肠镜检查到达回盲部的成功率;内镜医师满意度。检查结束后即唤醒病人,询问患者满意程度并将病人置于观察室由专人监护,待各种指标恢复至检查前水平方可离院。术后 3h内需有人陪护,术后当天不能骑车、驾车和从事高空作业或操作重型机器[1]。
3 麻醉效果判断 优:镜检期间无肢体活动、呕吐反应;良:镜检期间出现不影响操作的肢体活动、呕吐反应;差:镜检期间肢体活动或呕吐反应强烈,影响操作。给药前测得的数据为术前值,给药后 5min所测得的数值为术中值,检查结束所测得的数据为术后值。从停止给药到呼唤睁眼为苏醒时间;从呼唤睁眼到患者离开内镜检查室为离院时间。
结 果
1 两组患者麻醉效果比较 见表 1。两组 98%的患者都能平静入睡,术中意识消失,所有患者对诊疗过程无不适记忆,深睡感 98%。无痛胃镜检查到达十二指肠降部 100%;无痛结肠镜到达回盲部 100%。表示不再害怕胃肠镜检查,有必要时乐于再次接受无痛胃肠镜检查的有 100%。
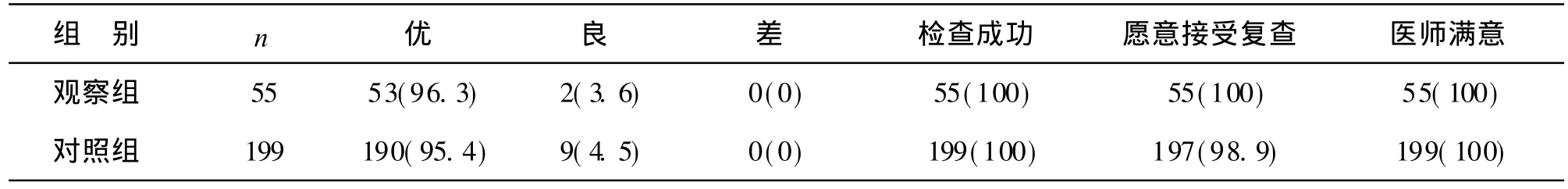
表1 两组患者麻醉效果比较 [例(%)]
2 两组检查麻醉时间、丙泊酚用量、苏醒时间、离院时间比较 见表 2。无痛胃镜、结肠镜联合检查由于采用胃镜检查结束后再行肠镜检查的方法,观察组检查时间较对照组明显延长,观察组丙泊酚用量较对照组大,差异有统计学意义(P<0.05)。
表2 两组检查麻醉时间、丙泊酚用量、苏醒时间、离院时间(±s)

表2 两组检查麻醉时间、丙泊酚用量、苏醒时间、离院时间(±s)
注:与对照组比较 P<0.05,苏醒时间、离院时间无统计学差异P>0.05
组别 n 麻醉时间(min) 丙泊酚用量(mg) 苏醒时间(min) 离院时间 (min)观察组 55 20.43± 5.26 200.4± 37.4 4.05± 3.26 22.43± 3.38对照 组 199 9.21± 3.31 157.2± 60.1 3.97± 3.47 21.86± 4.26
3 麻醉前后呼吸循环功能变化 见表 3。两组检查中 MAP、HR、RR、SpO2明显降低,与检查前比较有显著性差异(P<0.05),检查后两组 M AP与检查前比较有显著性差异(P<0.05);检查后两组 HR、RR、SpO2检查结束后逐渐恢复;两组间在检查中 M AP、HR、RR、SpO2无显著性差异(P> 0.05)。
表3 麻醉前后 M AP、HR、SpO2、RR变化(±s)
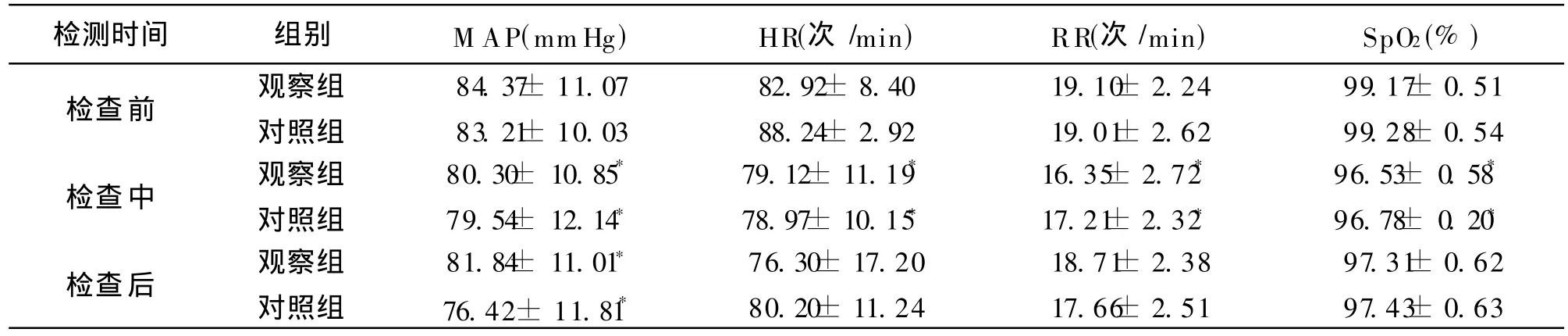
表3 麻醉前后 M AP、HR、SpO2、RR变化(±s)
注:与检查前比* P<0.05,两组比较 P>0.05.
检测时间 组别 M AP(mmHg) HR(次 /min) RR(次 /min) SpO2(%)检查前 观察组对照组99.17±0.51 99.28±0.54检查中 观察组对照组84.37±11.07 83.21±10.03 82.92±8.40 88.24±2.92 19.10±2.24 19.01±2.62 96.53±0.58*96.78±0.20*检查后 观察组对照组80.30±10.85*79.54±12.14*79.12±11.19*78.97±10.15*16.35±2.72*17.21±2.32*81.84±11.01*76.42±11.81*76.30±17.20 80.20±11.24 18.71±2.38 17.66±2.51 97.31±0.62 97.43±0.63
4 胃肠镜检查中的不良反应 见表 4。对照组有两例患者检查中出现严重呛咳,SpO2<50%并出现紫绀,立即退出胃镜,吸痰及面罩加压吸氧,SpO2恢复正常,加深麻醉后继续完成检查。无痛胃镜、结肠镜联合检查没有明显增加并发症发生率,两组间比较无显著性差异(P> 0.05)。
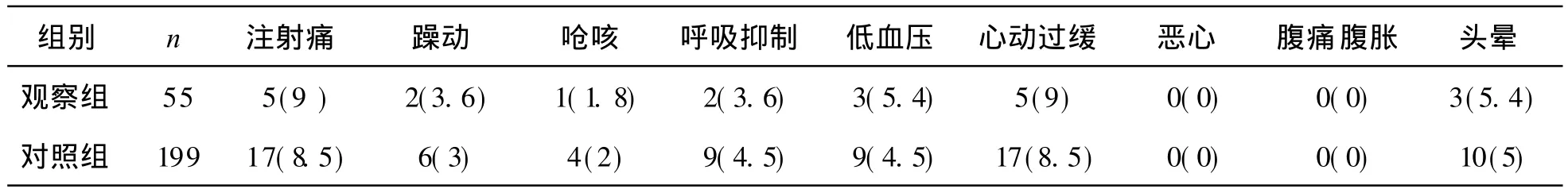
表4 两组胃肠镜检查中的不良反应情况[例(%)]
讨 论
无痛胃肠镜诊疗技术容易被患者接受,成功率和舒适度高,对胃镜、结肠镜联合检查,尤其复杂、费时的内镜下治疗,耐受性差的高龄患者有很好的使用价值。
丙泊酚具有起效快,镇静时患者感到舒适、停药后苏醒迅速、可控性强、苏醒期无躁动、彻底清醒等特征而广泛用于短小手术或侵入性检查的麻醉。同时丙泊酚也存在推注过快易产生心动过缓及低血压,短暂的呼吸抑制、注射痛等不良反应及镇痛作用弱的不足[2],对呼吸循环系统的抑制作用与剂量有关,并存在个体差异应视具体情况慎重给药。有研究表明,使用丙泊酚中 /长链脂肪乳注射液,进行麻醉诱导可明显减轻注射痛[3]。芬太尼为强效阿片类镇痛药,对呼吸系统有抑制作用,主要表现为呼吸频率减慢。小剂量的芬太尼可以有效抑制内脏牵拉引起的疼痛[4],与丙泊酚联合用于无痛胃肠镜检查时可明显增强镇痛作用而减少丙泊酚用量[5]。
丙泊酚静脉注射后在体内迅速分布和代谢,半衰期短,仅 30~ 60min,我们设计了麻醉下胃镜、结肠镜联合检查的方案,期望减少麻醉次数和麻醉药用量。实验结果表明,无痛胃镜、结肠镜联合检查可避免两次麻醉用药,减少麻醉药用量。但是,由于检查时间明显延长,丙泊酚用量仍然较无痛胃镜检查大,差异有统计学意义(P<0.05);胃镜、结肠镜联合检查首先行胃镜检查,由于口咽部感觉神经丰富,麻醉深度要足够,未达到麻醉深度而勉强进镜,可引起病人躁动、呛咳;结肠镜检查相对刺激小一些,只有在过肠曲转折部时不适感强一些,麻醉深度相对胃镜检查要浅一些,麻醉下胃镜、结肠镜联合检查的苏醒时间和离院时间无明显延长,两组无统计学差异(P> 0.05)。
两组检查中 M AP、HR、RR、SpO2比检查前降低,有显著性差异(P<0.05),无痛胃镜、结肠镜联合检查避免了多次麻醉对机体的干扰,检查中的不良反应并不因为麻醉药用量较大而增多,两组间不良反应比较无显著性差异(P>0.05)。胃镜、结肠镜联合检查,可避免多次检查前长时间禁食、导泻等带来的痛苦;减少多次麻醉及检查对患者带来心理不安;减少不良情绪诱发的心血管反应的几率;降低了医疗风险;缩短了检查时间和住院时间;以其安全、舒适以及负担小而深受患者的欢迎。
无痛胃肠镜检查因为人员配备、设施局限和麻醉前准备不足,麻醉和操作对呼吸循环的影响,不容忽视的是麻醉风险依然存在。为降低检查的风险,我们总结了无痛胃肠镜检查过程中的安全防范措施,我们对于这项新技术有以下体会:①严格掌握无痛胃肠镜检查的禁忌证,对于有严重心功能不全、心律失常;严重的肝脏、肾脏疾病及休克;易引起气道梗阻和窒息的疾病,如急性上呼吸道感染、嗜烟咳嗽痰分泌多者、幽门梗阻胃潴留者、急性上消化道大出血、严重鼾症及过度肥胖者;孕妇及哺乳期妇女;有镇静药过敏史者均为禁忌症。②麻醉医师应先了解患者病情,完善相关检查,重点了解麻醉手术史、药物过敏史、心血管系统、呼吸系统及胃肠疾病情况。③充分告知麻醉风险,填写麻醉知情同意书。④患者大多对胃镜、结肠镜检查抱有恐惧心理,尤其是曾经历过普通胃镜、结肠镜检查者。应告知患者诊疗操作是在睡眠状态下进行,让患者了解检查的安全性,尽量缓解患者的紧张、恐惧情绪,为麻醉创造良好的条件。⑤麻醉前应做好相关的准备,一切药品及器材均处于应急状态,以备不时之需。⑥无痛胃肠镜检查意外大都出现在呼吸道,麻醉医师要具备过硬的急救技能,特别是气道控制能力。内镜检查时医生的送镜技术也是关键因素,根据解剖径路缓慢进入,避免对咽部过多的刺激,能进一步减少喉痉挛及呛咳的发生率。无痛结肠镜检查,由于结肠平滑肌松弛,镜身易结襻,过度牵拉会撕裂或穿孔,要遵循少注气、循腔进镜、操作动作轻柔、适当钩拉、结合滑进、防襻旋镜等原则,避免发生肠穿孔等并发症[6]。⑦麻醉医师与内镜医师应相对固定,相互配合默契,这样可以缩短检查时间,减轻胃肠镜检查对患者的刺激,减少麻醉药用量,保障患者安全。⑧严密观察麻醉药引起的各种生理变化,及时处理意外情况。麻醉医师应恰当掌握用药剂量和推药速度,老年人做无痛胃肠镜检查时丙泊酚的用量应减少并减慢推注速度,给予充分吸氧尽量使循环、呼吸稳定减少并发症的发生[7]。胃镜插入时,首先吸净咽腔内的分泌物,防止分泌物进入气管引起呛咳;出现轻度呛咳主要是刺激咽喉引起,加深麻醉后继续进镜可消失。如出现严重呛咳或呼吸停止,立即退镜,吸痰及加压面罩通气,必要时气管插管。⑨结肠镜检查的患者由于禁饮食和频繁导泻,部分患者出现容量不足和电解质紊乱,体质较弱者血压波动较大,可以提前静脉补充液体,改善循环功能后再无痛内镜检查。另外,结肠镜检查兴奋了肛门、肠道迷走神经,可能出现心动过缓、血压降低、低血糖、虚脱等症状,所以全身麻醉下结肠镜检查要特别关注循环问题[8];而食管与呼吸道的毗邻关系,决定了无痛胃镜首要注意呼吸管理。检查过程中必须翻身时注意患者的安全,应有多人配合,轻抬轻放,麻醉医师、护士应注意保护患者。复苏室必备抢救药品和吸氧、监护等设备,由于在麻醉恢复期患者有头晕、呼吸循环不稳定,应由专人密切观察患者生命体征,随时准备处理各种不良事件。患者苏醒后,待各种生理指标恢复至术前水平,无头晕、不适,向患者强调麻醉后注意事项后可离院。
总之,无痛胃肠镜联合检查技术扩大了诊疗范围,提高了诊疗成功率,为患者带来了福音。在无痛胃肠镜检查整个过程中,采取综合的安全防范措施,能够最大程度降低无痛胃肠镜检查的风险,发挥无痛胃肠镜检查的优势,无痛胃肠镜检查才能得到广泛的临床应用。
[1] 刘 华,李 玲,王 建,等.胃镜无痛检查法的安全性探讨 [J].护理学杂志,2005,20:31-32.
[2] 庄心良,曾因明.主编.现代麻醉学 [M].第 3版.北京:人民卫生出版社,2003:481-487.
[3] 王 云,俞文军,张 雯,等.丙泊酚中长链脂肪乳注射液静脉麻醉注射痛的临床观察[J].陕西医学杂志,2010,39(2):238-239.
[4] 段世明.麻醉药理学 [M].北京:人民卫生出版社,2000:61.
[5] 吴永伟,王 鹏.芬太尼联合丙泊酚用于纤维检查的临床观察 [J].中国煤炭工业医学杂志,2001,8:823.
[6] Yi HY,ZhongJ,Huang M S,et al.Intravenous use of mildgeneral anesthetics for colonoscopy[J].China Journal of En-doscopy,2003,9(3):82,84.
[7] 陈 昕,杨 克.不同年龄患者无痛胃镜检查丙泊酚的用量探讨 [J].陕西医学杂志,2009,38(10):1361-1362.
[8] 罗 俊,赵 颖,王 晓,等.全麻无痛性胃镜结肠镜的临床比较 [J].华西医学,2004,19(2):273-274.
