CTA联合全脑血流灌注成像在蛛网膜下腔出血后的临床应用
2011-04-16李春志李松柏卑贵光蒋宝国
李 响,李春志,李松柏,卑贵光,蒋宝国,徐 克
(1.中国医科大学附属第一医院放射科,辽宁 沈阳 110001;2.中国中医科学院西苑医院放射科,北京 100091)
蛛网膜下腔出血 (Subarachnoid hemorrhage,SAH)最常见的原因是动脉瘤破裂,出血后脑血管痉挛(Cerebral vasospasm,CVS)是其常见而又严重的并发症[1],是本病致死和致残的主要原因[2]。CTA作为诊断动脉瘤的常规手段已被公认,并且可以同时观察到血管痉挛。而CT灌注成像是反应脑组织缺血的最直接、最敏感的方法之一也被肯定[3],这两种方法同时应用,对于SAH的临床治疗极具价值,然而,这样的临床应用却未见有国内外文献报道。为此,将这方面的应用经验初步做如下报告。
1 资料与方法
1.1 临床资料
收集CT诊断的SAH 29例,其中男11例,女18例,年龄37~75岁,平均52.2岁;其中24例灌注前未行抗痉挛治疗,5例灌注前给予尼莫同抗痉挛治疗;在此29例患者中,有5例患者于灌注后1个月内死亡。对照组病人5例,均因头晕而行CTA及全脑灌注检查,年龄40~56岁,平均50.4岁。对照组所有病例全脑灌注及CTA图像均未见异常。病变组和对照组病人通过头颈部CTA等检查均除外了脑动脉、颈动脉狭窄、闭塞等可能影响全脑灌注血容量(Perfused blood volume,PBV)测定值的情况,排除了不能区别血管狭窄和痉挛的病例。病变组中27例发现了28个动脉瘤,2例未见异常,诊断为自发性SAH。所有病例均在发病后72h内完成检查。所有SAH患者均行标准治疗,包括对疼痛的即刻治疗,纠正血容量、低血压、高血压和电解质紊乱等和尼莫同抗血管痉挛治疗等。有动脉瘤者行动脉瘤夹闭或介入栓塞治疗。所有病人均签署了知情同意书。
1.2 检查方法
使用西门子Somatom Definition 64层双源CT,Specials/Neuro PBV序列扫描。即先行全脑平扫,扫描参数:120kPV,130mAs,采集层厚1.0mm,重建间隔0.7mm,从颅底向上覆盖全脑,DLP=210mGy·cm。然后用高压注射器经肘静脉以4ml/s的速度快速团注非离子造影剂80ml,注射后同速率跟注50ml生理盐水。以造影剂示踪技术判定颈内动脉明显后,延迟10s触发全脑灌注扫描,其扫描参数与平扫参数一致。
1.3 资料分析
将扫描获得的数据传到Syngo MMWP工作站进行后处理,重建出CTA图像和全脑PBV,在全脑PBV图像上测量感兴趣区的灌注值。10个感兴趣区对称分布于额叶、颞叶、顶叶、枕叶、小脑。避开肉眼可见的血管、脑沟等结构,双侧半球采用镜像的方法获得感兴趣区值。然后计算各个脑叶感兴趣区的平均值作为该病例的脑灌注值。
两名高年资医师共同观察SAH病人的CTA、PBV和平扫CT图像,对以下内容进行诊断和研究:①检出动脉瘤。②对比肉眼观察PBV灌注减低区出现率与CT低密度缺血区检出率。③比较检查前未行抗痉挛治疗的SAH病例与对照组各脑叶PBV灌注值差异,探讨SAH全脑PBV变化。④比较SAH死亡病例和非死亡病例各叶PBV测量值,探讨临床表现严重程度与PBV相关性。⑤比较出血优势侧与非优势侧PBV值,探讨出血量与PBV测量值的相关性。出血优势侧与非优势侧的界定以两名高年资医师共同观察平扫CT,当SAH的高密度影在一侧半球超过另一侧半球50%以上时,认定该侧为出血优势侧。
1.4 统计学处理
采用独立样本t检验,比较SAH与阴性对照组之间、死亡病例与存活病例之间灌注值的差异;优势出血侧与灌注减低的相关性,采用概率法 Fisher’s Exact Test检验。以统计分析软件SPSS 12.0进行数据处理,以P<0.05作为有显著意义的标准。
2 结果
34例患者均成功的完成了检查,CTA图像血管显示清晰,灌注图像色彩鲜明,对比明显(图1,2)。经CTA检查29例SAH病人中,27例为动脉瘤破裂引起的出血,共检出动脉瘤28个,其中1例检出2个动脉瘤,前交通动脉瘤8个,后交通动脉瘤 6个(左侧1个,右侧5个),大脑中动脉5个(左侧2个,右侧3个),左侧大脑前动脉瘤4个,大脑后动脉瘤3个(左侧2个,右侧1个),颈内动脉瘤2个(左、右各1个)。其余2例因未查到出血原因,认定为自发性出血。其中8例患者行DSA检查,其结果与CTA检查结果一致。
34例患者均成功的完成了检查,PBV灌注图像色彩鲜明,对比明显。29例SAH病人中,18例病人检出肉眼可见的灌注减低区域,CT平扫全部均未见有低密度缺血区。经卡方检验,二者对限局性缺血性病变的检出率有显著性差异 (检验统计量=26.526,P=0.000)。
灌注前未行抗痉挛治疗的24例SAH患者与对照组5例病人各脑叶PBV测量值进行对比,结果SAH组PBV均值均小于对照组,额叶、顶叶和枕叶差值具有统计学意义(表1)。

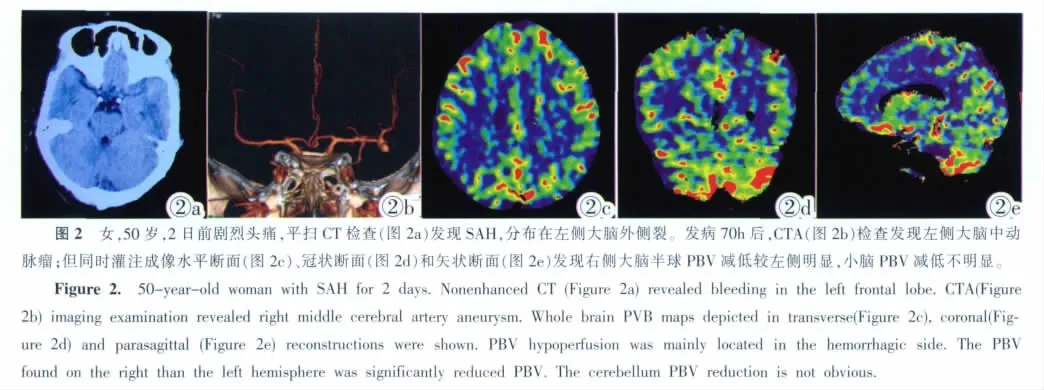
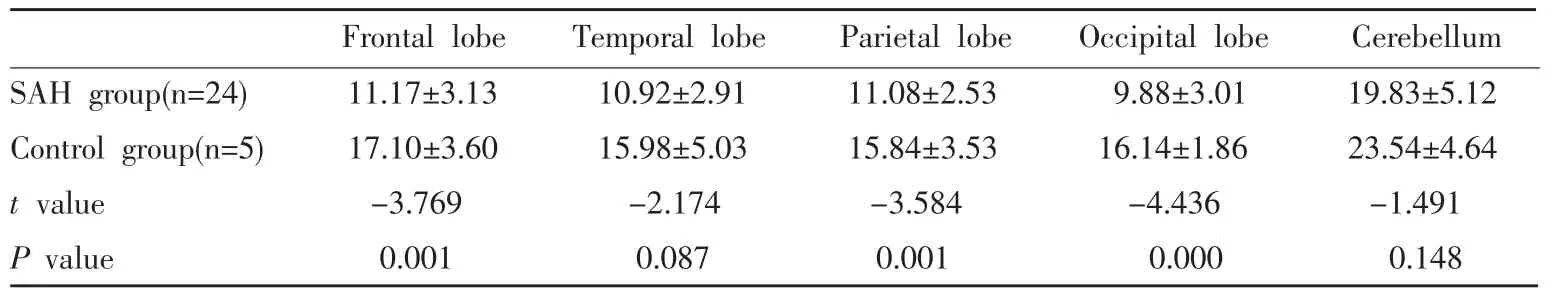
Table 1 PBV values in the different lobes of the brain and the cerebellum of SAH group and control group
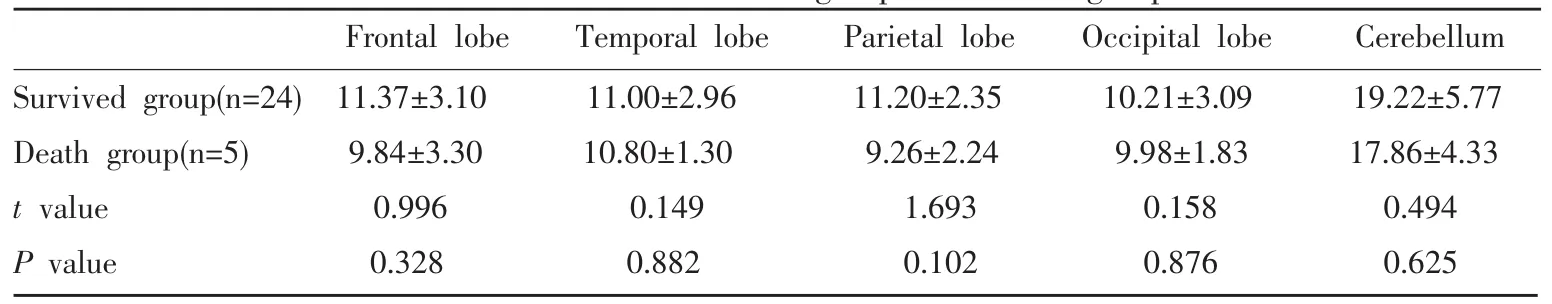
Table 2 PBV values in the different lobes of the brain and the cerebellum of survived group and death group
本组病例中的5例死亡病例和24例非死亡病例的各脑叶PBV测量值进行比较,结果显示死亡病例的PBV测量均值低于非死亡组,但差异无统计学意义(表2)。
本组病例中,17例平扫CT观察蛛网膜下腔高密度出血量两侧半球分布不均。结果右侧优势出血肉眼可见右侧低灌注5例(图1),左侧低灌注2例,两侧等灌注4例;左侧优势出血左侧肉眼可见低灌注3例(图2),右侧低灌注1例,两侧等灌注2例。应用确切概率法 Fisher’s Exact Test检验,χ2= 0.0283,P=0.1940>0.05,Phi Coefficient(列联系数)= 0.4994,出血优势侧与灌注减低发生侧关联不显著。
3 讨论
SAH是临床上最常见的急重症之一,其及时有效的治疗要求尽早检出动脉瘤是否存在。国内外众多学者认为CTA是临床诊断脑动脉瘤的主要影像学检查方法[4]。本研究在PBV检查的过程中,增加一次全脑范围动脉期扫描,获得的CTA图像完全能够满足动脉瘤的诊断要求,在29例SAH病人中,检出27例28个动脉瘤,达到了诊断目的。关键在于,其成像方法与常规CTA检查一样,只不过注射的造影剂被后来PBV成像再次利用一次而已。
SAH后脑血管痉挛造成脑微循环变化,是决定病人临床表现和预后的病理生理基础。然而,国内外这方面的研究报道很少。此次报告表明,CT灌注成像不但能反应全脑组织的缺血情况,还能够反映SAH的脑组织微循环改变[5]。近年来,国外文献不断有PBV在脑缺血性病变的应用报道[6],因此,本研究拟尝试以此方法对SAH后的全脑缺血改变进行观察和探讨。
脑血管痉挛是SAH临床过程的常见并发症。文献报道SAH后约60%~80%的患者可在血管造影检查中发现血管痉挛,约32%的患者可出现脑缺血的临床症状,出现症状的患者约一半可进一步发展为脑梗塞[7]。本组病人CTA和DSA没有发现限局性的脑血管痉挛,与文献报道不符,主要原因是本组病例均为发病后3天内的急性期病人,发生宏观血管痉挛的几率不大,并且,事实上一次造影检查,在脑血管的直径范围,很多病例难以断定是血管器质性狭窄还是局限性痉挛。但本组中18例病人检出肉眼可见的灌注减低区域,可见微循环的改变能更直接地、敏感地反映脑组织的缺血变化,CT灌注图像应该是比CTA和DSA更能反映SAH后脑缺血情况的观察手段。并且,CT灌注反映脑缺血改变,较比平扫CT更敏感。因为平扫CT发现脑缺血,需要肉眼能够分辨出脑组织密度减低。本组病人没有1例能够分辨,但在29例SAH病人中,有18例发现PBV灌注减低。
SAH后,血管痉挛学说得到了普遍认可,但各脑叶血管的反应性如何尚未得到充分认识,我们对此试图进行尝试分析。结果发现,各叶PBV减低程度有所不同,小脑和颞叶的灌注减低不甚明显。特别是小脑,虽然靠近颅底,图像质量误差不能忽视,但其他因素存在的可能性更值得我们进一步探讨,比如小脑的反应性是否有别于额叶等其他脑叶。
SAH的临床表现严重程度主要取决于脑血管痉挛的严重程度。本组将发病1个月之内的死亡病例与非死亡病例的PBV灌注成像进行了对比,结果确实发现死亡组PBV值较低,但却没有统计学意义。分析原因,样本数不够可能是主要因素,检查的时间窗可能也有关系。本组病例绝大多数在发病后1日内完成检查,或许痉挛持续的时间对病人的预后影响更大。
一般认为,SAH后,蛛网膜下腔的血液和红细胞崩解产物氧合血红蛋白是发生脑血管痉挛的第一推动力[8]。我们的病例中,也有病人在出血邻近区域的脑组织PBV减低非常明显,因此,我们考虑血肿对局部血管的作用值得探讨。然而,个别病例却表现出相反的结果,出血非优势侧脑半球PBV减低更为明显,与血肿量无关的病例也占了相当的比例。看来,PBV减低也有可能是个动态变化过程,这需要未来的研究去证实。
本研究显示,全脑PBV灌注可以表现SAH出血后脑组织的血流减低,这种表现要比平扫CT敏感,可以为临床判断脑微循环状况提供客观依据。但是,这种成像技术仅仅提供的是脑灌注扫描的一个参数,对SAH的血液动力学变化不能够完全把握。本研究的重要发现在于,SAH后各个脑叶的缺血反映程度不同,但由于病例数和检查时期等因素所限,出血量、出血部位对临床表现的影响,以及各个脑叶的反映时间窗等许多疑问没能够解决。
即便如此,全脑PBV灌注成像是一种功能成像技术,能反映人脑微循环血供变化,较比在常规灌注研究的覆盖范围限制,有了明显的进步,为全脑的血流动力学变化的研究创造了条件。并且本研究利用平扫和CTA图像的资源,不需单独的扫描,减低了病人的辐射。而CTA是SAH后的常规检查,这就使SAH病人在一次CTA扫描中顺便解决了灌注成像。
全脑灌注在SAH的应用研究文献报道很少,本研究初步显示了PBV在SAH中的价值和作用。其图像色彩丰富,但对微小的灌注异常经常难以确定,因此期待着更加先进的CT全脑灌注成像研究。脑缺血性病变的实用价值已经得到证明[6]。我们相信全脑灌注也会在SAH的临床研究中发挥重要的作用。
[1]Cenic A,Nabavi DG,Craen RA,et al.A CT method to measure hemodynamicsin brain tumors;validation and application of cerebral blood flow maps[J].Am J Neuroradiol,2001,21:462-470.
[2]ZhangJH.ExperimentaltherapiesforSAH and cerebralvasospasm[M].Progress in neuroscience,Beijing:higher education press,2004.635-645.
[3]Kanazawa R,Kato M,Ishikawa K,et al.Convenience of the computed tomography perfusion method for cerebral vasospasm detection after subarachnoid hemorrhage[J].Surg Neurol,2007, 67:604-611.
[4]Lubicz B,Levivier M,Francois O,et al.Sixty-four-row multisection CT angiography for detection and evaluation of ruptured intracranialaneurysms:interobserverand intertechnique reproducibility[J].Am J Neuroradiol,2007,28(2):1949-1955.
[5]李响,李松柏,李春志,等.蛛网膜下腔出血的CT灌注成像研究[J].中国临床医学影像学杂志,2010,21(3):157-163.
[6]Stephan P,Tobias F,Darius G,et al.Color-coded perfused blood volume imaging using multidetector CT:initial results of whole-brain perfusion analysis in acute cerebral ischemia[J].Eur Radiol,2007,17:2352-2358.
[7]Griffiths PD,Wilkinson ID,Mitchell P,et al.Multimodality MR imaging depiction of hemodynamic changes and cerebral ischemia in subarachnoid hemorrhage[J].Am J Neuroradiol,2001,22: 1690-1697.
[8]Stoodley M,MacDonald RL,Weir B,et al.Subarachnoid hemorrhage as a cause of an adaptive response in cerebral arteries[J]. J Neurosurg,2000,93(3):463-470.
