白糖填充治疗妇产科手术切口脂肪液化疗效观察*
2011-01-24康杰
康 杰
(泰安市岱岳区妇幼保健院,山东 泰安 271000)
肥胖病人手术切口脂肪液化的发生率仍然较高,而妇产科患者出现的手术切口脂肪液化(incision fat liquefaction)则更为常见[1],是导致伤口延期愈合甚至形成瘘道的主要原因,以及由此引起住院时间延长、病人的经济负担加重、病人的生理和心理承担痛苦,甚至成为医患纠纷的导火索[2]。我院妇产科近年来应用白糖填充切口治疗脂肪液化,取得了满意的疗效,现报告如下:
1 资料与方法
1.1一般资料 选取2007年1月~2011年4月本科收治的手术患者出现切口脂肪液化60例患者,剖宫产30例,经腹子宫肌瘤切除术25例,异位妊娠手术5例。其中,合并糖尿病9例,高血压12例。脂肪液化的诊断标准为手术切口早期没有出现红肿、压痛等病史,切口渗出液富含脂肪滴,无明显脓液,也无坏死组织产生。患者的手术切口愈合情况不好,有脂肪滴渗出。两组患者在各项指标上均没有明显的差异(P>0.05),具有可比性。
1.2处理方法 切口脂肪液化诊断确立后,观察组常规处理:部分拆除缝线,每日换药1~2次,换药时用生理盐水冲洗伤口,清除失活脂肪组织,内置凡士林纱条引流,让切口自然愈合;治疗组在常规治疗基础上,待切口渗液减少后,创腔内充填白糖(以白面糖最好),白糖填充要加压,充填至皮肤平面,4层油纱布外加普通纱布紧密覆盖,3天一次,等待创面新鲜肉芽组织生长。
1.3疗效判断 显效:换药1~2次后,切口肉芽组织鲜嫩呈颗粒状,无渗液;有效:用药1~2次后,切口肉芽组织暗红,生长慢,有少量渗液;无效:用药1~2次后,切口变化不明显,渗液较多,需要每日更换辅料,个别需要二期缝合。
1.4统计学分析 采用SPSS14.0软件进行统计分析,χ2检验,P<0.05为差异有统计学意义。
2 结 果
60例患者经治疗后均痊愈出院。治疗组总有效率为100%,观察组总有效率为80%,两组差异有统计学意义(χ2=6.38,P<0.05),(见表1)。
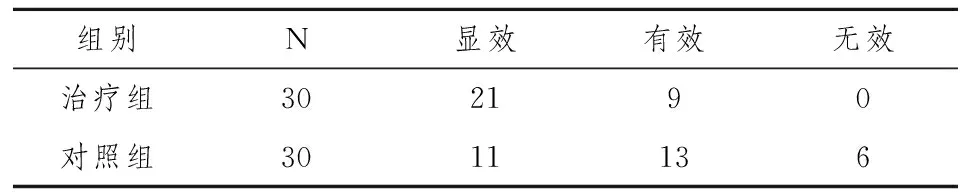
表1 两组患者疗效比较
3 讨 论
随着生活水平的提高,肥胖病人日渐增多,手术后切口脂肪液化的病例相应增加,如何预防和处理是值得研究的课题。手术后切口脂肪液化原因较多,可能与下列因素有关[3]:①切口组织钳夹、手术分解,形成无菌性炎症而发生液化。②肥胖:是脂肪液化的主要原因。脂肪组织血液循环差,手术切开后局部血运进一步阻断,加之手术过程中长时间暴露、牵拉和挤压,脂肪组织易发生缺氧从而导致脂肪液化。③高温高热:使用电刀时,如果输出功率太低,长时间切割也会烫伤周围脂肪组织而发生了变性,同样会导致切口脂肪液化。由此可见,预防切口脂肪液化要多因素分析[4]。①如果患者肥胖,应增加引流时间在24~48小时。②手术操作要动作轻柔,避免粗暴钳夹、分离,以湿纱布覆盖切口两侧的脂肪组织予以保护。③使用电刀时要注意调整输出功率,不宜过小,最好使用喷射模式。不能用电刀直接切皮,电凝出血点时采用点击法,不能长时间烧灼。④合并糖尿病患者在手术前要请内分泌科会诊,给予降糖治疗,在患者血糖情况稳定后再进行手术。手术后及时判断脂肪液化是治疗的关键,否则会引起继发性细菌感染。判定的方法:手术后第3~5天,触摸患者的切口部位下方有分离感,部分患者会出现黄色渗液,但无自我症状。同时排除切口感染可能:切口有红、肿、热、痛,或切口引流出脓性液体。一旦发现应及时引流,本组采用白糖填充进行治疗的机制如下,白糖填充后局部形成高渗性环境,能够抑制细菌的生长,同时增进局部糖原合成,可以有效地刺激肉芽组织的生长并可以防止肉芽组织水肿。本组结果表明,白糖填充治疗切口脂肪液化可以有效促进切口愈合、减少病人痛苦,缩短住院时间,安全、廉价、有效,值得临床推广应用。
[1] 范艳霞.胰岛素联合高渗葡萄糖治疗妇产科手术切口脂肪液化[J].医学信息, 2010, 12: 3744.
[2] 柳卫华.68例腹部切口脂肪液化临床分析[J].中外医疗,2009,28(8):29-29.
[3] 杨庆雪.腹部切口脂肪液化临床分析[J].当代医学,2009(28):63-63.
[4] 张欢.手术切口脂肪液化的药物治疗[J].中国药师,2009,(5):578-580.
