脾动脉栓塞在急诊外伤性脾破裂治疗中的应用价值
2011-01-08黄大钡李晓群
黄大钡,李晓群,张 勇
脾脏是腹部内脏最容易受损的器官,在腹部闭合性损伤中,脾破裂占20% ~40%。20世纪80年代以来,由于注意到脾切除术后患者对感染的抵抗力减弱,可出现脾切除后凶险性感染(OPSI)而致死亡,并随着对脾功能认识的深化,在坚持“抢救生命第一,保留脾脏第二”的原则下,尽量保留脾脏的原则已被多数外科医生接受[1]。我院自2004年1月~2010年5月共有101例急诊外伤性脾破裂采用脾动脉栓塞术治疗。本文对该组病例的数字减影血管造影(DSA)及脾动脉栓塞的影像表现、预后情况进行回顾性分析。
临床资料
1 一般资料
本组病例101例,男性76例,女性25例;年龄4~63岁,平均33.3岁。脾破裂原因:道路交通伤69例,坠落伤8例,击打伤12例,撞击伤10例,刀刺伤2例。99例为闭合性腹部损伤,2例为开放性腹部损伤(刀刺伤)。合并其他器官损伤见表1。20例来院时出现失血性休克,经输液扩容等对症处理改善循环,病人情况稳定后送介入室行脾动脉栓塞治疗。该组病例术前均行CT检查,明确诊断脾脏挫裂伤。

表1 脾破裂合并其他损伤的种类
2 脾损伤的分级
脾破裂病人病情程度分级有助于治疗方案的选择和预后的判断。由于本组患者介入术前均行CT检查,我们根据患者脾脏CT的表现进行分级,目前常用的分级方法为 Schackford和 Feliciano法[2],结合本组病例情况,具体见表2。
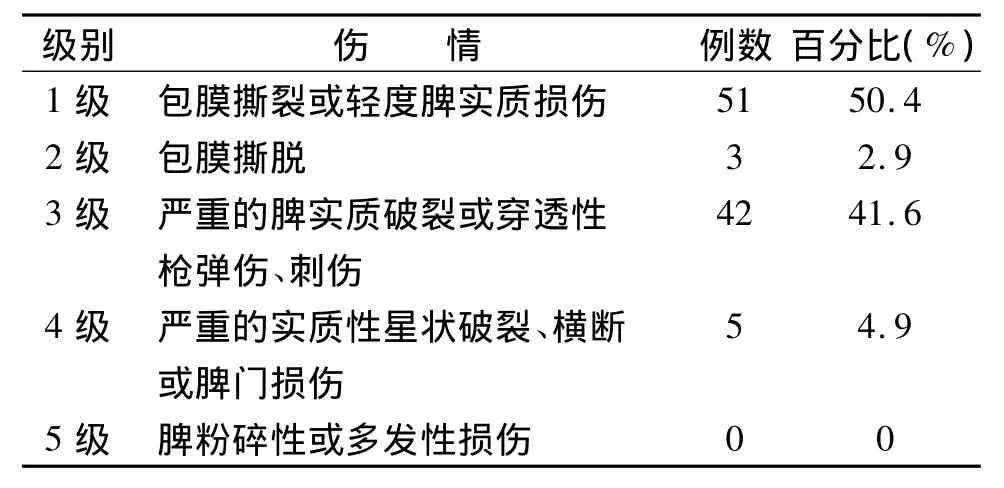
表2 10例脾破裂Schackford和Feliciano分级
3 方法
采用Seldinger穿刺法将5F Cobra或Yashiro导管经股动脉插管至脾动脉主干后,造影明确脾脏损伤程度、范围、有无活动性出血,可立即决定是否适合行脾动脉栓塞,以及栓塞的范围。将导管或微导管插至出血部位近端后,将明胶海绵颗粒(2mm×2mm×2mm)连同造影剂及庆大霉素溶液混合后经导管送至出血血管行栓塞术,直至血流减慢,造影剂滞留;栓塞术后再次造影,以观察栓塞效果。若病人合并其他脏器损伤,在行肝动脉、肾动脉等血管造影后,再次行脾动脉造影,若栓塞效果欠佳,须增加明胶海绵颗粒,必要时使用栓塞钢圈。这种栓塞后延时造影或二次造影方法被学者李晓群称为“回马枪”造影法[3]。
结 果
1 脾破裂的DSA表现[2](见表3)。

表3 10例脾破裂的DSA表现
2 栓塞效果
8例脾破裂以明胶海绵颗粒加栓塞钢圈为栓塞材料,93例单纯以明胶海绵颗粒为栓塞材料。78例在脾动脉主干栓塞,23例选择脾叶或脾段动脉栓塞。93例脾破裂经 1次栓塞后止血成功,占92.08%;3例二次栓塞后止血成功,占2.97%;5例栓塞后止血效果不佳行外科手术切脾,占4.95%。
3 其他受损脏器的血管栓塞术
根据患者术前CT的表现,如有提示其他脏器损伤或提示腰椎、骨盆骨折,在行脾动脉栓塞的同时行相应受损脏器供血动脉的造影术。本组病例同时行肝动脉造影78例,肾动脉造影10例,髂内动脉造影5例,肠系膜上、下动脉造影2例,腰动脉造影1例;如造影确诊受损脏器动脉破裂出血,可即时行该动脉栓塞术。本组病例联合行脾动脉+肝动脉栓塞术15例,脾动脉+肾动脉栓塞术3例,脾动脉+髂内动脉栓塞术2例,脾动脉+髂内动脉+腰动脉栓塞术1例,脾动脉+肝动脉+肾动脉栓塞术1例。
4 并发症
所有患者栓塞术后均有左上腹轻度胀痛,56例出现左侧胸腔积液,腹膜后血肿5例,脾脓肿1例,胰腺炎1例,左下肺压缩性膨胀不全1例。
5 住院时间
本组病例中单纯脾破裂20例,平均住院时间8.75 天。
6 随访
所有病例均在术后2天内行首次CT或B超复查,验证脾脏止血效果;4周后再复查37例,脾脏栓塞区域呈低密度区,为梗死液化期;8~12周复查26例,脾脏体积缩小,低密度区减少;24~60周复查5例,脾脏恢复正常大小,密度均匀。
讨 论
1 现代医学的观点
现代医学研究证明脾脏并非是可以随意切除的器官,其具有造血、免疫调控、调节门脉压力、合成凝血因子等功能。脾脏功能的发挥除依赖于完整的组织学结构外,尚应有足够的血液供应。脾动脉栓塞仅栓塞破裂动脉,且明胶海绵栓塞血管时间约2周~1个月,并非永久栓塞,既保证脾动脉主干供血,又保留脾脏结构完整[4];此外,脾脏除了脾动脉供血,还有胃网膜动脉和胃短动脉及其他侧支循环供血,即使脾动脉主干栓塞后并不影响脾脏的血液循环[5]。因此,脾动脉栓塞符合现代脾外科保脾及其功能的基本要求。
2 适应证及禁忌证
脾动脉栓塞术适应证:(1)Schackford分级1~3级,部分4级;(2)不合并腹腔内空腔脏器损伤;(3)生命体征平稳或抗休克治疗有效者;(4)脾创伤后假性动脉瘤及动静脉瘘所致迟发性出血。结合本组病例,我们认为以下3点可拟为相对适应证:(1)合并肝、肾实质性脏器轻度挫裂伤且生命体征稳定者;(2)合并单纯的腹部开放性损伤(如刀刺伤所致脾破裂);(3)小儿患者。脾动脉栓塞术禁忌证:(1)Schackford分级4~5级;(2)伴活动性大出血、腹腔积血中量以上并已构成生命危险;(3)严重休克或抗休克无效者。
3 脾动脉栓塞治疗的优点
(1)疗效确切,止血迅速,本组栓塞止血的平均时间25~40分钟;可重复造影确认效果;(2)诊疗兼行,可同时行肝、肾、肠系膜、髂动脉造影,明确有无破裂出血,必要时同时行栓塞术;(3)创伤小,既可保脾,又可避免剖腹手术;(4)病人恢复快,术后并发症少,住院时间短,花费低。
4 介入诊疗一体化流程的应用
本组病例特点:(1)均为急诊外伤患者,脾破裂合并其他部位损伤的病例数量多,共81例,占80.20%;73例行脾动脉栓塞术后转危为安,占90.12%。(2)合并腹腔内其他脏器供血动脉损伤22例,全部同时联合行栓塞术,只有其中1例须行外科肝破裂修补术,其余病例联合栓塞术均取得良好止血效果。这与过去文献中大多数学者认为脾动脉栓塞术的适应证其中一条:排除腹腔内其他脏器损伤[6-7]有所不同。(3)栓塞材料的选择,脾动脉栓塞止血成功的96例中,90例单纯使用明胶海绵颗粒为栓塞材料,效果明显,且有利于血管再通、恢复脾功能。这与部分学者认为明胶海绵颗粒栓塞效果不佳的观点[8]亦有所不同。(4)本组2例为开放性腹部损伤(刀刺伤)、3例为儿童(4岁、6岁、10岁),行脾动脉栓塞术后均转危为安,这对脾动脉栓塞术适应证的选择有参考价值。
在整个救治过程中我院采取了一体化流程,即由急救医师、专科医师和介入医师共同完成,以“黄金时刻”作为急危重病的救治原则。患者院前、院内救治和诊断主要由急救医师完成,专科医师评估病情,指导急救,根据适应证选择并制定治疗方案,协助完成抢救中特殊或复杂的诊治。除严重颅脑、心胸创伤外,一旦经临床、影像学确诊,患者由急救医师护送至介入室,各种急救治疗与介入诊疗同步进行,以争取抢救时间[2]。
我们的体会是:(1)术前准确评估病情。众所周知,外科切脾也可以治疗脾破裂,如何避免因低估病情导致介入栓塞术后仍要行外科切脾显得相当重要。术前由急救医师、专科医师及介入医师联合会诊,须结合CT表现充分评估患者病情,仔细对照介入适应证,详细制定治疗方案。本组中3例切脾病例因适应证(Schackford 4~5级)选择不当,导致栓塞术后外科切脾。(2)根据脾动脉造影情况选择适当的栓塞范围及栓塞剂。部分性脾动脉栓塞的前提是充分考虑到受损脾脏供血的复杂性。本组1例二次栓塞病例是由于过分追求保留未受损脾脏的血供,部分栓塞脾动脉后血压不稳,再次行栓塞术后,止血效果明显。另外,栓塞剂明胶海绵颗粒及栓塞钢圈的适当使用也是栓塞术止血成功的关键。(3)考虑到脾静脉损伤的可能。本组另外2例切脾病例经外科手术证实为脾静脉破裂出血。如脾动脉造影与术前CT脾脏受损表现(如腹腔中量积液)不符,应考虑到脾静脉受损的可能。(4)介入操作过程宜快速、准确。特别是复合伤患者,病情危重,介入手术应快速、准确,避免耽误综合救治的“黄金时间”。同时,危重患者实施介入治疗时应有急救医生在场监护,随时根据病情变化作出相应救治,以保障介入手术顺利进行。(5)3例二次栓塞病例的启发。2例为脾创伤后假性动脉瘤形成并迟发性出血,1例为部分性脾动脉栓塞后效果不佳。3例病例行二次栓塞术后止血效果良好。因此,我们认为在脾动脉栓塞术后临床上仍有出血表现者,再次行脾动脉造影有积极意义。
由此可见,脾动脉栓塞术是一种疗效确切、安全、微创的保脾手段,只要应用及时,方法恰当,就能在急性外伤性脾破裂的救治中发挥重要的作用。
[1]吴在德,吴肇汉.外科学[M].北京:人民卫生出版社,2005:425.
[2]李晓群.急危重症介入诊疗学[M].北京:人民卫生出版社,2008:27.
[3]李晓群,张健,张高尚,等.54例骨盆骨折合并大出血的介入治疗[J].中华创伤杂志,2009,25(2):154 -156.
[4]赵涛,吕维富,刘永庆,等.部分脾动脉栓塞治疗外伤性脾破裂[J].安徽医科大学学报,2003,38(4):292 -293.
[5]刘东波,杨植,张琳娜,等.外伤性脾破裂脾动脉栓塞治疗[J].介入放射学杂志,2007,16(9):645 -647.
[6]袁兵.血管造影与栓塞成功治疗外伤性脾破裂12例[J].南通医学院学报,2009,29(5):373 -374.
[7]刘铁,卞颖飞,沈健,等.急性外伤性脾破裂介入性栓塞治疗63例[J].中华创伤杂志,2005,21(10):783 -785.
[8]刘彪,黄伟浪.脾动脉栓塞治疗外伤性脾破裂(附12例报告)[J].中国普通外科杂志,2002,11(8):509 -510.
