老年误吸评估及防治程序探索
2010-11-10何晓光毕鸿雁张丽华张燕琪刀永功陈娅蓉
黄 红 何晓光 李 力 毕鸿雁 陈 芬 谭 芳 张丽华 张燕琪 刀永功 陈娅蓉
老年人误吸表现为呛咳、吞咽困难、返酸、嗳气、恶心、呕吐、食物从气管瘘管出来等。误吸常给老年人造成极大的困扰,且常被其他疾病掩盖,不能引起患者、陪护及医护人员注意。当误吸引发严重吸入性肺炎甚至死亡时,常引起医疗纠纷。及早发现误吸并评估严重程度,针对不同的病因进行综合防治,可以减少吸入性肺炎的发生及医疗费开支,提高老年人生活质量。针对老年患者误吸,我们进行了评估及防治方面的研究,现报告如下。
1.材料与方法
1.1 材料 研究对象为2007年1月至2009年4月昆医附一院干部医疗科住院和门诊的患者,观察时间1月至半年。误吸组40例,男性32例,女性8例,年龄(63~96)岁,平均年龄79.67岁;非误吸组(对照组)40例,男性31例,女性9例,年龄(60~92)岁,平均年龄78.45岁。所患疾病对比,误吸组比对照组——2型糖尿病及糖耐量减低17:5;急性和陈旧性中风2:8;帕金森氏病7:0;痴呆7:1;反流性食管炎8:1;肺部感染(包括肺炎、慢阻肺急性发作、呼衰)32:25;慢支炎及慢阻肺稳定期5:9;高血压22:25;甲减7:2;慢性胆囊炎并胆囊结石4:2;冠心病、心绞痛、陈旧性心梗7:6;前列腺增生症5:9;其他还有食管癌、喉癌、肾功能不全、焦虑症、营养不良、高心病或风心病左房大、房颤等,因病例少,无法比较。
1.2 方法 询问患者病史、基础疾病、有无吞咽障碍、呛咳、呕吐表现;行全身体格检查;此外还做舌肌灵活性检查、咽反射、吞水试验。若患者病情允许且同意可行胸片、食道钡餐、胃镜及喉镜检查,对误吸患者进行误吸程度评估(I°指偶有误吸;II°指对液体有误吸;Ⅲ°指进食即有误吸,间歇发生肺炎,低氧血症;IV°指对食物,自身分泌物均有误吸,并危及生命,有急慢性肺炎,低氧血症[7]),以及误吸发生频率、进食的体位,生活自理能力(即能行走或不能,进食是自己吃、喂食或鼻饲)等项目进行评估。对患者及陪护宣传误吸的概念,危害及防治方法,同时发放宣传资料。误吸的防治:①进餐时坐位或半卧位、稍前倾、慢慢吃,进食时不说话。②饭后漱口以减少口腔内含菌量,减少口腔内细菌和吸入。③增强身体抵抗力,适当运动或者活动,注意营养,可服增强低抗力的药物。④在医生指导下可服用增加咳嗽反射的药物,如血管紧张素转换酶抑制剂、辣椒素、叶酸、左旋多巴等。⑤治疗原发病,尤其要治疗以下几种易致误吸的疾病:急性或陈旧性脑中风、帕金森氏病、痴呆、功能性或器质性胃食道反流、2型糖尿病、慢性阻塞性肺病、头颈部外伤、头颈部肿瘤术后及放化疗后。⑥神志模糊者不能强行喂食,以防误吸。⑦饮水严重呛咳者,将水及汤类液体调成适合患者的稀稠度再吃。放置鼻饲管的患者要注意:放鼻饲管深度致少要超过胃贲门,超过幽门理论上可减少误吸;细胃管比粗胃管好,可减少误吸;间歇鼻饲:鼻饲时床头抬高要超过30°,每次饲入量不超过200ml,床头抬高半小时以上,之后才能放平,以防食物顺鼻饲管返流进入呼吸道;持续鼻饲:床头抬高超过30°,鼻饲速度(50~100)ml/h,过度过快食物易顺鼻饲管返流入呼吸道。吞咽困难者,行吞咽康复训练或吞咽仪训练,必要时胃或肠造瘘。每日查房均提醒患者及陪护,教给他们具体的防治技巧,同时治疗相关的基础疾病。
1.3 统计方法 采用SPSS11.5软件,年龄用t检验,误吸发生频率用非参数性检验,计数资料用χ2检验。
2.结果
2.2 所患疾病与误吸的关系 误吸组与对照组比较:2型糖尿病与糖耐量减低、急性和陈旧性中风、帕金森氏病都是P<0.01,有极显著性差异;痴呆与反流性食管炎,P<0.05,有显著性差异,提示以上疾病易导致误吸。肺部感染、慢支炎及慢阻肺稳定期、高血压、甲减、慢性胆囊炎并胆结石、冠心病、心绞痛、陈旧性心梗及前列腺增生,P>0.05,差异无显著性,提示上述疾病与误吸关系不大。
2.3 舌肌灵活性、咽反射、吞水试验与误吸的关系 表1提示误吸患者多数舌肌灵活性差,咽反射弱、吞水呛咳,误吸患者通过宣教和训练后吞水呛咳减少。

表1 两组舌肌灵活性、咽反射、吞水试验对比
2.4 胸片、食道吞钡、胃镜及喉镜检查对误吸判断的意义 ①胸片:能提示肺部有无感染及心脏大小等情况,若左房大压迫食道可能引起误吸。两组患者大部分摄了胸片,提示慢支炎、肺炎、胸腔积液、左心或全心增大等。②胃镜:能提示食管及胃的结构改变,可见到反流。误吸组做了 6例,有3例提示反流性食管炎,少数有糜烂性胃炎、十二指肠球部溃疡、食道胃底静脉曲张。③食道吞钡:能提示食管形态及功能改变情况。误吸组做了 5例,1例见左房大压迫食道,1例见胃癌术后食道狭窄并反流,3例未见异常。④喉镜:能提示咽喉结构及功能改变情况。误吸组做了 5例,1例声带闭合差,1例双声带活动稍弱,均提示功能减退,另3例未发现异常。
2.5 宣教、训练治疗前后误吸分度、发生频率、进食体位、主被动进食及生活自理能力等各项评估指标改变情况。
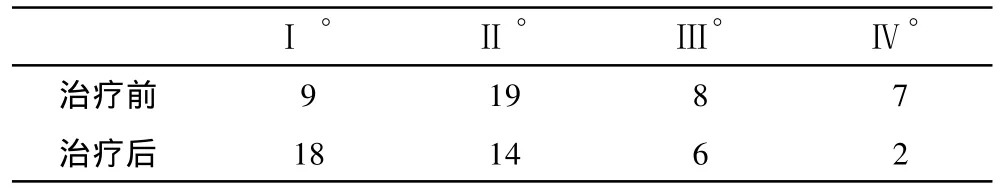
表2 两组误吸分度比较
表2治疗前后误吸分度总体无显著性差异,P>0.01,但Ⅰ°与Ⅳ°间有显著性差异,P<0.05。提示治疗后误吸严重程度仍有改善。
表3 两组误吸发生频率、进食体位、主被动进食、生活自理能力对比(±s)
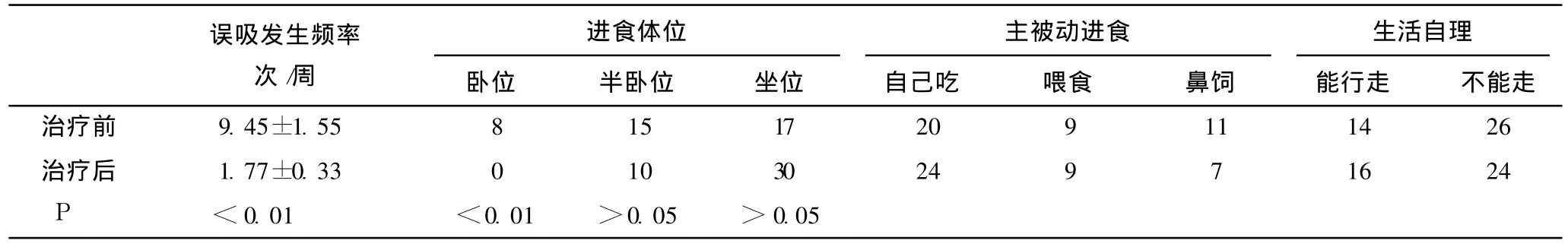
表3 两组误吸发生频率、进食体位、主被动进食、生活自理能力对比(±s)
误吸发生频率次/周进食体位卧位 半卧位 坐位主被动进食自己吃 喂食 鼻饲生活自理能行走 不能走治疗前 9.45±1.55 8 15 17 20 9 11 14 26治疗后 1.77±0.33 0 10 30 24 9 7 16 24 P <0.01 <0.01 >0.05 >0.05
表3提示治疗前后误吸发生频率明显减少,P<0.01。进食体位由卧位改变为半卧位及坐位时,误吸减少,P<0.01。进食方式,自己吃、喂食、鼻饲变化不大,P>0.05。生活自理能力,能行走与不能走变化不大,P>0.05。
3.讨论
3.1 本组资料显示:①患2型糖尿病、中风、帕金森氏病、痴呆、胃食管反流病患者误吸发生率增加,与报道相同[3,4]。急慢性呼吸道感染误吸发生率与对照无显著性差异,可能是隐性误吸未能诊断。上述疾病患者反复发生误吸,严重者导致肺炎、缺氧,乃至死亡,故防治误吸是关键。②舌肌灵活性差、咽反射弱者可能有误吸。吞水试验有呛咳则有误吸,宣教训练及治疗相关疾病后吞水呛咳减少,误吸也减少。③胃镜、食道吞钡、喉镜对寻找引起误吸的原因有一定帮助。④通过宣传教育训练及治疗相关疾病,误吸发生频率明显减少,分度严重程度减轻,病重患者由卧位进食改为半卧位及坐位,减少了误吸的发生。宣教对患者自己吃、喂食、鼻饲3种主被动方式影响不大,对生活自理不能行走或能走影响也不大。
3.2 误吸发生机理:①中风,尤其是基底节梗塞患者易发生吞咽障碍并吸入性肺炎,吞咽障碍致营养不良和肌萎缩,肌萎缩又加重吞咽障碍,增加吸入性肺炎[2]。②基底节梗塞致多巴胺代谢障碍,P物质(SP)产量减少,致舌咽、迷走神经节内 SP减少。当咽、喉及气管粘膜的舌咽神经和迷走神经感觉支神经丛 SP释放减少,则吞咽和咳嗽反射障碍,极易发生误吸。因为吞咽和咳嗽反射是阻止咽部内容物向下呼吸道吸入的防御机构。血管紧张素转换酶抑制剂(ACEI)有抑制 SP分解作用,故服ACEI可改善吞咽反射。多巴胺促进 SP合成,据研究,基底节梗塞、晚期阿尔海默氏病、帕金森病患者,多巴胺代谢低下,故多巴胺可作候补治疗药[4]。③老年人口腔、咽、喉与食管结构衰老退变,易致吞咽障碍,发生误吸。当食团在口咽部时没能引起吞咽反射,食团到达会厌快入气道时才激起喉上神经延迟性的吞咽反射,此时已有部分食物进入声门以下气道,误吸已发生[3]。④胃食道反流、2型糖尿病胃轻瘫、胃排空延迟及腹压增高,食管括约肌松弛,食管产生逆蠕动,都可引起误吸。一些药物使食管下段括约肌松弛也引起误吸[5]。⑤留置胃管的粗细、深度、体位不当均可引起误吸。硅胶胃管软而细比较好。胃管深度由耳垂 -鼻翼 -剑突,再延长(5~10)cm,一般为(45~55)cm再延长(5~10)cm。高枕卧位插入胃管后,鼻饲时床头应抬高大于30°角,以减少反流误吸[6]。⑥老年人免疫力低下,当口腔卫生差,口咽含菌量增加,咳嗽反射减弱时,排除异物能力差,误吸入少量分泌物或食物易引起肺部感染,肺部感染又加重误吸发生率,造成恶性循环,引起缺氧、衰竭,甚至死亡[3,4]。⑦其他以下各种疾病或原因都可引起误吸:颅脑病变:颅内肿瘤、颅脑外伤、脑血管病、脑干受损、颅内压增高、帕金森综合征、癫痫等。神经肌肉病变:急性感染性神经炎、喉神经受损、多发性肌炎、重症肌无力等。咽喉及其邻近部位损伤,如声带麻痹、喉外伤、咽喉及头颈部手术、环咽肌失弛症、咽食管憩室、颈椎骨性赘生物等。其他:相关疾病或病因、食管蠕动障碍、急慢性呼吸道感染、痴呆、全身麻醉、缺氧、意识丧失等。[7]
国内外研究发现,卒中时误吸的发生率为50%[8],老年人社区获得性肺炎 70%由误吸引起,而正常人群只有10%。吸入性肺炎常引起慢性缺氧,可导致患者衰竭甚至死亡。而肺炎死亡率已占疾病死因的第 4位。[9]国内外对误吸的诊治研究方法较多,优劣评价各异,因属跨多学科的问题,目前尚无金标准。主要根据有无呛咳、吞咽障碍、呕吐病史,加上易致误吸的基础疾病来诊断。误吸的防治十分重要,但目前还没引起大家足够重视,往往注重肺部感染及基础疾病治疗,有些家属惟恐患者营养缺乏,强行喂水、饭、药,残余食物经喉入气管造成吸入肺炎[10]。陪护对鼻饲营养操作不了解,造成饲入物进入气管,形成严重吸入性肺炎。对误吸防治程序还没理顺,对误吸所有环节防范不够。
关于误吸防治程序的探索,我们的经验是:询问患者有无呛咳、吞咽障碍及呕吐病史,同时询问所患基础疾病,这是误吸筛查第一步;检查舌肌灵活性及咽反射,了解吞咽功能;吞水试验了解有无呛咳,有呛咳必有误吸,无呛咳不能排除误吸;食道吞钡动态摄像、电子喉镜、胃镜等检查可配合诊断。误吸防治方面,对患者及其陪护人员加强宣传教育,把误吸工作贯穿于每日查房及护理工作中,同时治疗原发病和基础疾病,可大大减少老年患者误吸发生频率及严重程度,提高老年患者生活质量,减少医疗费用。
1 王天铎.喉科手术学[M].北京:人民卫生出版,2000:103.
2 Schroeder PL,Richter JE.Swallowing disorders in the elderly[J].Semin Gastrointest Dis,1994,5:154-165.
3 失内腾,等.老年人肺炎的预防对策—对误吸的对策[J].日本医师会杂志,2004,131(3):347.
4 黄选兆.老年人吞咽功能障碍[J].临床耳鼻喉科杂志,2001,1(8):381-383.
5 尚克中,程英升.吞咽障碍患者的吸入与吸入性肺炎[J].中国全科医学,2004,7(22):1713.
6 董慧华,张美芹.留置胃管易发生误吸的原因与防范对策[J].中国社区师,2007,9(169):7.
7 黄选兆.老年人误吸的临床探讨[J].临床耳鼻喉科杂志,2005,19(6):286.
8 Millns B,Gosney M,Jack Cl,etal.Acue stroke predisposes to oral gram-megative bacillia cause of aspiration pneumonia[J].Gerontology,2003,47:173-176.
9 Kikuchi R,Watabe N,Konno T,ct al.High incidence of silent aspiration in elderly patients with community-acquired preumonia[J].Am J Respir Cirt Care Med,1994,150:251-253.
10 秦环龙.管饲喂养发生误吸的危险因素及防治[J].肠外与肠内营养,2003,10(4):244.
