显微手术治疗蝶骨嵴脑膜瘤
2010-09-20虞正权周幽心
王 晶, 虞正权, 王 中, 周幽心, 周 岱
蝶骨嵴脑膜瘤(sphenoid ridgemeningiomas,SRMs)是指起源于蝶骨大、小翼上的脑膜瘤,内始自前床突,外抵翼点,占颅内脑膜瘤的 12%左右,手术切除仍是首选的治疗方法[1,2]。我科于 2002年1月~2009年12月采用经翼点及改良翼点入路对 84例蝶骨嵴脑膜瘤进行显微手术切除,取得较好疗效,现报告如下。
1 临床资料
1.1 一般资料 2002年~2009年间收治的SRMs患者84例,年龄 30~84岁,平均为 60.5岁。男性 35例,女性 49例,男女比例为 1∶1.4。其中,内侧型 55例(65.5%)、中 1/3型 19例(22.6%)、外侧 10例(11.9%)。病程 3个月到 5年,平均病程分别为 15.8个月。肿瘤位于左侧 36例,右侧43例,双侧 5例。肿瘤大小为 2.4~7.5cm,平均 4.8cm;肿瘤最大直径 <3.0cm为 6例,3.0~6.0cm为 63例,>6.0cm为15例。
1.2 临床表现 本组病例中临床症状主要表现:头痛伴恶心、呕吐 65例,视力、视野改变 42例,癫痫 28例,眼球运动障碍 8例,嗅觉减退 6例,视乳头水肿 42例,视神经萎缩21例,轻偏瘫 8例,动眼神经麻痹 5例,眼球突出 4例,记忆力下降 3例,Foster-Kennedy征 5例,眶尖综合征 2例,无明显症状 2例。其中内侧型脑膜瘤的最常见症状为视力、视野改变,占 63.6%(35/55);中1/3型及外侧型脑膜瘤的最常见症状为颅内压增高,占 58.6%(17/29)。
1.3 影像学检查 CT平扫 46例中肿瘤呈高密度29例,等密度 7例,低密度 3例,混合密度 7例;CT增强 19例中肿瘤可均匀增强 14例,不均匀强化 5例。MRI扫描 65例中,T1加权呈低信号38例、等信号 22例、高信号 5例;T2加权呈略低信号 5例、等信号 7例、高信号 53例。增强后均出现不同程度强化。MRI显示侵及海绵窦 6例,包绕颈内动脉及其分支 7例。其中内侧型 SRMs行 MRA 4例和 DSA 13例,结果显示主要由颈内动脉系统供血 5例,由颈外动脉供血 2例,由颈内、颈外共同供血 10例。颈外动脉系统以脑膜中动脉供血为主,颈内动脉分支供血依次为眼动脉 8例(47.0%)、脑膜垂体干动脉 5例(29.4%)、大脑中动脉 2例(11.8%)、大脑前动脉 2例(11.8%)。术前行选择性血管栓塞 8例。
1.4 手术方法 均采用显微外科技术切除肿瘤,翼点及改良翼点入路、经额颞颧入路、经额颞眶颧入路。尽量磨除蝶骨嵴,显微镜下于硬膜外切断脑膜中动脉,将肿瘤与硬膜基底粘连处用电凝分离切断,以减少肿瘤基底部的血供。再一边暴露,一边用取瘤钳、超声吸引等分块切除,再分离切除瘤壁,内侧型肿瘤深面与颈内动脉、颅神经之间有蛛网膜相隔,小心将肿瘤剥离,特别注意肿瘤与颅神经、大脑中动脉及其分支的关系。累及海绵窦的肿瘤并不勉强要求全切,部分切除以达到减压目的。对于未能全切的病例,术后辅以放疗以防止复发。
2 结 果
本组 84例中全切除 61例(SimpsonⅠ级 34例,Ⅱ级 15例,Ⅲ级 12例)、次全切除 16例、大部或部分切除 7例。其中内侧型 55例中全切除 36例(65.5%)、次全切除 12例(21.8%)、大部或部分切除 7例(12.7%);中 1/3型 19例全切除 16例、次全切除 3例;外侧型 10例中全切除 9例、次全切除 1例;其中行次全切除及部分切除者因肿瘤与海绵窦、颈内动脉、大脑中动脉及颅神经不易分离,故未勉强追求全切。术后绝大部分患者症状改善明显或消失,无明显手术并发症。内侧型 3例术后再出血而行去骨瓣减压,6例术后存在功能障碍,动眼神经麻痹 3例,偏瘫 2例,失语 1例,2例因术后再出血及脑血管痉挛死亡;中 1/3型 1例术后再出血而行去骨瓣减压,2例术后存在功能障碍,动眼神经麻痹及偏瘫各 1例;外侧型 1例遗留轻偏瘫。
3 讨 论
SRMs早期多采用 Cushing分类法,将起源于前床突、蝶骨小翼、蝶骨大翼的肿瘤分为内、中、外 3型;后来 Watts将上述分类简化分为两型,即内侧型与外侧型,内侧型指起源于前床突和蝶骨小翼的内侧部分,亦可仅限于前床突者,临床上常采用此种分类方法[3]。尤其内侧型 SRMs因其位置深在,血供丰富,周围毗邻重要的神经与血管,如视交叉、视神经、颈内动脉、大脑中动脉,肿瘤常将这些重要结构推挤、包绕,甚至侵犯海绵窦,手术难度大;随着近几年来现代神经影像学、神经解剖学和颅底神经外科的发展,使此类肿瘤得到了最大限度的切除,神经得以保留,功能得以恢复。
3.1 术前详细的影像学检查 术前详细的影像学资料对于手术计划制定具有重要意义。头部 CT、MRI、CTA、DSA可从不同角度了解肿瘤特点及与周围解剖结构的关系。CT可显示肿瘤的大小、生长方向以及颅骨破坏和增生的程度与范围。MRI可显示肿瘤三维扫描图像以及与视神经、视交叉、海绵窦和眼眶等部位的关系,还能提供瘤内血供、血管走行和肿瘤与周围脑组织粘连程度,有利于术中寻找和判断肿瘤是否能全切[4];MRI上T2加权信号高低有助于判断肿瘤质地,一般来说,质地较软者含水量多,T2呈高信号。CTA及DSA可显示肿瘤与供瘤血管及周围血管的关系,对于血供丰富的肿瘤可同时行 DSA选择性血管栓塞术。近年来,我科对难度较大的内侧型 SRMs行三维CTA检查,了解肿瘤与血供及周围血管的关系,有利于制定手术策略(见图1)。
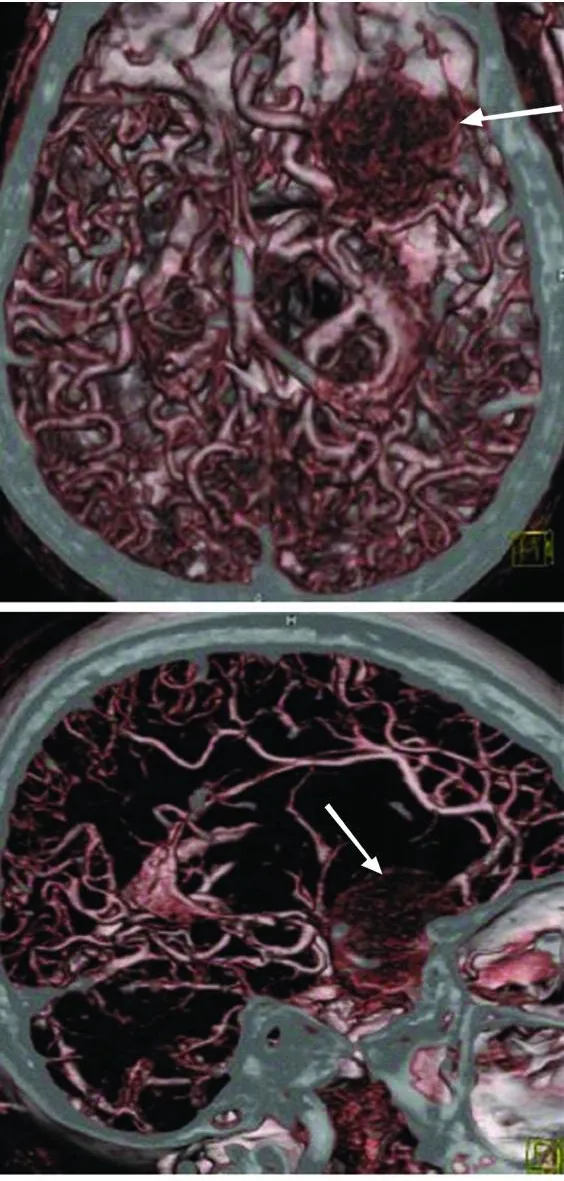
图1 CTA显示箭头为肿瘤染色,呈致密团状大脑中动脉被推移,与术中所见吻合
3.2 显微手术治疗要点
3.2.1 手术入路的选择 目前SRMs主要的手术入路有翼点入路及改良翼点入路,经额颞颧入路,经额颞眶颧入路。根据肿瘤的位置、大小、生长方向与瘤周重要结构的关系,选择适当的手术入路至关重要。翼点入路或改良翼点入路,能有效地显露肿瘤基底部,控制同侧视神经和颈内动脉,便于显露肿瘤及瘤周的重要结构,故中小型内侧型 SRMs及所有中、外侧型SRMs均可采用翼点入路。但若肿瘤长入眶内,或侵及海绵窦,或双侧生长,翼点入路则不利于显露肿瘤及重要结构,则应采用后两种入路,以扩大显露范围,有利于接近肿瘤。
3.2.2 肿瘤切除要点 部分SRMs血供丰富,术前DSA栓塞供瘤血管,可使术中出血减少,本组 84例 SRMs中 8例术前栓塞了肿瘤供血动脉,明显有利于手术操作。SRMs多数为颈内、颈外双重供血,开颅后应先切断硬膜外动脉供血。以蝶骨嵴为中心弧形剪开硬脑膜,对于中、外型 SRMs在阻断血供后,可沿蝶骨嵴逐步分块切除,全切相对容易。而内侧型 SRMs与颈内动脉、大脑中动脉、视神经等关系密切,手术策略与中、外型有显著差异,术中应尽可能打开侧裂池、颈动脉池以释放脑脊液,降低脑压,以利暴露肿瘤,减少对脑组织的牵拉。然后充分电凝并离断肿瘤基底部,尽可能贴近颅底硬脑膜烧灼、分离肿瘤附着点,仔细辨认肿瘤与周围组织存在的蛛网膜间隙,瘤内分块切除肿瘤,逐渐缩小肿瘤体积,沿蛛网膜间隙将肿瘤包膜分块切除。但明显瘤周水肿患者术中显露困难且多见肿瘤界面消失,有软膜新生血管供应肿瘤者,分离肿瘤时困难[5],术中注意保护周围血管及神经,严格贴瘤壁进行。
3.2.3 术中周围血管、神经的保护 SRMs多将视神经、颈内动脉、大脑中动脉及其分支推移和包裹,如何在保留功能的前提下切除肿瘤为手术难点。通常质地较硬肿瘤多推移血管及神经,质地较软肿瘤多包裹血管及神经,但肿瘤与上述结构之间通常存在完整蛛网膜界面,仔细辨别有利于剥离肿瘤[6]。在处理肿瘤与 ICA及其分支时,多采用逆行法,即在肿瘤后内侧或外侧裂的远端找到大脑中动脉,再向近端追踪,直至显露肿瘤与血管之间的关系,沿血管走行方向剥离切除肿瘤,亦可采用顺行法,即先于鞍上池区解剖出ICA近端,再仔细向远端分离。操作时应十分小心,避免损伤血管,如肿瘤质地较硬、血供丰富,不必勉强分离切除,以免造成难以控制的破裂出血,残余薄层肿瘤可待术后放疗[7]。SRMs可能累及的神经主要有同侧的第Ⅱ、Ⅲ、Ⅳ、V、Ⅵ颅神经,视神经多被挤向内侧,动眼神经多在肿瘤下方,分离时应注意避免误伤,防止术后出现视力下降及动眼神经麻痹,滑车神经由于较细且走行路径长,术中易损伤,但该神经损伤对患者影响较小。SRMs向后下方生长可累及海绵窦,附着于海绵窦的外侧壁、上壁,甚至穿过窦壁硬膜长入窦腔内。强行全切肿瘤则颅神经功能的预后差,且长期复发率无明显降低[8],因此对其内的肿瘤不必强行切除,可姑息性切除部分肿瘤,残余部分可行放疗。本组有 6例侵及到海绵窦,均未强行切除,残余肿瘤术后行联合放射治疗,无重要神经功能缺失。
[1]毛 颖,周良辅.现代神经外科学[M].第 1版.上海:复旦大学出版社,2001.429-445.
[2]Claus EB,Bondy ML,Schildkraut JM,etal.Epidemiology 0f Intracranialmeningioma[J].JNeurosurg,2005,57(6):1088-1095.
[3]王忠诚.神经外科学[M].第 1版.武汉:湖北科学技术出版社,2005.601-603.
[4]Thoman WJ,Ammirati M,Caragine LP,etal.Brain tumor imaging and surgicalmanagement:the neurosurgeon's perspective[J].JTop Magn Reson Imaging,2006,17(2):121-126.
[5]张万宏,吕然博,张建平,等.经翼点入路显微手术治疗蝶骨嵴脑膜瘤[J].山东医药,2009,49(2):62-63.
[6]Al-Mefty O.Clinoidalmeningiomas[J].JNeurosurg,1990,73(6):840-849.
[7]陈海宁,汪业汉.蝶骨嵴脑膜瘤手术治疗若干问题探讨[J].中国临床神经外科杂志,2005,10(5):336-338.
[8]Nakamura M,Roser F,JacobsC,etal.Medial sphenoid wing meningiomas:clinical outcome and recurrence rate[J].Neurosurgery,2006,58:626-639.
