克糖胶囊对二型糖尿病模型大鼠糖代谢的影响
2010-07-25曹永孝王德俭张金艳龙静雯姚鸿萍
曹永孝, 王德俭,2, 刘 静, 张金艳, 龙静雯, 姚鸿萍
(1.西安交通大学医学院药理教研室,陕西 西安710061;2.中国人民大学医院药剂科,北京100872)
糖尿病已成为威胁人类健康的常见病、多发病,据中国糖尿病内分泌流行病学最新研究公布的数据,2008年全球已诊断的糖尿病人达2.5亿,我国目前仅城市的糖尿病患病人数就超过了4100万,绝大多数为非胰岛素依赖型糖尿病(NIDDM),中国已经跃居成为全球糖尿病第一大国。到2030年,全球糖尿病患者将达到3.6亿。
糖尿病是一种慢性病,其特点是病程长、难根治,而中药在糖尿病治疗方面有独特的优点。许多单味中药或复方制剂都显示了多种降糖机制,中药复方制剂在治疗糖尿病合并心血管并发症方面取得了明显的进步。本试验利用小剂量链脲霉素配合喂饲高脂饲料制造的NIDDM模型大鼠,对克糖胶囊这一中药复方制剂做了药效学方面的评价。
1 材料
1.1 受试药物 克糖胶囊药粉,为深褐色,是由黄连、楤木、黄芪等中药组成的中药复方制剂,具有益气、养阴、清热功效。由安康济仁制药有限责任公司提供。每1 g相当生药量2.4 g,用0.5%羧甲基纤维素钠溶液配制。
1.2 对照药品和试剂 消渴丸:广州中药一厂生产;二甲双胍:上海九福药业有限公司生产;链脲霉素(Streptozotocin,STZ),Sigma公司产品;血糖测定试剂盒:保定长城临床试剂有限公司生产;甘油三酯试剂盒:中生北控生物科技股份有限公司生产;肌酐试剂盒:中生北控生物科技股份有限公司生产;总胆固醇试剂盒:中生北控生物科技股份有限公司生产;胰岛素放射免疫分析试剂盒:北京北免东雅生物技术研究所;胰高血糖素放射免疫测定盒:北京北免东雅生物技术研究所。
1.3 动物 Wistar品系大白鼠,体重180~210 g,♂性,由第四军医大学实验动物中心提供,合格证号:陕医动字08-022。
2 方法
2.1 对NIDDM大鼠糖代谢的影响
2.1.1 NIDDM模型大鼠的建立 健康Wistar大鼠100只,♂性,自由饮水进食。随机分为正常对照组(10只)、造模组(90只)。按文献方法建立模型[1];造模组大鼠用高热量饲料(由基础饲料加蔗糖、炼猪油等混合而成,总热量20 J/g、碳水化合物51%、蛋白质15%、脂肪25%)喂养,正常对照组给予基础饲料,持续喂养8周后,禁食12 h,造模组尾静脉注射STZ 25 mg/kg体质量,正常对照组则注射等体积柠檬酸缓冲液[2],实验期间观察动物体重、饮食、饮水、尿量变化。造模成功后再根据血糖值分层随机将模型大鼠分为5组:① 模型组,②~④ 克糖1.6 g/kg、0.8 g/kg、0.4 g/kg 组,⑤ 消渴丸0.8 g/kg 组。各组连续ig给药3周。每周测定大鼠空腹血糖1次,测定前禁食12 h,剪尾取血,用葡萄糖氧化酶法[3]测血糖值。
2.1.2 对NIDDM大鼠葡萄糖耐量的测定 连续给药3周,大鼠禁食12 h,末次给药1 h后,采用葡萄糖氧化酶法,断尾采血,先测定空腹血糖(作为零时血糖),然后ip葡萄糖2 g/kg,再分别测定给葡萄糖后0.5 h、1 h和2 h的血糖值。
2.1.3 对血清胰岛素、胰高血糖素、胰岛素敏感性[4]的测定 给药3周,糖耐量试验结束后,乙醚麻醉大鼠,静脉采血,放射免疫分析法测定血清胰岛素、胰高血糖素,计算血清胰岛素敏感指数(IAI,IAI=1/(FPG×FINS),FPG为空腹血浆葡萄糖,FINS为空腹血浆胰岛素)。
2.1.4 对NIDDM大鼠血清甘油三酯、总胆固醇和肌酐的测定 连续给药3周后,乙醚麻醉大鼠,静脉采血,常规生化分析测定血清甘油三酯、总胆固醇和肌酐含量。
2.1.5 对NIDDM大鼠肝糖原和肌糖原的测定 试验结束最后处死动物,取大鼠肝脏和右侧后肢肌肉,用蒽酮法[5]测定肝糖原和肌糖原,结果见表5。
2.1.6 对NIDDM大鼠胰腺病理改变的观察 试验结束,处死各受试大鼠,分别立即取出胰腺,Bouin氏液固定,石蜡切片,HE染色,显微镜下观察胰岛变化情况。
2.1.7 进食量、饮水量和尿量测定。每周测定体重1次。给药第3周,每一只大鼠放一个代谢笼,测定大鼠24 h的进食量、饮水量和尿量。
2.2 统计学处理
3 结果
3.1 对NIDDM大鼠糖代谢的影响
3.1.1 降低NIDDM大鼠空腹血糖的作用 表1结果显示,克糖胶囊0.8 g/kg和1.6 g/kg剂量组药后2周及3个剂量组药后3周的血糖值与模型组比较均显著降低(P <0.05或 P <0.01)。
3.1.2 增强NIDDM大鼠葡萄糖耐量 表2结果显示,模型组血糖与空白对照比较增高3~4倍,ip葡萄糖后模型组各时相的血糖值显著增高,糖耐量能力下降。克糖3个剂量组在ip葡萄糖后各时相的血糖值的增高明显低于模型组(P<0.05或P<0.01),表明克糖胶囊可增强NIDDM大鼠的糖耐量能力。
3.1.3 对NIDDM大鼠血清胰岛素、胰高血糖素、胰岛素敏感性[4]的影响 表3显示,模型组大鼠的血清胰岛素和胰高血糖素显著高于空白对照正常鼠,胰岛素敏感指数则明显低于空白对照。与模型组相比,克糖胶囊3个剂量组均可使NIDDM模型大鼠的血清胰岛素、胰高血糖素明显降低,而胰岛素敏感指数明显增高(P<0.05或 P<0.01),提示克糖胶囊可明显改善模型大鼠体内的胰岛素抗性。
表1 克糖胶囊对二型糖尿病大鼠空腹血糖的影响(n=10,±s)
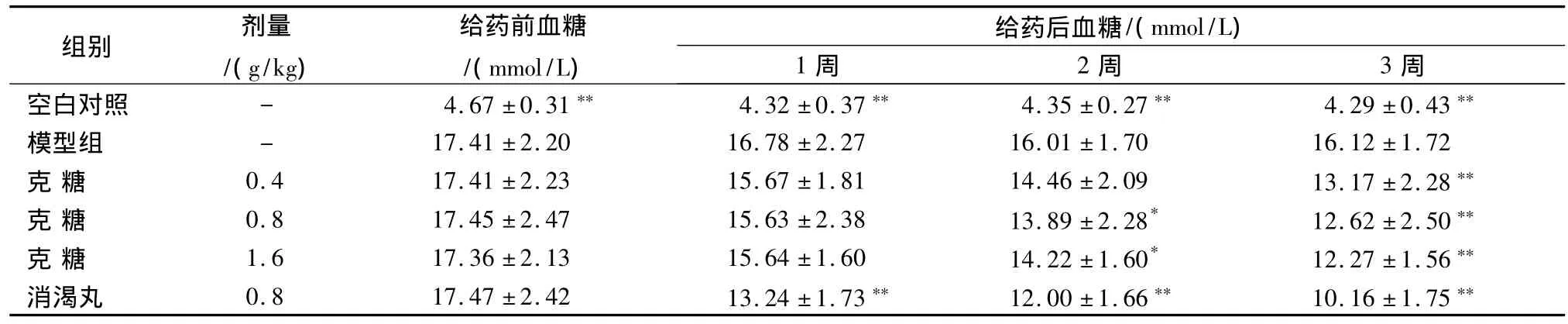
表1 克糖胶囊对二型糖尿病大鼠空腹血糖的影响(n=10,±s)
注:与模型组比较,*P <0.05,**P <0.01。
组别 剂量/(g/kg)给药前血糖/(mmol/L)给药后血糖/(mmol/L)1周 2周 3周空白对照 - 4.67 ±0.31** 4.32 ±0.37** 4.35 ±0.27** 4.29 ±0.43**模型组 - 17.41 ±2.20 16.78 ±2.27 16.01 ±1.70 16.12 ±1.72克 糖 0.4 17.41 ±2.23 15.67 ±1.81 14.46 ±2.09 13.17 ±2.28**克 糖 0.8 17.45 ±2.47 15.63 ±2.38 13.89 ±2.28* 12.62 ±2.50**克 糖 1.6 17.36 ±2.13 15.64 ±1.60 14.22 ±1.60* 12.27 ±1.56**消渴丸 0.8 17.47 ±2.42 13.24 ±1.73** 12.00 ±1.66** 10.16 ±1.75**
表2 克糖胶囊对二型糖尿病大鼠糖耐量试验的影响(n=10,±s)
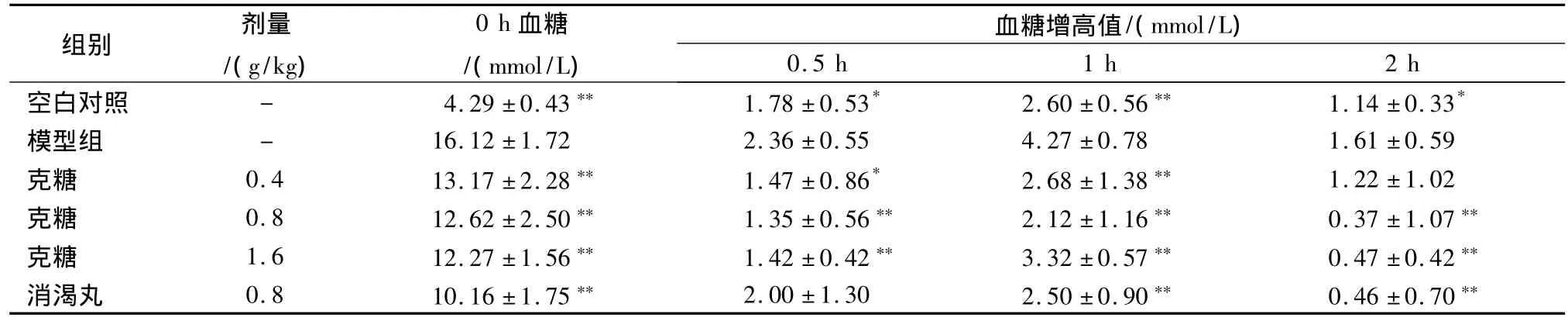
表2 克糖胶囊对二型糖尿病大鼠糖耐量试验的影响(n=10,±s)
注:与模型组比较,*P <0.05,**P <0.01。
血糖增高值/(mmol/L)0.5 h 1 h 2 h空白对照 - 4.29 ±0.43** 1.78 ±0.53* 2.60 ±0.56** 1.14 ±0.33组别 剂量/(g/kg)0 h血糖/(mmol/L)*模型组 - 16.12 ±1.72 2.36 ±0.55 4.27 ±0.78 1.61 ±0.59克糖 0.4 13.17 ±2.28** 1.47 ±0.86* 2.68 ±1.38** 1.22 ±1.02克糖 0.8 12.62 ±2.50** 1.35 ±0.56** 2.12 ±1.16** 0.37 ±1.07**克糖 1.6 12.27 ±1.56** 1.42 ±0.42** 3.32 ±0.57** 0.47 ±0.42**消渴丸 0.8 10.16 ±1.75** 2.00 ±1.30 2.50 ±0.90** 0.46 ±0.70**
表3 克糖对二型糖尿病大鼠胰岛素、胰高血糖素、胰岛素敏感指数的影响(n=10,±s)

表3 克糖对二型糖尿病大鼠胰岛素、胰高血糖素、胰岛素敏感指数的影响(n=10,±s)
注:与模型组比较,*P <0.05,**P <0.01。
组别 剂量/(g/kg) 胰岛素/(mIU/L) 胰高血糖素/(pg/mL) 胰岛素敏感指数IAI=1/(FPG×FINS)空白对照 - 11.4 ±1.4** 83.2 ±11.7** -3.88 ±0.14**模型组 - 48.2 ±17.6 151.3 ±13.3 -6.59 ±0.34克糖 0.4 27.8 ±11.0** 130.2 ±24.0* -5.82 ±0.45**克糖 0.8 25.0 ±9.4** 112.6 ±32.4** -5.68 ±0.41**克糖 1.6 19.0 ±4.4** 100.8 ±22.1** -5.42 ±0.21**消渴丸 0.8 27.1 ±3.4** 89.7 ±32.1** -5.59 ±0.24**
3.1.4 对NIDDM大鼠血清甘油三酯、总胆固醇和肌酐的影响 表4显示,模型组大鼠的血清甘油三酯和总胆固醇显著高于空白对照正常鼠,肌酐则明显低于空白对照。
表4 克糖胶囊对二型糖尿病大鼠血清生化指标的影响(n=10,±s)

表4 克糖胶囊对二型糖尿病大鼠血清生化指标的影响(n=10,±s)
注:与模型组比较,*P <0.05,**P <0.01。
组别 剂量/(g/kg)甘油三酯/(mmol/L)总胆固醇/(mmol/L)肌酐/(mmol/L)空白对照 - 0.78 ±0.20** 1.04 ±0.39** 59.2 ±5.6**模型组 - 2.32 ±0.53 2.01 ±0.15 40.5 ±4.2克 糖 0.4 1.31 ±0.25** 1.65 ±0.27** 46.3 ±3.1**克 糖 0.8 1.10 ±0.33** 1.27 ±0.34** 51.9 ±5.8**克 糖 1.6 1.03 ±0.23** 1.30 ±0.31** 55.0 ±5.6**消渴丸 0.8 1.02 ±0.22** 1.34 ±0.26** 54.0 ±4.0**
与模型组相比,克糖胶囊3个剂量组均可使NIDDM模型大鼠的血清甘油三酯、总胆固醇明显降低,给药组大鼠血清肌酐则高于模型组,接近空白对照组大鼠体内肌酐水平。提示克糖胶囊均可明显改善NIDDM模型大鼠体内高脂症状。而模型大鼠体内肌酐水平低于空白对照,而克糖胶囊可部分恢复肌酐水平。
3.1.5 对NIDDM大鼠肝糖原和肌糖原的影响 表5显示,模型组大鼠的肝糖原和肌糖原显著低于空白对照正常鼠,与模型组相比,克糖胶囊3个剂量组均能够增加NIDDM大鼠肝、肌糖原的贮存。
表5 克糖胶囊对二型糖尿病大鼠肝脏和肌肉糖原的影响(n=10,±s)

表5 克糖胶囊对二型糖尿病大鼠肝脏和肌肉糖原的影响(n=10,±s)
注:与模型组比较,*P <0.05,**P <0.01。
组别 剂量/(g/kg)肝糖原/(mg/g湿重)肌糖原/(mg/g湿重)空白对照 - 5.31 ±0.66** 1.44 ±0.58**模型组 - 1.22 ±0.74 0.49 ±0.07克糖 0.4 1.76 ±0.55 0.83 ±0.35**克糖 0.8 2.59 ±0.72** 1.01 ±0.33**克糖 1.6 2.92 ±0.76** 0.99 ±0.35**消渴丸 0.8 3.43 ±0.97** 0.95 ±0.32**
3.1.6 对NIDDM大鼠体重、食量、饮水量、尿量的影响 药前模型组大鼠体重明显高于空白对照组(P<0.01),克糖胶囊3个剂量组药后1、2周和3周体重与模型组比较,未见显著性差异。
表6显示,与空白对照组比较,模型组大鼠的食量、饮水量和尿量均增高数倍,显示明显的三高症状。克糖胶囊3个剂量均能显著降低NIDDM模型大鼠的食量、饮水量和尿量(P<0.05或P<0.01),提示克糖胶囊能改善NIDDM模型大鼠的糖尿病体症。

表6 克糖胶囊对二型糖尿病大鼠24 h食量、饮水量、尿量的影响(n=10)
3.1.7 对NIDDM大鼠胰腺病理改变的影响 胰腺病理切片检查可见模型组胰岛数减少,境界不清,胰岛细胞排列紊乱,部分细胞核染色不清及深染,可见核固缩,克糖胶囊 0.8 g/kg、1.6 g/kg 剂量组胰岛境界清楚,核结构清晰,细胞排列整齐,血窦丰富。
4 讨论
目前临床应用的化学降糖药有一定的局限性和不良反应,如低血糖、乳酸性酸中毒、肝肾损伤等。中药在治疗糖尿病方面具有自己的优势,如同时具有刺激胰岛β细胞分泌胰岛素、抑制胰高血糖素的分泌、增加胰岛素受体的敏感性、抑制葡萄糖的肠吸收、改善脂肪酸代谢等等。当前,利用祖国医学传统经验与现代药理相结合,不断提高中药治疗糖尿病的水平是可能的。随着我国“中药现代化”的日趋成熟及世界“回归天然”风潮的影响,中药发展前景良好。
本文应用实验性NIDDM模型大鼠,考察了灌胃给予克糖胶囊对模型糖代谢的影响,克糖胶囊能显著降低NIDDM模型大鼠的空腹血糖,增加糖尿病大鼠的肝糖原及肌糖原贮存,明显增强糖尿病大鼠的糖耐量能力;克糖胶囊可明显降低模型大鼠体内胰岛素及胰高血糖素的水平,改善模型大鼠体内胰岛素抗性,还可明显改善NIDDM模型大鼠体内高脂症状,减少糖尿病模型大鼠的食量、尿量和饮水量,促使NIDDM大鼠的胰岛结构逐步恢复和改善。
[1]谢明智,刘海帆,张凌云.实验性肥胖及糖尿病大鼠模型[J].药学学报,1985,20(11):801-806.
[2]张芳林,李 果,刘优萍,等.2型糖尿病大鼠模型的建立及其糖代谢特征分析[J].中国实验动物学报,2002,10(1):16-20.
[3]周序开.血浆(及全血)葡萄糖测定-葡萄糖氧化酶法的探讨[J].中华医学检验杂志,1982,5(1):56-60.
[4]李光伟,潘孝仁,Lillioja S,等.检测人群胰岛素敏感性的一项新指数[J].中华内科杂志,1993,32:656-660.
[5]陈 奇.中药药理实验方法学[M].北京:人民卫生出版社,1993:806-807.
