腹腔镜结肠癌根治术与开腹手术的疗效及成本评价
2010-07-19夏杰
夏 杰
目前,腹腔镜已经广泛应用于外科手术之中,由于对医疗成本、手术安全性、肿瘤根治性等方面的顾虑,腹腔镜结肠癌手术尚不能完全开展。本研究旨在探讨腹腔镜结肠癌手术的可行性及安全性,并对其直接医疗成本,间接医疗成本和总成本进行最小成本分析,并与开腹手术进行比较,了解两种手术方式在医疗效益和经济效益方面的优劣,为腹腔镜治疗结肠恶性肿瘤方面提供理论参考。
1 资料与方法
1.1 一般资料
选取张家界市人民医院2007年1月至2009年12月期间行腹腔镜下结肠癌根治术者31例,并与同期行开腹结肠癌根治术者40例进行对照研究。入选标准:诊断明确;术前未行化疗;非术后复发病例;术前检查无远处转移;有一般手术适应证。其中腹腔镜组男性16例,女性15例;年龄在36~75岁,平均为(58.35±13.55)岁;肿瘤在右半结肠者为12例,横结肠者为9例,左半结肠者为10例;术后Dukes 分期,A、B、C和D期患者分别为 2、12、10和 7例。开腹组男性25例,女性19例,年龄在31~74岁,平均为(58.98±14.67)岁;肿瘤在右半结肠者为15例,横结肠者为11例,左半结肠者为14例;Dukes A、B、C和D期患者分别为1、16、15 和 8例。两组患者在性别、年龄、肿瘤位置及临床病理分期等方面差异均无统计学意义(P>0.05)。
1.2 手术方法
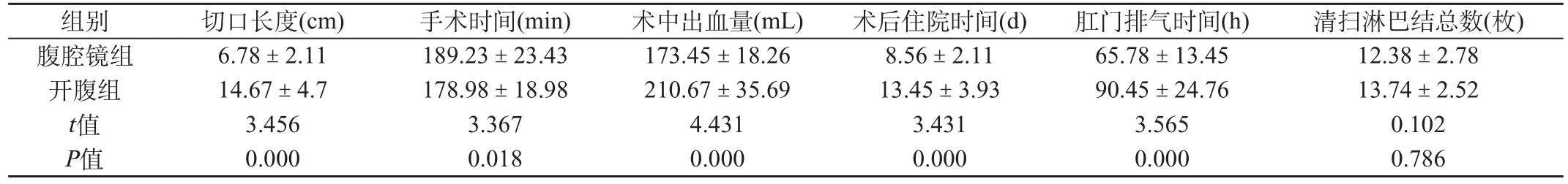
表1 两组患者术中及术后恢复情况比较

表2 腹腔镜组和开腹组患者医疗成本比较 (单位:万元)
两组患者术前均按常规方法行肠道准备,均采用气管内插管及静脉复合麻醉,手术操作均严格遵循无瘤原则。右半结肠肿瘤患者取左斜仰卧位,左半结肠肿瘤患者取右斜仰卧位,横结肠肿瘤患者取仰卧位。建立气腹后,经脐旁TROCAR孔置入腹腔镜,探查腹腔和观察病灶位置,根据病灶位置设置其他操作孔。术者在助手配合下,用超声刀完成结肠系膜的游离、血管结扎及淋巴结的清扫。然后根据肿瘤位置,在腹壁适当部位作 5~6cm 纵行切口,放置关节镜套保护腹壁孔,将游离肠段及系膜经切口拉出体外,按传统方式行肠管及系膜切除及吻合,后纳回腹腔,不关闭肠系膜裂孔。冲洗腹腔,检查术区无活动性出血及渗血后,于相应位置放置橡胶引流管,缝合切口。开腹组按照《手术学全集-普通外科卷》[1]进行。观察两组的手术切口长度、手术时间、术中出血量、术后住院时间、术后排气时间、清扫淋巴结总数、并发症等;并比较两组患者的直接医疗成本、间接医疗成本和总成本,进行最小成本分析[2];比较两组直接医疗成本中手术、药品、住院各自成本所占比例和住院天数。
1.4 统计学处理
数据处理采用SPSS16.0统计软件包,数据用均数±标准差(±s)表示,计量资料比较采用t检验,计数资料采用χ2检验,P<0.05为差异有显著性。
2 结 果
2.1 术中及术后恢复情况比较
由表1可知,腹腔镜组在手术切口长度、术中出血量、术后住院时间、术后肛门排气时间方面均优于开腹组(P<0.05);手术时间方面开腹组要短于腹腔镜组(P<0.05);在淋巴清扫方面两者无显著性差异(P>0.05)。
2.2 医疗成本比较
由表2可知,直接医疗成本中,腹腔镜组手术麻醉及器械费用显著高于开腹组(P<0.05);药品费,住院费均显著低于开腹组(P<0.05);检查化验费用两组无显著差异(P>0.05);腹腔镜组间接成本显著低于开腹组(P<0.05);而两组总医疗成本比较无显著性差异(P>0.05)。
2.3 两组术后并发症比较
腹腔镜组31例病例中,出现吻合口出血1例,切口脂肪液化1例,并发症发生率为6.45%;开腹组40例患者中,切口脂肪液化2例,感染1例,术后不完全性肠梗阻2例,并发症发生率为12.5%。腹腔镜组并发症发生率低于开腹组,差异有统计学意义(P<0.05),两组并发症均保守治愈。
3 讨 论
结肠癌是常见的恶性肿瘤之一,外科手术切除是结肠癌的主要治疗手段。腹腔镜结肠癌手术的目的是为了在获得与开腹手术相同的治疗效果的基础上减少手术本身的创伤、缩短术后恢复时间。多项随机对照试验显示[3]:腹腔镜结直肠癌手术相对传统开腹手术有诸多优点,如切口小,术后胃肠道功能恢复快,住院时间短,术后生活质量更好等,但在手术安全性、肿瘤根治性、长期生存率等方面尚有争议[4,5]。腹腔镜结直肠癌手术同样遵循着肿瘤根治原则,本研究对腹腔镜组及开腹组的肿瘤标本进行观察,发现腹腔镜同样可以完成肿瘤的淋巴清扫,达到肿瘤的根治性切除目的。基于COST的5年完整随访资料,陈志辉等[6]发现对于可切除的结肠癌而言,腹腔镜手术的效果并不亚于开腹手术,两组在复发时间、复发部位、复发率、无病生存率及总体生存率等方面均无显著性差异。
本研究中的两组患者在年龄、性别、肿瘤部位、病理分期等方面均具有可比性。研究结果发现,腹腔镜组切口长度明显短于开腹组,对人体的创伤大大降低,减少创口应激反应,使患者的免疫功能得到保护,减少了切口感染率;术中出血量及出血量腹腔镜组明显少于开腹组,有报道显示,异体血的输入是肿瘤复发的一个独立危险因素,早在 1982年就有输血与结肠直肠癌复发率高和患者存活期短相关的报道[7],因此,腹腔镜组的患者出血少,输血少,从长远来看,有利于预后。腹腔镜组肠道功能恢复较开腹组快,可更快恢复患者的肠道营养和免疫功能,促进创伤恢复。腹腔镜手术的多方面优势均可使患者免疫功能达到最好状态,从而降低术后并发症发生率,缩短住院时间。我们的资料还显示,腹腔镜手术的时间要长于开腹手术,这可能与我们的手术例数还不够多,以及手术熟练程度尚不够有关,相信会随着经验的积累而有所改善。
从医疗成本分析可看到:腹腔镜组由于手术器械的特殊性,手术麻醉及器械费用显著高于开腹组(P<0.05);但术后恢复期间的药品费,住院费及间接成本(如陪护、误工等)则显著低于开腹组(P<0.05);两组总医疗成本比较无显著性差异(P>0.05)。
由上可知,腹腔镜手术较之传统开腹手术方式,有着更好的医疗效益,具有损伤小、出血少、住院时间短、术后康复快等优点。经济成本也会随着手术水平的提高,腔镜术式的普及而逐渐下降,因而值得推广应用。
[1] 黎介寿,吴孟超,黄志强.手术学全集—普通外科卷[M].2版.北京:人民军医出版社,2007 :397-401.
[2] Morino M,Parini U,Giraudo G,et al.Laparoscopic total mesorectal excision: a consecutive series of 100 patients[J].AnnSurg,2003,237(3): 335-342.
[3] 崔伟春,曹其彬.腹腔镜结肠直肠癌根治手术与传统根治手术疗效的临床比较[J].腹部外科,2007,20(1):41-43.
[4] Braga M,Frasson M,Vignali A,et al.Laparoscopic vs.open colectomy in cancer patients: long terms complications,quality of life,and survival[J].Dis Colon Rectum,2005,48 (12):2217-2223.
[5] Reza MM,Blasco JA,Andradas E,et al.Systematic review of laparoscopic versus open surgery for colorectal cancer [J].Br J Surg,2006,93(8):921-928.
[6] 陈志辉,宋新明.腹腔镜结肠癌切除术疗效并不亚于开腹手术(基于COST的5年完整随访资料)[J].中华普通外科学文献(电子版),2009,3(1):68-73.
[7] 赵刚,肖刚,黄美雄等.腹腔镜结直肠癌根治与传统根治手术疗效的临床比较[J].中国现代普通外科进展,2005,8(5):294-296.
