1 316例胎心入室试验联合人工破膜预测分娩及胎儿结局的分析1)
2010-06-22陈殿红陈秀俊
陈殿红,陈秀俊
1 316例胎心入室试验联合人工破膜预测分娩及胎儿结局的分析1)
陈殿红,陈秀俊
[目的]探讨胎心入室试验(AT)联合人工破膜对预测胎儿宫内窘迫的价值。[方法]将2007年6月—2008年6月入我院后24 h内分娩的1 316例孕妇根据胎心入室试验分为低风险组和高危组,分析其胎心入室试验、分娩结局、羊水污染及新生儿Apgar评分。[结果]AT示1 030例为反应型(78.27%),144例为可疑型(10.94%),142例为危险型(10.79%);新生儿窒息率为6.53%,其中反应型窒息率为1.94%,危险型为33.80%;羊水污染率反应型为30.67%,危险型为67.61%。高危孕妇可疑型、危险型的羊水污染率及新生儿窒息率均高于低风险孕妇。[结论]AT反应型可预测在以后的4 h~5 h内胎儿在宫内是安全的,胎心入室试验联合人工破膜可预测胎儿预后。
入室试验;胎心监测;胎儿窘迫;人工破膜
由于近年来计划生育及围产期保健优生优育的普遍开展,产科工作日益受到重视。因为它不仅直接关系到每个家庭和子女的未来,而且也关系到民族素质的提高。随着围产医学的迅速发展,人们对优生优育认识的不断提高,加大了孕期检查力度,如产时监护与处理重视不够极易造成婴儿损伤,使孕期大量监护工作成果功亏一篑。目前,围生儿死亡的首位原因是窒息,因此产前和产时的胎心监测重点应放在早期发现和早期治疗胎儿宫内窘迫,以降低围生儿窒息、病死率。胎心入室试验(admission test,AT)+人工破膜可作为对胎儿、胎盘单位呼吸储备功能的预测。胎心入室试验+人工破膜可预测胎儿预后,能在最短的时间内了解胎儿-胎盘储备功能,尽早发现胎儿窘迫,是简单、易行、经济、无损害、需时短的方法,作为产时胎儿窘迫的筛查方法是切实可行的。我科自2007年6月—2008年6月对进入待产室的孕妇进行胎心监护,并常规使用了胎儿入室试验,并及早实施干预,有效地预防了新生儿并发症的发生。现将实施过程及临床效果报道如下。
1 对象和方法
1.1 对象 2007年6月—2008年 6月在我科住院行AT实验后24 h内分娩的孕妇1 316例,临产前1周内无应激试验(NST)均为反应型,年龄19岁~38岁,平均26.5岁,孕周33 周~ 43周,其中足月分娩且无合并症者1 19 6例(90.9%),作为正常妊娠组(低风险组);早产23例(1.7%),过期妊娠36例(2.7%),妊娠合并妊娠期高血压28例(2.2%),其他 23例,共 120例,作为高危组。
1.2 方法
1.2.1 实验方法 使用英国牛津公司生产的胎心中央监护系统,于孕妇临产后入产房15 min~30 min后行AT 20 min~40 min,先由中央监护系统分析数据,然后由2名主治医师以上专家核实(其中一名专家参加孕妇的处理过程及新生儿评分),并详细记录产程、分娩方式、羊水及新生儿Apgar评分并追踪新生儿预后,如果 Apgar评分≤7分,则急查脐血pH值。如试验结果正常,反应型表明以后的3 h~6 h胎儿健康,可疑型经B型超声证实排除脐带绕颈、羊水过少及脐带隐性脱垂,避免人工破膜时造成脐带脱垂,然后再行人工破膜,观察羊水性质,结合复查的胎心监护,如反应良好行缩宫素引产,羊水污染者及时行剖宫产结束分娩;危险型及时行剖宫产结束分娩。入室试验的宗旨是争取在最短的时间内了解胎儿-胎盘储备功能,及早发现胎儿宫内窘迫。对入室试验结果为可疑型或危险型时,应积极采取措施。因为无法肯定胎心异常情况持续时间,通常行人工破膜,如羊水清亮或轻度粪染,可重复1次胎心监护或外刺激胎儿以作为对照,如羊水重复粪染或胎心出现心动过缓或延长减速,短时间内无阴道分娩可能应立即行剖宫产。因此,可疑型或危险型图形都应进一步监测,如触碰腹壁、头皮刺激等,如刺激后出现心搏加速,表明胎儿状况良好,可避免不必要的剖宫产。第二产程的胎心特点正常表现为早期减速,程度加深,加变减速多见,每次宫缩后基线率和变异度很快恢复正常。当缺氧时表现为心率不能恢复到原来的基线。当有延长减速时,特别是基线不能恢复到100/min时为胎儿严重缺氧的信号,需要立即干预,迅速分娩,以避免新生儿窒息的发生。
1.2.2 实验标准 根据 Ingemarsson等[1]提出的标准,将胎心监测图形分为3型。①正常型或反应型:20 min内胎心有2次增速,≥15/min,持续≥15 s;虽无增速,但必须有正常的基线率和基线的变异,变异范围在10/min~25/min之间;正常基线率伴有早减,但必须伴有增速,则说明胎儿-胎盘储备良好。②可疑型:在20 min内基线率正常,无胎心加速和变异降低。基线率异常不伴胎心加速,可变减速。基线变异下降在5/min~10/min;没有增速的异常基线率,基线率大于或等于160/min;有变异减速,但没有异常胎心率图的征象。可于次日或30 min后复查1次。③异常型(危险型):基线变异度异常,基线变异小于5/min,反复出现晚期减速或反复出现变异减速伴危险征象的可变减速。晚期减速,减速时间持续大于60 s以上,减速幅度大于6/min,反应性心动过速且恢复缓慢,在两次减速之间变异减少,心动过缓,延长减速。胎心率基线降至基线下60/min,基线率逐渐上升大于150/min,减速恢复呈抛物线状,减速回升缓慢,减速期间变异度降低或消失,或同时有晚期减速。心动过缓小于100/min,呈延长减速。
1.2.3 声振试验的方法及标准 对入室试验可疑型及危险型者实行声振试验,即用82 dB的电子人工喉在孕妇腹部相当于胎头部位刺激5 s,监护胎心率并记录5 min。对声振刺激后的胎心率图分为3型。①正常:Ⅰa为刺激后有一延长的增速(>15/min和>3 min),Ⅰb为刺激后至少1个大于1 min的增速或2个大于15 s的增速;②异常:Ⅱ型双向反应,先增速后减速;Ⅲ型为无反应和有延长的减速(>60/min和>1 min)。
1.2.4 临床观察标准 结果为入室试验危险型者,说明胎儿、胎盘储备能力差,及时行剖宫产可避免新生儿缺氧缺血性脑病(HIE)的发生。正常胎儿因各种原因逐渐发生缺氧时首先表现为胎心无加速和基线的逐渐上升。结果显示,正常发育,羊水清亮,入室试验为反应型的胎儿,当胎儿发生酸中毒,出现重复的可变减速到发生酸中毒约需145 min,出现基线平直约需185 min,因此绝大部分病例由正常曲线发展为酸中毒需要100 min以上,医务人员有足够的时间做出判断和进行有效的干预。新生儿行1 min、5 min Apgar评分:≤7分为新生儿窒息,4分~7分为轻度窒息,0分~3分为重度窒息。脐带血pH值作为评判Apgar评分的可靠性,不作为窒息的最后诊断标准。分为低风险组和高风险组,分析其胎心入室试验、分娩结局、羊水及新生儿Apgar评分情况。
1.2.5 人工破膜方法 孕妇取膀胱截石位,常规消毒。经B型超声证实排除脐带绕颈、羊水过少及脐带隐性脱垂,避免人工破膜时造成脐带脱垂,然后再用针头刺破羊膜囊,无羊膜囊者用鼠齿钳钳破羊膜囊,见羊水流出或虽无羊水流出而有胎儿毛发者为破膜成功。对破膜后仍无羊水流出者可上推胎先露或手指入羊膜腔内用类似人工剥膜的手法分离胎先露和子宫下段,使羊水流出。
1.2.6 统计学方法 应用SPSS10.0统计软件对资料进行统计学分析。
2 结果
2.1 AT与妊娠结局的关系 1 316例产妇中,本组通过入室试验,反应型占78.27%,说明大部分胎儿在产程早期处于良好状态,可疑型占10.94%,危险型占10.79%,危险型中56例为过期儿。羊水污染 382例(29.03%),新生儿窒息86例(6.53%),无新生儿死亡。危险型羊水污染率和新生儿窒息率明显高于反应型,差异有统计学意义(P<0.01)。见表1。
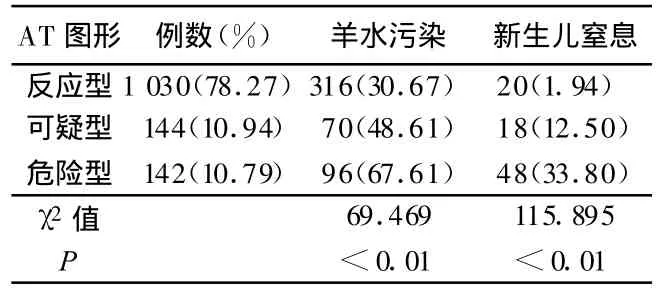
表1 1 316例入室试验结果与妊娠结局的关系 例(%)
2.2 低风险组与高危险组孕妇的AT与妊娠结局的关系 高危组孕妇可疑型、危险型的剖宫产率、羊水污染率及新生儿窒息率均较低风险组孕妇高(P<0.05)。见表2。
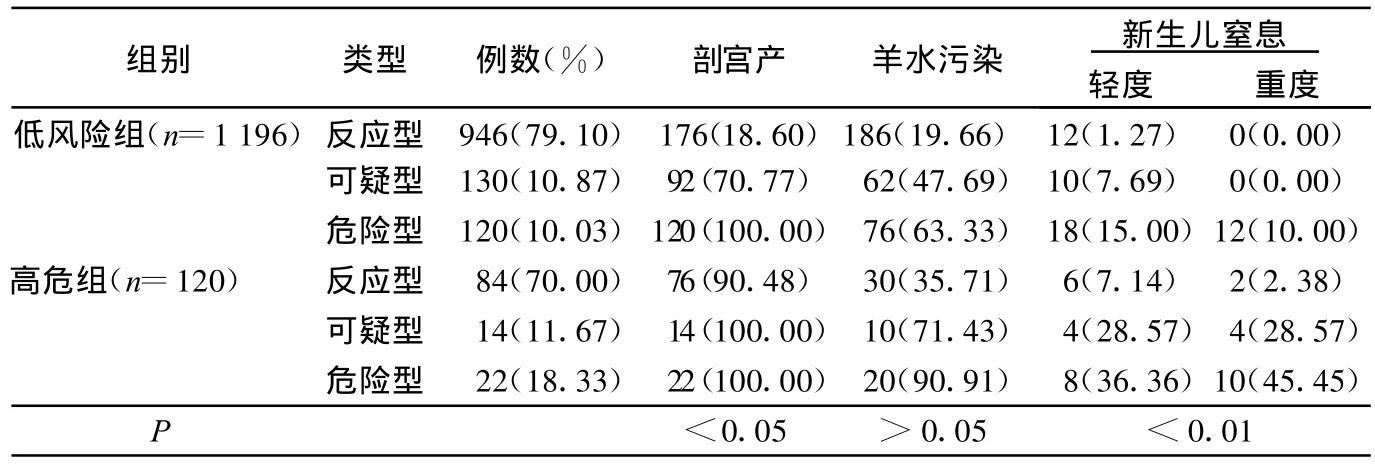
表2 低风险组和高危组孕妇A T结果与妊娠结局的关系 例(%)
2.3 新生儿预后 通过Apgar评分确定新生儿窒息共86例(6.53%),其中78例(90.70%)脐血 pH 值<7.2,说明严格的Apgar评分对判断新生儿窒息是可靠的。本组入室试验142例危险型中,48例窒息儿(33.80%)中重度窒息22例;可疑型中18例窒息儿(12.5%)中4例为重度窒息;反应型中20例窒息儿(1.94%)中重度窒息2例。所有28例重度窒息儿出生后直接转入儿科治疗,均治愈出院。
3 讨论
3.1 实施胎心入室试验的临床意义胎心入室试验系指对孕妇入产房或入病房后进行电子胎心率监护[2]。是对入院孕妇进行1次胎儿当时情况的评价,预测产程中可能发生的情况及胎儿结局,以提高围生儿的生存质量,即对临产的产妇进行短时间的胎心监护,旨在早期发现和及时处理胎儿宫内窘迫,避免不必要的医疗纠纷。孕妇进入待产室后15 min~30 min进行胎心监护20 min~30 min,以了解在临产时子宫收缩对胎盘循环产生功能性应力时胎心的变化,以判断胎儿胎盘的储备能力;如产程早期已发生胎儿窘迫,入室试验可避免干预过晚。如试验结果正常,表明以后的3 h~6 h胎儿健康,因此入室试验的宗旨是争取在最短时间内了解胎儿-胎盘储备功能及发现胎儿宫内窘迫[3]。
胎儿在子宫内由于母体、胎盘功能及胎儿本身种种原因的影响可发生不同程度的慢性缺氧。无宫缩时胎儿处于缺氧的应力状态,一旦临产,子宫收缩可降低子宫胎盘循环血量和胎儿的氧输送。当宫腔内压力超过30 mmHg(1 mmHg=0.133 kPa)时进入胎盘间腔的母体血流可停止,如胎儿-胎盘储备欠佳,此时可发生胎心变化,甚至进入窒息状态。入室试验是为这样的病例设计的筛选试验。它不但能很好地预测产时胎儿窘迫的发生,提高优生质量,也能帮助医生找出产前未监测到的高危情况,有助于发现新的情况,因此适用于每一位入室的孕妇。
90%以上的胎儿缺氧发生在临产以后,胎儿能否经历宫缩的考验,往往在临产开始后会有所反应[4],散在性胎心率增速伴正常的基线变异是反映胎儿、胎盘单位呼吸储备功能良好的可靠指标。临产后由于宫缩可使子宫肌层内压力超过螺旋动脉的压力,使胎盘绒毛间隙的血流量明显减少,令本来慢性缺氧的胎儿无法承受而发生宫内窘迫,AT就是为这种情况设计的筛查试验[5]。妊娠晚期,由于胎儿胎盘储备能力随孕周增加而逐渐减少,胎儿可能处于慢性缺氧状态,产前已有高危因素的胎儿对缺氧的耐受性就更差,临产早期的正常宫缩就能影响胎儿心脏供血,胎心率虽在正常范围,但AT已出现异常。若能在临产时通过AT发现可能存在的胎儿宫内窘迫,就有利于产程处理及改善新生儿预后。
Kulkarnai等[6]研究了 100例子宫胎盘功能低下孕妇的AT,认为反应型胎心率图形可推测在以后5 h内胎儿情况良好。本组研究发现,无论是正常孕妇还是高危孕妇,如果能在A T后24 h分娩,AT反应型可预测在以后的4 h~5 h内胎儿在宫内是安全的,4 h~5 h后可采取间断胎心监护;对高危孕妇及产程进展不顺利的正常孕妇,4 h~5 h后应采取持续胎心监护的方法,一旦出现危险信号,应尽早行剖宫产术,特别是在第一产程。由于诸多因素的影响,在我院建卡的高危孕妇可疑型和危险型均以剖宫产结束分娩,发生重度新生儿窒息14例,分析原因发现其中有8例是因为孕妇或家属开始不愿意手术耽误所致。因此,AT既可发现入院时存在的胎儿窘迫,又可预测产程中的胎儿情况,是尽早发现胎儿窘迫简单、易行、无损害的筛查方法。
破膜后羊膜细胞中溶酶体释放出磷酸酯酶,促进前列腺素的合成[7],从而促进宫缩,宫缩加强,胎头下降加速,胎头对宫颈压力增加反射性地使前列腺素增加。同时,剥膜刺激宫颈旁神经丛,反射性地使催产素释放增加,进一步加强宫缩,使产程缩短;并且破膜后能更准确地判断胎方位,由于胎头在降至中骨盆后开始发生内旋转,直至出口平面。因此,如能更充分地试产,这其中一部分产妇可能会经阴道分娩,产妇剖宫产率会相应下降,但充分试产后继之而来的是新生儿窒息率升高、产程时间相对较长。在当今社会对母儿安全的期望值非常高,如何在充分试产的范围内选择一个合适的界点,既可最大限度地减轻产妇的痛苦,保持其组织、器官的完整性,又保证新生儿质量。本组中,凡入室试验为可疑型者,不管胎头是否衔接,皆行人工破膜,未出现1例脐带脱垂。人工破膜即使遇到脐带脱垂也只是揭露了矛盾,较之自然破膜仍安全得多,因为人工破膜是在无宫缩或宫缩间歇期进行[8],对入室试验可疑型及危险型者实行声振试验,有专人陪护,产妇精神比较放松,导乐的作用也能充分发挥。
3.2 胎心入室试验是筛查胎儿宫内窘迫风险的有效方法 胎心入室试验可有效地预测胎儿预后,为产时胎儿监测的重要手段[9]。产程中需密切观察产程进展情况,随时了解产程进展,调整宫缩强度,助产人员须密切了解子宫收缩的强度、间隔时间及规律性,及时了解胎头内旋转及下降情况,注意观察宫口扩张及先露部的下降程度等,宫口开全后指导产妇使用腹压。一般用药前后连续胎心监护,监测宫缩及胎心变化,评判胎心率情况主要根据Fischer评分方法[10],心电监护监测血压及血氧饱和度、心率等情况。为了降低预测的假阳性率或阴性率,在胎心入室试验中结合人工破膜对产程中胎儿情况筛查提供了更可靠的信息,提高了胎儿宫内窘迫诊断的准确率。可以看出,胎心入室试验正常者其低Apgar评分率、羊水粪染率、新生儿转入NICU率均较胎心入室试验可疑型或异常型者低。而且反应型自然分娩率明显高于可疑型和危险型。因此,胎心入室试验结合人工破膜对产程中可能发生的情况和胎儿结局有预测作用,是筛查胎儿宫内窘迫的有效方法,而且该方法简单便利。
3.3 胎心入室试验对妊娠合并症和并发症的预测 本组资料显示,胎心入室试验可疑型和异常型出现与羊水量减少和脐带缠绕相关。羊水量减少提示胎盘功能减退,肾血流量减少。临产后在阵发性宫缩作用下,加重了胎儿缺氧,从而出现胎心率异常图形。脐带缠绕可导致脐带变短,临产后随胎头下降和子宫收缩,引起胎儿迷走神经兴奋性增强,胎心率减速。因此,胎心入室试验出现变异性减速,预示脐带因素对胎儿有影响。
胎心入室试验联合人工破膜的临床应用,对于有先兆临产的低危孕妇入院后即进入产房待产室,用电子胎心仪监护30 min,如果胎心率图为正常型则在以后的产程中可不必连续全程监护,可采用间断或传统听诊检查。对于可疑型或异常型需采取进一步的监护和检查措施,及早发现胎儿宫内窘迫及胎儿在宫内缺氧的程度,以便及时采用必要的措施终止妊娠,最大限度地提高新生儿的生存质量。
产程中产妇要注意休息和饮食,心理上不要过分紧张和恐惧,医护人员要仔细观察监护图形,尽早发现危险信号及时处理,以促进分娩的顺利进行,从而降低剖宫产率及围产期母儿并发症。另外,针对孕产妇的紧张心理容易造成监护图形的误差,加强孕期教育及培训,做好产时心理护理亦可减少监护图形误差的发生。相反,责任心不强、产科技术水平不高,不能及时发现异常图形并及时处理,就有可能给产妇及胎儿造成伤害,严重的会给家庭及社会带来痛苦和负担。因此,作为一个产科医务工作者,应努力提高业务技术,对胎心入室试验有正确的认识、诊断和处理,以免给产妇及新生儿造成不良后果。
[1]Ingemarsson I,Arulkumaran S,Ingemarsson E,et al.Admission test:A screening test for fetal distress in labor[J].Obstet Gynecol,1986,68(3):800-806.
[2]杨祖青.入室试验的概念及临床意义[J].中国实用妇科与产科杂志,2005,20(1):7-8.
[3]王宇,李胜平.入室试验筛查分娩中胎儿宫内窘迫的意义[J].西南国防医药,2006,16(5):480.
[4]严平,李慰凯.临床后胎心率监护预测产时胎儿窘迫的应用[J].中华妇产科杂志,1999,28(4):217-219.
[5]吴连芳.胎心入室试验和胎儿声响振动刺激试验[J].中华妇产科杂志,1995,30(1):633-635.
[6]Kulkarnai AA,Shrotri AN.Admission test:A predictive test for fetal distress in hig h risk labour[J].J Obstet Gy naecol Res,1998,24(4):255-259.
[7]解承兰,刘少华.人工破膜及剥膜对分娩的影响[J].中国交通医学杂志,2004,18(6):706.
[8]凌罗达,顾美礼.头位难产[M].重庆:重庆出版社,1992:56-57.
[9]陈汉平,鲁秋云.胎心入室试验监测胎儿预后的价值[J].同济医科大学学报,1997,26(1):62-63.
[10]杨宝容,黄伟文.微泵法硬脊膜外自控镇痛术用于无痛分娩180例报告[J].广东医学,1999,20(6):475.
Analysis of 1 316 Cases of fetal heart admission test in combination with artificial rupture of membrane in delivery predicting and fetal outcome
Chen Dianhong,Chen Xiujun(Affiliated Liaocheng City Second People's Hospital of Taishan Medical College,Shandong 252601 China)
Objective:T o probe into the value of admission test(AT)of fetal heart rate in combination with artificial rupture of membrane in predicting the fetal distress.Methods:A total of 1 316 pregnant women admitted in our hospital from June 2007 to June 2008 and delivered within 24 hours after admission were selected and divided into low-risk group and high-risk group based on their admission test.And AT of fetal heart rate,birth outcomes,amniotic fluids pollution,and neonatal Apgar scorings of all cases had been analyzed.Results:AT showed that 1 030 cases were the reaction type(78.27%),144 cases were suspicious type(10.94%),and 142 cases were risk type(10.79%).The total neonatal asphyxia rate was 6.53%.Among which,the reaction type of asphyxia rate was 1.94%,risk type was 33.80%.The rate of amniotic fluids pollution among reaction type was 30.67%,risk type was 67.61%.The amniotic fluids pollution rate of high-risk pregnant women either suspicious type or risk type and neonatal asphyxia rate of high-risk pregnant women were all higher than that of low-risk pregnant women.Conclusions:AT reaction type predicting fetal distress within the next 4~5 hours is safe.And admission test of fetal heart rate in combination with artificial rupture of membrane can predict fetal prognosis.
admission test;fetal heart rate monitoring;fetal distress;artificial rupture of membrane
1)为聊城卫生局立项,聊城市科技局鉴定成果,成果编号:2009-50号。
R473.71
C
10.3969/j.issn.1009-6493.2010.04.011
1009-6493(2010)2A-0306-04
陈殿红(1968—),女,山东省临清人,护理部副主任兼产房护士长,副主任护师,本科,从事妇产科护理研究,工作单位:252601,泰山医学院附属聊城市第二人民医院;陈秀俊工作单位:252601,泰山医学院附属聊城市第二人民医院。
2009-03-27;
2009-10-22)
(本文编辑 李亚琴)
